वीपीजी जेजी जी का विश्लेषण सकारात्मक है। हर्पीस के अध्ययन के लिए प्रयोगशाला विधियाँ
केवल उपस्थित चिकित्सक, इतिहास के अध्ययन, नैदानिक अभिव्यक्तियों का अवलोकन करने और प्रयोगशाला परीक्षणों के परिणामों का विश्लेषण करने के आधार पर, रोगी का निदान करता है और उपचार निर्धारित करता है।
प्रारंभिक और सटीक निदान तर्कसंगत और प्रभावी चिकित्सा का आधार है, ज्यादातर मामलों में यह बीमारी के आगे के पाठ्यक्रम और परिणाम के लिए संभावित विकल्पों की भविष्यवाणी करना संभव बनाता है।
संक्रामक रोगों के प्रयोगशाला निदान के लिए विभिन्न विधियों का उपयोग किया जाता है।
बैक्टीरिया और वायरल संक्रमण का पता लगाने के लिए कोई भी आधुनिक तरीका 100% निदान प्रदान नहीं करता है। इसलिए, विश्वसनीय परिणाम प्राप्त करने के लिए, प्रयोगशाला निदान में, एक नियम के रूप में, कम से कम दो शोध विधियों का संयोजन या एक ही विधि द्वारा बार-बार अध्ययन शामिल होना चाहिए।
संक्रमण के प्रयोगशाला निदान की सबसे विश्वसनीय आधुनिक विधियाँ:
- पीसीआर डायग्नोस्टिक्स- रोगजनकों के डीएनए का पता लगाने के लिए,
- एलिसा- रोगजनकों की उपस्थिति के जवाब में मानव शरीर द्वारा उत्पादित एंटीबॉडी का पता लगाने के लिए,
- सूक्ष्मजीवविज्ञानी विधिएंटीबायोटिक दवाओं के प्रति संवेदनशीलता के निर्धारण के साथ रोगजनकों की संस्कृतियों का अलगाव।
रोगजनकों के जीव विज्ञान की विशेषताओं और मानव प्रतिरक्षा प्रणाली के साथ उनकी बातचीत के साथ-साथ रोग के रूप के आधार पर तरीकों के विभिन्न संयोजनों का उपयोग किया जाता है।
उदाहरण के लिए, क्लैमाइडिया, हर्पीस समूह के वायरस के प्रयोगशाला निदान के लिए ( हरपीज परीक्षण), टोक्सोप्लाज्मा पीसीआर और एलिसा अध्ययन के परिणामों का विश्लेषण करता है। और माइकोप्लाज्मोसिस और यूरियाप्लाज्मोसिस का पता लगाने के लिए, एंटीबायोटिक दवाओं के प्रति संवेदनशीलता के निर्धारण के साथ संस्कृतियों के अलगाव के साथ पीसीआर डायग्नोस्टिक्स के संयोजन का उपयोग किया जाता है। गैर-विशिष्ट अवसरवादी माइक्रोफ्लोरा की पहचान करने के लिए, स्मीयर माइक्रोस्कोपी और संस्कृति अलगाव की सूक्ष्मजीवविज्ञानी विधि का उपयोग किया जाता है।
पॉलिमरेज़ चेन रिएक्शन (पीसीआर)
पीसीआर पद्धति की खोज 1983 में की गई थी। वर्तमान में, संक्रामक और आनुवंशिक रोगों के निदान के क्षेत्र में वैज्ञानिक और व्यावहारिक अनुसंधान के लिए पीसीआर का व्यापक रूप से उपयोग किया जाता है।
संक्रमण के प्रयोगशाला निदान की एक विधि के रूप में पीसीआर का उद्देश्य, जैविक सामग्री के नमूने में वांछित सूक्ष्मजीव के डीएनए की पहचान करना है - संक्रामक प्रक्रिया का प्रेरक एजेंट।
पीसीआर अध्ययन करने के लिए, पहले रोगी से प्राप्त जैविक सामग्री से सभी डीएनए को अलग किया जाता है। फिर प्रवर्धन किया जाता है, अर्थात। वांछित सूक्ष्मजीवों के लिए विशिष्ट रूप से परिभाषित डीएनए अंशों की बार-बार प्रतिलिपि बनाना और परिणामों को पंजीकृत करना।
प्रत्येक सूक्ष्मजीव का पता लगाने के लिए, अपनी स्वयं की पीसीआर परीक्षण प्रणाली होती है, जिसके कुछ पैरामीटर होते हैं: विशिष्टता (95-100%) और संवेदनशीलता (102 - 104 कोशिकाएं / एमएल)। इसके मापदंडों के संदर्भ में, संक्रामक एजेंटों का प्रत्यक्ष पता लगाने के लिए पीसीआर का उपयोग कर निदान सबसे इष्टतम तरीका है।
संक्रामक एजेंटों के पीसीआर अध्ययन के लिए जैविक सामग्री का एक प्रतिनिधि नमूना उस स्थान से लिया गया नमूना है जहां वांछित सूक्ष्मजीव संभावित रूप से निहित होते हैं और एक संक्रमण विकसित होता है।
एसटीडी के प्रेरक एजेंट मुख्य रूप से मूत्रजनन क्षेत्र में स्थित होते हैं - मूत्रमार्ग, योनि, ग्रीवा नहर, साथ ही मूत्र, वीर्य, प्रोस्टेट रस में।
यदि बायोमटेरियल नमूने में वांछित सूक्ष्मजीवों की पर्याप्त संख्या है, तो पीसीआर डायग्नोस्टिक्स सकारात्मक उत्तर देगा।
यदि बायोमटेरियल नमूने में कोई वांछित सूक्ष्मजीव नहीं हैं, या उनकी अज्ञात मात्रा है (परीक्षण प्रणाली की संवेदनशीलता से कम), तो पीसीआर अध्ययन का उत्तर नकारात्मक होगा।
एंजाइम प्रतिरक्षा विश्लेषण (एलिसा)
एलिसा की खोज 60 के दशक के मध्य में वैज्ञानिक और चिकित्सा पद्धति में की गई और इसका उपयोग शुरू हुआ।
इम्यूनोएसे के तरीकों में, एलिसा तकनीकी रूप से सबसे उन्नत है, जो मात्रात्मक विश्लेषण की अनुमति देता है।
एलिसा परीक्षण प्रणाली एंटीजन से एंटीबॉडी के विशिष्ट बंधन और एक रंग एंजाइमेटिक प्रतिक्रिया पर आधारित होती है जो इस इंटरैक्शन के परिणाम को प्रकट करती है।
एलिसा आपको रक्त सीरम में मात्रात्मक रूप से पता लगाने की अनुमति देता है:
- संक्रामक एजेंटों के प्रति एंटीबॉडी (आईजीएम, आईजीए, आईजीजी),
- हार्मोन,
- ट्यूमर मार्कर्स,
- स्वप्रतिरक्षी.
एलिसा अध्ययन के लिए उच्च गुणवत्ता वाला सीरम प्राप्त करने के लिए, सुबह खाली पेट रक्तदान करना चाहिए।
यौन संचारित रोग (एसटीडी)
यौन संचारित रोग (एसटीडी) वर्तमान में संक्रामक विकृति विज्ञान की संरचना में अग्रणी स्थानों में से एक पर कब्जा कर लेते हैं। विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) के अनुसार, एसटीडी का प्रसार काफी बढ़ रहा है।
एसटीडी एक जोखिम कारक है और महिला और पुरुष जननांग अंगों की गंभीर विकृति, बांझपन, गर्भावस्था और प्रसव की जटिलताओं, नवजात रोगों, मूत्र संबंधी विकृति, साथ ही रक्त वाहिकाओं, जोड़ों, फेफड़ों और अन्य की कुछ पुरानी बीमारियों का कारण है।
एसटीडी बैक्टीरिया, प्रोटोजोआ, कवक और वायरस के कारण होता है। एसटीडी यौन संचारित हो सकता है, माँ से भ्रूण तक, शायद ही कभी - घरेलू संपर्क से (स्पंज, तौलिये, हाथों के माध्यम से)।
एसटीडी रोगजनकों के संक्रमण से हमेशा संक्रमण और रोग का विकास नहीं होता है। बहुत कुछ प्रतिरक्षा प्रणाली की स्थिति, विशिष्ट रोगजनकों की सांद्रता और उग्रता पर निर्भर करता है।
सभी एसटीडी क्रोनिक और लगातार रूपों में विकसित हो सकते हैं।
एसटीडी से पीड़ित होने के बाद, पुन: संक्रमण के प्रति कोई प्रतिरक्षा नहीं होती है।
एसटीडी की व्यापकता के कारण:
- यौन साझेदारों का बार-बार बदलना,
- व्यक्तिगत स्वच्छता नियमों का उल्लंघन,
- देर से निदान,
- अनुपचारित संक्रमण,
- रोगों के पुराने और अव्यक्त (स्पर्शोन्मुख) रूपों का कठिन निदान और उपचार, साथ ही कुछ अवसरवादी सूक्ष्मजीवों, एसटीडी रोगजनकों का स्वस्थ परिवहन।
महत्वपूर्ण:समय पर निदान करें, उपचार शुरू करें और उपचार के परिणाम की निगरानी करें।
एसटीडी की नैदानिक अभिव्यक्तियाँ अक्सर गैर-विशिष्ट या हल्की होती हैं, और रोग का एक लंबा स्पर्शोन्मुख कोर्स संभव है।
यह कई एसटीडी के रोगसूचक निदान को जटिल बनाता है और प्रयोगशाला निदान का उपयोग करके रोग के प्रेरक एजेंट की पहचान करने के महत्व को बढ़ाता है।
एसटीडी के निदान के लिए, विभिन्न प्रयोगशाला विधियों का उपयोग किया जाता है जो प्रत्यक्ष या अप्रत्यक्ष रूप से रोगजनकों का पता लगाते हैं।
प्रयोगशाला निदान की रणनीति और एसटीडी रोगजनकों का पता लगाना रोगों के पाठ्यक्रम की विशेषताओं, संक्रमण के विकास के चरण के साथ-साथ संबंधित रोगजनकों के विकास के जैविक चक्र, नमूने के समय उनकी संख्या पर निर्भर करता है। जैव सामग्री, और मानव प्रतिरक्षा प्रणाली के साथ संक्रामक एजेंटों की बातचीत की विशेषताएं।
योनि माइक्रोबायोसेनोसिस, माइक्रोबायोसेनोसिस गड़बड़ी और इसके सुधार के तरीके
माइक्रोबायोसेनोसिस एक विशेष निवास स्थान में सूक्ष्मजीवों का एक स्थिर समुदाय है।
एक महिला का स्वास्थ्य काफी हद तक योनि के माइक्रोबायोसेनोसिस की स्थिति पर निर्भर करता है।
योनि का सामान्य माइक्रोबायोसेनोसिस स्थिर होता है और योनि और संपूर्ण जननांग प्रणाली को संक्रमण के विकास से बचाता है।
अब यह स्थापित हो गया है कि सामान्य योनि माइक्रोफ्लोरा काफी विविध है और इसमें बैक्टीरिया की 50 से अधिक प्रजातियां शामिल हैं। इनमें से कुछ बैक्टीरिया अवसरवादी रोगजनक हैं। जब योनि में उनकी सामग्री मानक से अधिक नहीं होती है, तो वे बीमारियों का कारण नहीं बनते हैं। हालाँकि, यदि माइक्रोबायोसेनोसिस परेशान है, तो उनकी संख्या बढ़ जाती है, और वे योनि की विभिन्न रोग संबंधी स्थितियों का कारण बन सकते हैं। उदाहरण के लिए, गार्डनेरेला, माइकोप्लाज्मा, यूरियाप्लाज्मा, कैंडिडा, जेनेरा प्रीवोटेला, बैक्टेरॉइड्स, मोबिलुनकस, फ्यूसोबैक्टीरियम, साथ ही एटोपोबियम वेजिना आदि के अवायवीय बैक्टीरिया 7% में 102 से 104-5 सीएफयू / एमएल तक सामान्य मात्रा में मौजूद हो सकते हैं। -30% महिलाएं। वही सूक्ष्मजीव अक्सर 104-5 सीएफयू/एमएल से अधिक मात्रा में योनि माइक्रोबायोसेनोसिस (डिस्बैक्टीरियोसिस) के विकारों में पाए जाते हैं।
योनि के माइक्रोबायोसेनोसिस की स्थिरता में सबसे महत्वपूर्ण भूमिका लैक्टोबैसिली और हार्मोन - एस्ट्रोजेन द्वारा निभाई जाती है, जो लैक्टोबैसिली के विकास के लिए आवश्यक हैं।
प्रजनन आयु की महिलाओं के सामान्य माइक्रोफ्लोरा में, लैक्टोबैसिली प्रमुख (80-90%) होते हैं।
योनि के म्यूकोसा को ढंकते हुए, लैक्टोबैसिली बाहर से आए सूक्ष्मजीवों द्वारा संक्रमण को रोकता है और अवसरवादी बैक्टीरिया को, जो आमतौर पर कम मात्रा में मौजूद होते हैं, गुणा करने की अनुमति नहीं देता है।
लैक्टोबैसिली की जीवाणुरोधी गतिविधि लैक्टिक और अन्य कार्बनिक अम्लों के उत्पादन से जुड़ी होती है, जो योनि में एक अम्लीय वातावरण प्रदान करते हैं, साथ ही हाइड्रोजन पेरोक्साइड और अन्य जीवाणुरोधी पदार्थ भी प्रदान करते हैं।
योनि का माइक्रोबायोसेनोसिस एक बहुत ही गतिशील पारिस्थितिक तंत्र है।
जन्म के समय, एक नवजात लड़की की योनि बाँझ होती है, लेकिन जीवन के पहले 24 घंटों में ही यह सूक्ष्मजीवों द्वारा उपनिवेशित हो जाती है। कुछ दिनों के बाद, लैक्टोबैसिली योनि में प्रबल होने लगता है। ऐसा बच्चे को माँ से प्राप्त एस्ट्रोजेन की उपस्थिति के कारण होता है।
नवजात काल के अंत तक, मातृ एस्ट्रोजन और लैक्टोबैसिली भी क्रमशः गायब हो जाते हैं।
यौवन की शुरुआत के साथ, उनके स्वयं के एस्ट्रोजेन प्रकट होते हैं और लैक्टोबैसिली के विकास के लिए स्थितियां बनती हैं। इस समय से, लैक्टोबैसिली योनि में एक प्रमुख स्थान पर कब्जा करना शुरू कर देता है और बाद में महिलाओं में पूरे प्रजनन काल के दौरान इस स्थिति को बनाए रखता है।
प्रसव उम्र की स्वस्थ महिलाओं में, मासिक धर्म चक्र के विभिन्न चरणों में योनि के माइक्रोफ्लोरा की संरचना बदल सकती है, क्योंकि। इससे एस्ट्रोजन का स्तर और तदनुसार, लैक्टोबैसिली की संख्या बदल जाती है।
गर्भावस्था के दौरान महिलाओं की योनि में लैक्टोबैसिली की संख्या बढ़ जाती है। इससे भ्रूण की झिल्लियों, विकासशील भ्रूण और साथ ही जन्म नहर से गुजरने पर नवजात शिशु के रोगजनक सूक्ष्मजीवों द्वारा संक्रमण का खतरा कम हो जाता है।
बच्चे के जन्म के बाद, योनि के माइक्रोबायोसेनोसिस का अस्थायी उल्लंघन होता है, लेकिन बच्चे के जन्म के 6 वें सप्ताह तक, माइक्रोफ्लोरा की संरचना सामान्य हो जाती है।
रजोनिवृत्ति की शुरुआत के साथ, एस्ट्रोजन का स्तर कम हो जाता है और लैक्टोबैसिली की संख्या कम हो जाती है। माइक्रोबायोसेनोसिस की स्थिरता गड़बड़ा जाती है, मूत्रजननांगी क्षेत्र की सुरक्षा का स्तर कम हो जाता है, और इस पृष्ठभूमि के खिलाफ, सूजन संबंधी बीमारियों की घटना काफी बढ़ जाती है।
बैक्टीरियल वेजिनोसिस
बैक्टीरियल वेजिनोसिस (बीवी) प्रसव उम्र की महिलाओं में होने वाली एक आम बीमारी है।
बैक्टीरियल वेजिनोसिस एक गैर-विशिष्ट बीमारी है। रोग के मूल में योनि के सामान्य माइक्रोबायोसेनोसिस का उल्लंघन है। वास्तव में, बीवी योनि का डिस्बैक्टीरियोसिस है। इसी समय, सशर्त रूप से रोगजनक सूक्ष्मजीव गुणा होते हैं, जो आमतौर पर योनि में कम मात्रा में रहते हैं। बीवी में योनि के माइक्रोफ्लोरा की संरचना में गंभीर गड़बड़ी जननांग अंगों की विभिन्न सूजन संबंधी बीमारियों, गर्भावस्था और प्रसव की जटिलताओं की घटना के लिए एक उच्च जोखिम कारक है। योनि का डिस्बैक्टीरियोसिस महिला के शरीर के अन्य अंगों और प्रणालियों में विकारों के विकास का कारण बन सकता है।
बीवी के विकास के लिए पूर्वगामी कारक हैं: एंटीबायोटिक दवाओं का उपयोग; अंतर्गर्भाशयी गर्भ निरोधकों का लंबे समय तक उपयोग; जननांग अंगों की सूजन संबंधी बीमारियाँ; मासिक धर्म चक्र के उल्लंघन के साथ, हार्मोनल स्थिति का उल्लंघन; स्थानीय प्रतिरक्षा की स्थिति में परिवर्तन; शरीर पर तनावपूर्ण प्रभाव; एलर्जी; शुक्राणुनाशक गतिविधि वाली गर्भनिरोधक तैयारियों का उपयोग; नियमित वाउचिंग; यौन साझेदारों का बार-बार बदलना।
बैक्टीरियल वेजिनोसिस का निदान
बीवी की नैदानिक अभिव्यक्तियाँ - एक अप्रिय "गड़बड़" गंध के साथ जननांग पथ से प्रचुर मात्रा में निर्वहन, संभोग के बाद बढ़ जाना। कभी-कभी खुजली और पेशाब संबंधी विकार संभव हैं।
बीवी का निदान करने के लिए, स्त्री रोग संबंधी जांच के बाद, योनि के पिछले भाग से योनि स्राव लिया जाता है। अमीन परीक्षण करने, माध्यम की अम्लता को मापने और स्मीयर माइक्रोस्कोपी के बाद, डॉक्टर प्रारंभिक निदान कर सकते हैं।
प्रारंभिक निदान की शुद्धता की पुष्टि बैक्टीरियोलॉजिकल परीक्षा के परिणामस्वरूप प्राप्त रोगी की योनि के माइक्रोफ्लोरा की मात्रात्मक और गुणात्मक संरचना का आकलन है।
परिणाम प्राप्त करने के मामले में शास्त्रीय सांस्कृतिक पद्धति काफी महंगी और लंबी है। बीवी से जुड़े अवायवीय जीव सूक्ष्मजीवों को विकसित करना मुश्किल है। नमूने में बैक्टीरिया के लगातार रूपों (गैर-संवर्धन योग्य रूपों) की उपस्थिति में, गलत नकारात्मक परिणाम प्राप्त हो सकते हैं।
इसलिए, डिस्बैक्टीरियोसिस (बीवी, आदि) के निदान में योनि के माइक्रोफ्लोरा की संरचना निर्धारित करने के लिए, हम पश्च योनि फोर्निक्स से स्मीयर के एक व्यापक पीसीआर अध्ययन की सिफारिश कर सकते हैं:
- मोबिलजंकस, बैक्टेरॉइड्स, प्रीवोटेला, फ्यूसोबैक्टीरिया, योनि एटोपोबियम, साथ ही गार्डनेरेला, माइकोप्लाज्मा, यूरियाप्लाज्मा और जीनस कैंडिडा के कवक (सकारात्मक परिणाम जब नमूने में मात्रा 10 4 कोशिकाओं / एमएल से अधिक हो),
- लैक्टोबैसिली (अर्ध-मात्रात्मक परीक्षण: तीन उत्तर विकल्प - 10 4 से कम, 10 4 -10 6, 10 6 कोशिकाएं/एमएल से अधिक)।
बैक्टीरियल वेजिनोसिस का उपचार
बैक्टीरियल वेजिनोसिस का आधुनिक उपचार 2 चरणों वाला है।
थेरेपी के लक्ष्य हैं:
- सशर्त रूप से रोगजनक सूक्ष्मजीवों का उन्मूलन (उपचार का चरण 1);
- योनि के सामान्य माइक्रोफ्लोरा की बहाली (उपचार का चरण 2)।
पहले चरण में, जीवाणुरोधी दवाओं का उपयोग किया जाता है। यह ध्यान में रखा जाना चाहिए कि एंटीबायोटिक दवाओं के मौखिक उपयोग के साथ-साथ उच्च दक्षता भी होती है एक बड़ी संख्या कीअवांछित प्रतिकूल प्रतिक्रियाएँ। इसलिए, दवाओं का स्थानीय इंट्रावागिनल अनुप्रयोग बेहतर है। दुर्भाग्य से, बीवी के उपचार में उपयोग की जाने वाली एंटीबायोटिक्स भी लैक्टोबैसिली पर नकारात्मक प्रभाव डालती हैं, जिसके परिणामस्वरूप लैक्टोबैसिली की कमी हो जाती है, जो बार-बार बीवी (पुनरावृत्ति) का कारण हो सकता है। इसलिए, बीवी के उपचार का एक महत्वपूर्ण हिस्सा उपचार के दूसरे चरण में लैक्टोबैसिली के सामान्य स्तर और योनि के स्थिर माइक्रोबायोसेनोसिस की बहाली है।
योनि के माइक्रोबायोसेनोसिस को बहाल करने के लिए, दवाओं का उपयोग किया जाता है - प्रोबायोटिक्स (एसिलैक्ट, लैक्टोबैक्टीरिन, आदि)। इन दवाओं के उपयोग का परिणाम सामान्य माइक्रोबायोसेनोसिस की बहाली और बैक्टीरियल वेजिनोसिस की पुनरावृत्ति की आवृत्ति में कमी है।
क्लैमाइडियोसिस

क्लैमाइडिया- बैक्टीरिया जो मूत्रजनन पथ और नेत्रश्लेष्मलाशोथ (क्लैमाइडिया ट्रैकोमैटिस), क्लैमाइडियल निमोनिया, ग्रसनीशोथ, प्रोक्टाइटिस, एथेरोस्क्लेरोसिस, सारकॉइडोसिस, ब्रोन्कियल अस्थमा, कोरोनरी हृदय रोग (क्लैमाइडिया निमोनिया), ऑर्निथोसिस (क्लैमाइडिया सिटासी) के विभिन्न रोगों का कारण बनते हैं। क्लैमाइडिया पॉलीआर्थराइटिस, गैस्ट्रोएंटेराइटिस, मेनिंगोएन्सेफलाइटिस और पायलोनेफ्राइटिस का भी कारण बनता है।
क्लैमाइडिया निमोनिया यह केवल मनुष्यों में होता है, केवल बीमार व्यक्ति से हवाई बूंदों द्वारा फैलता है।
क्लैमाइडिया ट्रैकोमैटिस यह मुख्य रूप से मनुष्यों में होता है, लेकिन जानवरों (बिल्ली, कुत्ते, चूहे, खरगोश आदि) में भी पाया जाता है, जो मनुष्यों के लिए संक्रमण का स्रोत हो सकते हैं। क्लैमाइडियल संक्रमण का संचरण यौन रूप से और मां से भ्रूण तक हो सकता है (अंतर्गर्भाशयी - 6-7%, या बच्चे के जन्म के दौरान - 40% तक)। संपर्क-घरेलू संचरण मार्ग को भी बाहर नहीं रखा गया है - तौलिये, स्पंज, पूल के माध्यम से। "पारिवारिक" क्लैमाइडिया की एक अवधारणा है, जिसमें क्लैमाइडियल संक्रमण माता-पिता और बच्चों - एक ही परिवार के सदस्यों - में विकसित होता है। बच्चों का संक्रमण साझा बिस्तर और व्यक्तिगत स्वच्छता वस्तुओं के माध्यम से हो सकता है। लंबे समय तक संक्रमण रहने के बाद संक्रमण गुप्त रूप से आगे बढ़ सकता है। ऊष्मायन अवधि 5 से 30 दिनों तक है।
डब्ल्यूएचओ के अनुसार, मूत्रजननांगी क्लैमाइडिया (क्लैमाइडिया ट्रैकोमैटिस) शीर्ष तीन यौन संचारित रोगों में से एक है, इससे बांझपन (50% तक) हो सकता है, गर्भाशयग्रीवाशोथ, एंडोमेट्रैटिस, वुल्वोवाजिनाइटिस, मूत्रमार्गशोथ, सिस्टोउरेथ्राइटिस, प्रोक्टाइटिस, एपिडीडिमाइटिस, क्रोनिक पायलोनेफ्राइटिस, सल्पिंगिटिस का कारण बनता है। और अन्य। रोग।
मूत्रजननांगी क्लैमाइडिया की विशेषताएं: विशिष्ट नैदानिक अभिव्यक्तियों की अनुपस्थिति, लगातार रूप में पारित होने की क्षमता और "आरोही" क्लैमाइडिया। आरोही क्लैमाइडिया का सबसे गंभीर रूप रेइटर रोग है, जो जोड़ों और आंखों के श्लेष्म झिल्ली को प्रभावित करता है।
हमारे देश के प्रमुख विशेषज्ञ और डब्ल्यूएचओ क्लैमाइडियल संक्रमण के लिए अनिवार्य जांच की सलाह देते हैं:
- जननांग प्रणाली की सूजन संबंधी बीमारियों वाली महिलाएं और पुरुष;
- गठिया के प्रतिक्रियाशील रूपों से पीड़ित व्यक्ति;
- अज्ञात लगातार ज्वर की स्थिति वाले व्यक्ति;
- प्राथमिक असामान्य या क्रोनिक एटिपिकल निमोनिया वाले रोगी;
- कोरोनरी हृदय रोग, ब्रोन्कियल अस्थमा और एथेरोस्क्लेरोसिस के लक्षणों के साथ, बैक्टीरियूरिया की अनुपस्थिति में सिस्टिटिस के लक्षण वाले युवा रोगी;
- लंबे समय तक, आंखों की पुरानी सूजन वाले मरीज़।
प्रयोगशाला निदानक्लैमाइडिया दो विधियों के उपयोग पर आधारित है - पीसीआर डायग्नोस्टिक्स और एलिसा। यदि क्लैमाइडिया का संदेह है, तो गर्भाशय ग्रीवा / मूत्रमार्ग नहरों, आंख के कंजाक्तिवा और संयुक्त द्रव (नैदानिक अभिव्यक्तियों के आधार पर) से स्क्रैपिंग का पीसीआर अध्ययन करने की सिफारिश की जाती है। इसके अलावा, जब नकारात्मक परिणाम प्राप्त होते हैं, तो सामग्री के नमूने को 2-3 सप्ताह के अंतराल के साथ 1-2 बार दोहराना और विश्लेषण करना आवश्यक है। यह क्लैमाइडिया की जैविक विशेषताओं के कारण है और, तदनुसार, तथ्य यह है कि हर बार नमूना नहीं लिया जाता है, एक निश्चित मात्रा में रोगजनक नमूने में प्रवेश करते हैं।
पीसीआर अध्ययन के समानांतर, एलिसा द्वारा रक्त सीरम में क्लैमाइडिया (आईजीए और आईजीजी) के प्रति एंटीबॉडी की सामग्री की जांच करना आवश्यक है। सकारात्मक परिणाम प्राप्त होने पर, गतिशीलता में डेटा प्राप्त करने के लिए इन अध्ययनों को 2-3 सप्ताह के बाद दोहराया जाता है।
IgA और IgG का पता लगाना संक्रमण के विकास से मेल खाता है, लगातार कम अनुमापांक में केवल IgA का पता लगाना - लगातार क्लैमाइडिया, और कम अनुमापांक में केवल IgG का पता लगाना - दीर्घकालिक क्लैमाइडिया। पिछले क्लैमाइडिया के बाद, आईजीजी रक्त में 5 साल तक प्रसारित हो सकता है, लेकिन वे पुन: संक्रमण के खिलाफ प्रतिरक्षा सुरक्षा प्रदान नहीं करते हैं।
दो तरीकों (पीसीआर और एलिसा) के परिणामों के संयोजन का विश्लेषण डॉक्टर को दृढ़ता और "आरोही" क्लैमाइडिया के साथ भी निदान करने और उपचार निर्धारित करने का अवसर देगा।
माइकोप्लाज्मा, यूरियाप्लाज्मा के कारण होने वाला संक्रमण
माइकोप्लाज्मा के कारण होने वाले जीवाणु संक्रामक रोग ( माइकोप्लाज्मा होमिनिस, माइकोप्लाज्मा जेनिटेलियम ) और यूरियाप्लाज्मा ( यूरियाप्लाज्मा यूरियालिटिकम, यूरियाप्लाज्मा पार्वम ) - जननांग अंगों के विभिन्न घावों की विशेषता है।
संक्रमण का स्रोत केवल एक व्यक्ति है - माइकोप्लाज्मा संक्रमण वाला या माइकोप्लाज्मा/यूरियाप्लाज्मा का स्वस्थ वाहक। माइकोप्लाज्मा या यूरियाप्लाज्मा के कारण होने वाले संक्रमण का संचरण यौन रूप से और मां से भ्रूण (अंतर्गर्भाशयी या प्रसव के दौरान) में हो सकता है। संपर्क-घरेलू संचरण मार्ग को भी बाहर नहीं रखा गया है - तौलिये, स्पंज और अन्य व्यक्तिगत स्वच्छता वस्तुओं के माध्यम से।
संक्रमण के बाद ऊष्मायन अवधि 3 दिन से 5 सप्ताह (आमतौर पर 15-20 दिन) तक रहती है। माइकोप्लाज्मा/यूरेप्लाज्मा के संक्रमण से हमेशा रोग का विकास नहीं होता है।
यूरियाप्लाज्मा और माइकोप्लाज्मा अक्सर मूत्रजननांगी क्षेत्र की पुरानी सूजन संबंधी बीमारियों के प्रेरक एजेंट होते हैं। इसके अलावा, एक नियम के रूप में, वे सहवर्ती संक्रमण का कारण बनते हैं, संयुक्त रोगों में भाग लेते हैं - बैक्टीरियल वेजिनोसिस, ट्राइकोमोनिएसिस, क्लैमाइडिया और अन्य के साथ।
क्रोनिक यूरियाप्लाज्मा संक्रमणउच्च संभावना के साथ पायलोनेफ्राइटिस और यूरोलिथियासिस की ओर जाता है। पुरुषों में माइकोप्लाज्मा / यूरियाप्लाज्मा - मूत्रमार्गशोथ, यूरियाप्लाज्मा प्रोस्टेटाइटिस के विकास का कारण हो सकता है। महिलाओं में, माइकोप्लाज्मा / यूरियाप्लाज्मा विभिन्न विकृति का कारण बन सकता है और एक स्वस्थ वाहक (30% तक) के रूप में मौजूद हो सकता है। इन रोगजनकों के स्वस्थ संचरण से प्रतिरक्षा में कमी के साथ रोग विकसित होने और गर्भावस्था के दौरान भ्रूण में संक्रमण फैलने का खतरा पैदा होता है।
हाल के वर्षों में, जननांग अंगों की सूजन संबंधी बीमारियों के विकास में यूरियाप्लाज्मा और माइकोप्लाज्मा संक्रमण की भूमिका में उल्लेखनीय वृद्धि हुई है, जो अन्य बातों के अलावा, माध्यमिक महिला और पुरुष बांझपन का कारण बनती है।
माइकोप्लाज्मा / यूरियाप्लाज्मा संक्रमण में क्रोनिक बनने और लगातार (अव्यक्त) रूप में जाने की उच्च क्षमता होती है। प्रतिरक्षा में कमी के साथ, एक लगातार संक्रमण सक्रिय हो सकता है, और स्वस्थ गाड़ी एक प्रकट रूप में जा सकती है, जिससे प्रजनन क्षेत्र के विभिन्न रोग, भ्रूण को अंतर्गर्भाशयी क्षति, जीर्णता हो सकती है। सूजन प्रक्रियाएँऔर ऑटोइम्यून रोग संबंधी स्थितियां।
शायद "आरोही" यूरियाप्लाज्मोसिस का विकास, जिसका सबसे गंभीर रूप जोड़ों को नुकसान के साथ रेइटर की बीमारी है।
लगातार रूपमाइकोप्लाज्मा संक्रमण का निदान और उपचार करना कठिन है। इन मामलों में, रोग की नैदानिक अभिव्यक्तियाँ मिट जाती हैं या बिल्कुल भी अनुपस्थित हो जाती हैं, और प्रयोगशाला परीक्षणों के परिणाम विरोधाभासी हो सकते हैं।
दीर्घकालिक स्पर्शोन्मुख पाठ्यक्रम और विभिन्न प्रकार की गैर-विशिष्ट नैदानिक अभिव्यक्तियाँ माइकोप्लाज्मा / यूरियाप्लाज्मा के कारण होने वाले संक्रमण का निदान करना मुश्किल बना देती हैं, और प्रयोगशाला निदान का उपयोग करके रोगजनकों की पहचान करने के महत्व को बढ़ा देती हैं।
प्रयोगशाला निदानमाइकोप्लाज्मा / यूरियाप्लाज्मा के कारण होने वाला संक्रमण, दो तरीकों के उपयोग पर आधारित है - पीसीआर और टीकाकरण जिसमें रोगजनकों की संस्कृतियों को अलग किया जाता है और एंटीबायोटिक दवाओं के प्रति उनकी संवेदनशीलता का निर्धारण किया जाता है। प्राप्त कर लिया है पीसीआर अध्ययन में सकारात्मक परिणाममूत्रजनन स्वाब-स्क्रेप के लिए बायोमटेरियल का एक समान नमूना पास करना आवश्यक है संस्कृति (एंटीबायोटिक दवाओं के प्रति संवेदनशीलता के निर्धारण के साथ). इस तथ्य के कारण कि एंटीबायोटिक दवाओं के प्रति प्रतिरोधी माइकोप्लाज्मा / यूरियाप्लाज्मा बेहद आम है, प्रभावी उपचार के लिए ऐसी दवा का चयन करना आवश्यक है जिसके प्रति इस रोगी के माइकोप्लाज्मा / यूरियाप्लाज्मा संवेदनशील हों।
यदि, एक सकारात्मक पीसीआर परिणाम के साथ, माइकोप्लाज्मा / यूरियाप्लाज्मा (यानी, एक नकारात्मक बीजारोपण परिणाम) की संस्कृतियों को अलग करना संभव नहीं है, तो उच्च संभावना के साथ इसका मतलब उपस्थिति है लगातार संक्रमण , जिस पर रोगज़नक़ पोषक मीडिया पर बढ़ने की अपनी क्षमता खो देते हैं ( अप्रसंस्कृत रूप). यह परिणाम उपचार रणनीति के चुनाव के लिए बहुत महत्वपूर्ण है, क्योंकि। आमतौर पर माइकोप्लाज्मा / यूरियाप्लाज्मा के बने रहने के दौरान एंटीबायोटिक्स के लिए दुर्गम.
मूत्रजनन पथ में लगातार माइकोप्लाज्मा की संख्या छोटी होती है और बायोमटेरियल सैंपलिंग के समय प्रतिरक्षा प्रणाली की स्थिति, शारीरिक चक्र और अन्य कारकों के आधार पर इसमें उतार-चढ़ाव होता है। इसलिए, माइकोप्लाज्मा / यूरियाप्लाज्मा (104 कोशिकाओं / एमएल से अधिक) की पता लगाने योग्य मात्रा हमेशा पीसीआर अनुसंधान के लिए नमूने में नहीं आती है। परिणामस्वरूप, कई दिनों के अंतर से (उपचार के बिना) रोगी से लिए गए नमूनों में, इन रोगजनकों का या तो पता लगाया जा सकता है (सकारात्मक परिणाम), या नहीं (नकारात्मक परिणाम)।
सूजाक
गोनोरिया एक जीवाणु संक्रामक यौन संचारित रोग है। यह वयस्कों में जननांग अंगों के श्लेष्म झिल्ली की सूजन और नवजात शिशुओं (ब्लेनोरिया) में आंखों के कंजंक्टिवा को नुकसान की विशेषता है।
गोनोरिया के प्रेरक एजेंट गोनोकोकी हैं ( नेइसेरिया गोनोरहोई ).
संक्रमण का मुख्य मार्ग यौन है, यह माँ से भ्रूण तक भी संचारित हो सकता है और, बहुत ही कम, घरेलू मार्ग से, व्यक्तिगत स्वच्छता वस्तुओं के माध्यम से।
गोनोरिया सबसे आम यौन संचारित रोगों में से एक है। संक्रमण का प्रवेश द्वार सेलुलर एपिथेलियम (मूत्रमार्ग, गर्भाशय ग्रीवा, कंजंक्टिवा और मलाशय) है। शरीर में, गोनोकोकी श्लेष्म झिल्ली, रक्त और लसीका पथ के माध्यम से फैलता है।
शरीर में प्रवेश करके, गोनोकोकी हमेशा एक बीमारी का कारण नहीं बनता है - रोगजनकों की विषाक्तता (गोनोकोकल उपभेद विषाणु की डिग्री में भिन्न होती है), उनकी एकाग्रता और मानव प्रतिरक्षा प्रणाली की स्थिति संक्रमण के विकास के लिए बहुत महत्वपूर्ण है।
पुरुषों और महिलाओं में गोनोरिया की नैदानिक अभिव्यक्तियाँ बहुत भिन्न होती हैं। अक्सर महिलाओं में यह रोग हल्के लक्षण या बिना लक्षण के होता है, जो उन्हें संक्रमण का वाहक बनाता है और एक बड़ी महामारी की भूमिका निभाता है। पुरुषों में, रोग मूत्रमार्ग से मवाद के बहिर्वाह के साथ, पेशाब के दौरान दर्द (गोनोरियाल मूत्रमार्गशोथ) के साथ सक्रिय रूप से प्रकट होता है।
महिलाओं में गोनोरिया की ऊष्मायन अवधि 2-3 सप्ताह है, पुरुषों में - 5-7 दिन। शायद रोग का तीव्र, सूक्ष्म और जीर्ण पाठ्यक्रम (यौन उत्तेजना, शराब, मसालेदार भोजन के प्रभाव में समय-समय पर तीव्रता के साथ, और महिलाओं में शरीर का ठंडा होना और मासिक धर्म के दौरान)। अनुपचारित गोनोरिया आमतौर पर एक लंबा कोर्स लेता है और क्रोनिक हो जाता है, धीरे-धीरे पड़ोसी अंगों (पुरुषों में - प्रोस्टेट ग्रंथि, वीर्य पुटिका और एपिडीडिमिस, महिलाओं में - फैलोपियन ट्यूब और अंडाशय) में फैल जाता है। महिलाओं में गोनोरिया के आरोही रूप में सबसे आम जटिलताएं एंडोमेट्रैटिस, सल्पिंगिटिस और ओओफोराइटिस हैं, पुरुषों में - प्रोस्टेटाइटिस। क्रोनिक गोनोरिया, पुरुषों और महिलाओं दोनों में, माध्यमिक बांझपन का कारण बन सकता है और दीर्घकालिक उपचार की आवश्यकता होती है।

जननांग अंगों के रोगों के अलावा, आंखों (ब्लेनोरिया), मुंह, मलाशय और घुटने (अन्य की तुलना में कम बार) जोड़ों की श्लेष्मा झिल्ली की सूजाक सूजन होती है।
हस्तांतरित रोग प्रतिरक्षा को पीछे नहीं छोड़ता जो पुन: संक्रमण से बचाता है।
समय पर निदान से गोनोरिया का इलाज करना आसान हो जाएगा।
प्रयोगशाला निदान
गोनोरिया के प्रयोगशाला निदान के पारंपरिक तरीके स्मीयर माइक्रोस्कोपी और गोनोकोकी की संस्कृति के अलगाव के साथ संस्कृति हैं। परिणामों के व्यक्तिपरक मूल्यांकन के कारण, माइक्रोस्कोपी विधि में कम विशिष्टता होती है और यह गलत सकारात्मक और गलत नकारात्मक दोनों परिणाम देती है। बायोमटेरियल के परिवहन के दौरान गोनोकोकल व्यवहार्यता के नुकसान के साथ-साथ अप्रयुक्त एल-फॉर्म की बढ़ती संख्या के कारण गोनोकोकल टीकाकरण अक्सर गलत नकारात्मक परिणाम देता है।
गोनोरिया के प्रयोगशाला निदान के लिए इष्टतम आधुनिक विधि बायोमटेरियल का पीसीआर-अध्ययन है (मूत्रजननांगी स्मीयर-स्क्रैपिंग, ग्रसनी से, आंख के कंजाक्तिवा से, आर्टिकुलर तरल पदार्थ)।
ट्राइकोमोनिएसिस
ट्राइकोमोनिएसिस (ट्राइकोमोनिएसिस) प्रोटोजोआ के कारण होता है trichomonas vaginalis
. यह रोग जननांग प्रणाली के एक जटिल घाव की विशेषता है।
यह रोग यौन संचारित होने के साथ-साथ मां से भ्रूण तक भी फैलता है। संपर्क-घरेलू संचरण मार्ग शायद ही संभव है - तौलिये, स्पंज के माध्यम से। ट्राइकोमोनास कई घंटों तक गीले लिनन, स्पंज, मूत्र में सूखने और यूवी किरणों से संरक्षित बाहरी वातावरण में विभिन्न खारे समाधानों में, अनियंत्रित स्रावों में जीवित रह सकते हैं, लेकिन वे हाइपोटोनिक समाधानों को सहन नहीं करते हैं, और 45 डिग्री से ऊपर सुखाने और तापमान को सहन नहीं करते हैं। सी उन्हें तुरंत मार देता है।
लगभग 50% संक्रमित व्यक्तियों में ऊष्मायन अवधि आमतौर पर 4 से 28 दिनों की होती है, लेकिन 1-3 दिनों तक भी कम हो सकती है।
रोग का स्पर्शोन्मुख संचरण और नैदानिक रूप से स्पष्ट पाठ्यक्रम दोनों संभव हैं। टी. वेजिनेलिस के वाहक एक बड़े महामारी विज्ञान संबंधी खतरे का प्रतिनिधित्व करते हैं। यह रोग सर्वव्यापी है और पुरुषों और महिलाओं में समान आवृत्ति के साथ होता है। अच्छी रोग प्रतिरोधक क्षमता वाली गाड़ी का परिणाम स्व-उपचार हो सकता है। रोग के वाहक से प्रकट (सक्रिय रूप से प्रकट) रूप में संक्रमण अन्य संक्रामक रोगों के विकास, हाइपोथर्मिया, अधिक काम, हार्मोनल स्थिति में परिवर्तन, तनाव और अन्य कारकों के कारण हो सकता है जिससे स्थानीय और सामान्य प्रतिरक्षा दोनों में कमी आती है।
महिलाओं में ट्राइकोमोनिएसिस की नैदानिक अभिव्यक्तियाँ तीव्र या सबस्यूट वुल्वोवाजिनाइटिस, कोल्पाइटिस, एंडोमेट्रैटिस आदि संभव हैं। रोग रुक-रुक कर होता है। लक्षण - खुजली, जलन, पेचिश संबंधी विकार, संभोग के दौरान दर्द, 75% मामलों में - सीरस-प्यूरुलेंट डिस्चार्ज, आमतौर पर झागदार, मासिक धर्म और गर्भावस्था के दौरान गायब हो जाता है। बीमारी के क्रोनिक कोर्स में, हल्के लक्षण प्रबल होते हैं।
पुरुषों में नैदानिक अभिव्यक्तियाँ - मूत्रमार्ग और प्रोस्टेट ग्रंथि को नुकसान, कभी-कभी - एपिडीडिमाइटिस। लक्षण आमतौर पर मिट जाते हैं, जो पेशाब के दौरान ट्राइकोमोनास के एक महत्वपूर्ण हिस्से को नियमित रूप से हटाने से जुड़ा होता है। 100% मामलों में क्रोनिक संक्रमण प्रोस्टेटाइटिस के विकास की ओर ले जाता है।
ट्राइकोमोनिएसिस की गंभीर जटिलताएँ प्राथमिक और माध्यमिक बांझपन, गैर-विकासशील गर्भावस्था और सहज गर्भपात हैं।
ट्राइकोमोनिएसिस एक मोनोइन्फेक्शन के रूप में हो सकता है, लेकिन अधिक बार मिश्रित या संयुक्त संक्रमण के रूप में।
हस्तांतरित रोग प्रतिरक्षा नहीं छोड़ता जो पुन: संक्रमण से बचाता है।
के लिए प्रयोगशाला निदानविधियों का उपयोग किया जाता है: ट्राइकोमोनास का पता लगाने के लिए मूत्रजनन स्मीयर, मूत्र, वीर्य की पीसीआर जांच; रक्त सीरम का एलिसा - ट्राइकोमोनास के प्रति एंटीबॉडी (आईजीजी) का पता लगाने के लिए, साथ ही ट्राइकोमोनास कल्चर के अलगाव के साथ स्मीयर माइक्रोस्कोपी और कल्चर। अक्सर, विशिष्ट नैदानिक अभिव्यक्तियों की उपस्थिति में, डॉक्टर के लिए पीसीआर अध्ययन के परिणाम का निदान करना पर्याप्त होता है।
टोक्सोप्लाज़मोसिज़
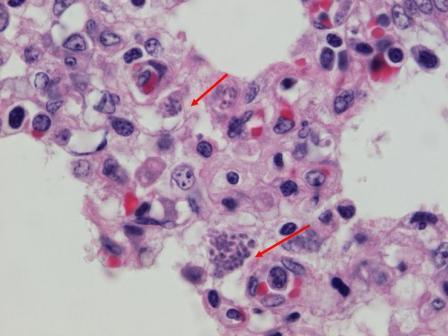
टोक्सोप्लाज़मोसिज़ का प्रेरक एजेंट है टोकसोपलसमा गोंदी - स्पोरोज़ोइया वर्ग का सबसे सरल।
रोगज़नक़ का स्रोत बिल्ली के समान, साथ ही सभी मध्यवर्ती मेजबान - अन्य स्तनधारी, पक्षी हैं। रोगज़नक़ के संचरण का तंत्र मल-मौखिक है, संचरण के मार्ग भोजन हैं (जब आधे पके हुए मांस उत्पादों का उपयोग करते हैं, लेकिन अधिक बार बिना धुली सब्जियों के साथ), पानी, घरेलू। बाहरी आवरण के माइक्रोट्रामा के साथ-साथ यौन संचरण के माध्यम से संभावित संपर्क संक्रमण।
सबसे खतरनाक संचरण का ऊर्ध्वाधर तंत्र है - गर्भवती महिलाओं के प्राथमिक संक्रमण के दौरान नाल के माध्यम से मां से भ्रूण तक प्रारंभिक तिथियाँगर्भावस्था (40% मामलों में)।
टोक्सोप्लाज्मा 50% अल्कोहल के संपर्क में आने से 55 डिग्री सेल्सियस (5-10 मिनट) तक गर्म होने पर जल्दी मर जाता है। एक निश्चित रूप में, टोक्सोप्लाज्मा बाहरी वातावरण में काफी स्थिर होता है - बच्चों के सैंडबॉक्स, मिट्टी में 6-8 महीने तक।
टोक्सोप्लाज्मोसिस सर्वव्यापी है। लोगों की प्राकृतिक संवेदनशीलता कम है, ज्यादातर संक्रमण स्पर्शोन्मुख संचरण का कारण बनता है। जीर्ण और तीव्र रूप वाले लोगों में अधिक आम हैं विभिन्न प्रकार केइम्युनोडेफिशिएंसी। ऊष्मायन अवधि 5-23 दिन है।
जनसंख्या का संक्रमण (वाहकों की संख्या)। विभिन्न देश 68% तक है.
जन्मजात टोक्सोप्लाज़मोसिज़ एक गर्भवती महिला के प्राथमिक संक्रमण के दौरान नाल के माध्यम से भ्रूण के संक्रमण के परिणामस्वरूप विकसित होता है: भ्रूण या तो मर जाता है या तीव्र जन्मजात टोक्सोप्लाज़मोसिज़ के लक्षणों के साथ एक बच्चा पैदा होता है - नशा, बुखार, पीलिया, यकृत को नुकसान, प्लीहा, लिम्फ नोड्स और केंद्रीय तंत्रिका तंत्र।
एक्वायर्ड टोक्सोप्लाज़मोसिज़ अक्सर एक अव्यक्त (अव्यक्त) रूप में होता है - स्पर्शोन्मुख गाड़ी। कम प्रतिरक्षा की पृष्ठभूमि के खिलाफ, टोक्सोप्लाज़मोसिज़ का एक पुराना या सबसे दुर्लभ, तीव्र रूप विकसित हो सकता है। रोग का जीर्ण रूप लंबे समय तक निम्न ज्वर तापमान, सिरदर्द, बढ़े हुए लिम्फ नोड्स, यकृत, प्लीहा, मायोसिटिस और आर्थ्राल्जिया के लक्षण, कंकाल की मांसपेशियों और मायोकार्डियम को लगातार क्षति के साथ होता है। तनाव, गर्भावस्था, इम्युनोडेफिशिएंसी की पृष्ठभूमि के खिलाफ क्रोनिक रूप या कैरिज तीव्र रूप में बदल सकता है। उपचार और प्रतिरक्षा के सामान्य स्तर की बहाली के परिणामस्वरूप जीर्ण और तीव्र रूप स्वस्थ गाड़ी में जा सकते हैं।
प्रयोगशाला निदान
रक्त के नमूनों, मस्तिष्कमेरु द्रव, लिम्फ नोड्स के छिद्र, टॉन्सिल, भ्रूण झिल्ली के अवशेष, प्रभावित अंगों की बायोप्सी, साथ ही गर्भाशय ग्रीवा नहर से स्क्रैपिंग में टोक्सोप्लाज्मा का पता लगाने के लिए, पीसीआर विधि.
टोक्सोप्लाज़मोसिज़ के संचरण या चरण का निर्धारण करने के लिए अध्ययन करें एंटीबॉडी(इम्यूनोग्लोबुलिन - आईजी) रक्त सीरम में। IgM और कम उग्र IgG प्राथमिक टोक्सोप्लाज़मोसिज़ के मार्कर हैं।
स्वस्थ वाहकों में और क्रोनिक टॉक्सोप्लाज्मोसिस में हमेशा आईजीजी का पता लगाएं(अत्यधिक उग्र), और आईजीएम, एक नियम के रूप में, पता नहीं लगाया जाता है। IgG में 2-4 गुना वृद्धि संक्रमण के विकास को इंगित करती है। क्रोनिक टॉक्सोप्लाज्मोसिस के पहले दो वर्षों के दौरान, आईजीएम का पता लगाया जा सकता है। संक्रमण के 3 महीने बाद तक कम एविड आईजीजी का पता लगाया जा सकता है।
लिस्टिरिओसिज़
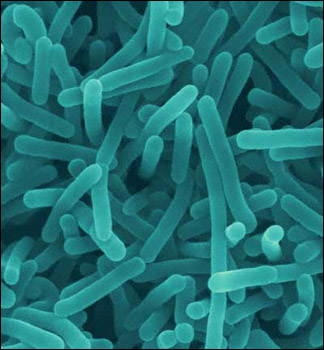
लिस्टेरियोसिस के प्रेरक एजेंट प्रजाति के बैक्टीरिया हैं लिस्टेरिया monocytogenes .
मुख्य प्राकृतिक भंडार कृंतक, पक्षी और अधिकांश कृषि और घरेलू जानवर हैं। लिस्टेरिया बाहरी वातावरण (मिट्टी, मांस, दूध में) में काफी स्थिर है। संक्रमण के तरीके - आहार (मुख्य रूप से डेयरी उत्पाद), वायुजनित, संपर्क, रक्त के माध्यम से। संक्रमण के प्रवेश द्वार - टॉन्सिल, आंखों की श्लेष्मा झिल्ली, श्वसन पथ, मौखिक गुहा, आंतें, साथ ही माइक्रोट्रामा त्वचा.
मां से भ्रूण तक प्लेसेंटा के माध्यम से लिस्टेरिया का संचरण, साथ ही वायुजनित, संपर्क या भोजन पथ द्वारा नवजात शिशु का प्रसवोत्तर संक्रमण विशेष रूप से खतरनाक है।
अक्सर, लिस्टेरियोसिस नवजात शिशुओं में, प्रतिरक्षाविहीनता वाले व्यक्तियों में, साथ ही शराब से पीड़ित लोगों में दर्ज किया जाता है। यह रोग पशुधन और कुक्कुट श्रमिकों के बीच व्यावसायिक प्रकृति का है।
रोगज़नक़ के स्पर्शोन्मुख संचरण की संभावना सिद्ध हो गई है। यह रोग केवल 20% संक्रमित व्यक्तियों में विकसित होता है। ऊष्मायन अवधि 2-4 सप्ताह है।
लिस्टेरियोसिस को ग्रसनी और अन्य लिम्फ नोड्स की भागीदारी के साथ विभिन्न प्रकार की नैदानिक प्रस्तुतियों की विशेषता है, अक्सर सेप्टीसीमिया और सीएनएस भागीदारी के साथ।
अभिव्यक्ति की प्रकृति से, निम्नलिखित रूप देखे जाते हैं: एंजिनल-सेप्टिक (मोनोन्यूक्लिओसिस के साथ), ओकुलो-ग्लैंडुलर, सेप्टिक-टाइफाइड, केंद्रीय तंत्रिका तंत्र की लिस्टेरियोसिस, मेनिनजाइटिस, गर्भवती महिलाओं की लिस्टेरियोसिस, सेप्टिक ग्रैनुलोमैटोसिस, मूत्रमार्ग की लिस्टेरियोसिस .
गर्भवती महिलाओं में, लिस्टेरियोसिस आमतौर पर एक तीव्र श्वसन वायरल संक्रमण या टॉन्सिलिटिस जैसा दिखता है। भ्रूण का खतरनाक अंतर्गर्भाशयी संक्रमण, जिससे गर्भपात या मृत बच्चे का जन्म हो सकता है। भ्रूण में कई फोड़े और ग्रैनुलोमा देखे जाते हैं। नवजात शिशुओं में संक्रमण सेप्सिस, मेनिनजाइटिस के रूप में होता है और मृत्यु दर 50% तक होती है।
लिस्टेरियोसिस का रोगजनन पूरी तरह से समझा नहीं गया है। रोगज़नक़ संचार और लसीका पथों के माध्यम से फैलता है, विभिन्न अंगों और ऊतकों में प्रवेश करता है। सीएनएस के मेनिन्जेस में.
प्रयोगशाला निदानलिस्टेरियोसिस पहले बैक्टीरियोलॉजिकल, सीरोलॉजिकल और एलर्जोलॉजिकल तरीकों से किया जाता था। अब यह दिखाया गया है कि इष्टतम दो विधियों का उपयोग करना: एलिसा द्वारा लिस्टेरिया के प्रति एंटीबॉडी का पता लगाना और पीसीआर द्वारा लिस्टेरिया डीएनए का पता लगाना।
लिस्टेरिया का पता लगाने के लिए पीसीआर सबसे संवेदनशील और विशिष्ट तरीका है . रूसी संघ के स्वास्थ्य मंत्रालय द्वारा पीसीआर डायग्नोस्टिक्स द्वारा लिस्टेरिया या लिस्टेरियोसिस के लिए गर्भवती महिलाओं की जांच की सिफारिश की जाती है।
पीसीआर परीक्षण के लिए नमूने नैदानिक अभिव्यक्तियों के आधार पर हो सकते हैं: रक्त (सेप्टिक रूप में), मस्तिष्कमेरु द्रव, लिम्फ नोड से पंचर, ग्रसनी से स्वाब, उल्बीय तरल पदार्थ, योनि स्राव, गर्भाशय ग्रीवा, ग्रीवा नहर से धब्बे / खरोंच, नवजात शिशुओं में - मेकोनियम, रक्त, मूत्र।
लिस्टेरियोसिस के लिए गर्भवती महिलाओं की जांच करना अनिवार्य है, विशेष रूप से बोझिल प्रसूति इतिहास (पीसीआर द्वारा मूत्रजननांगी स्वाब-स्क्रैप और एलिसा द्वारा लिस्टेरिया के लिए एंटीबॉडी के लिए रक्त)।
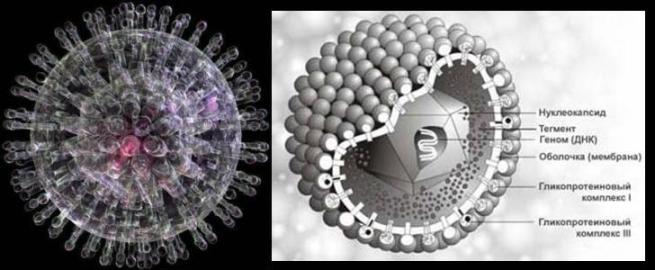
हर्पीस वायरस संक्रमण
सबसे आम हर्पीसवायरस संक्रमण पहले और दूसरे प्रकार के हर्पीस सिम्प्लेक्स वायरस के कारण होता है - एचएसवी 1.2 ( हरपीज परीक्षण).
एचएसवी 1.2 का एकमात्र स्रोत मनुष्य है। एचएसवी 1,2 संपर्क और यौन मार्गों से प्रसारित हो सकता है, प्रसवकालीन और अंतर्गर्भाशयी संक्रमण संभव है। एचएसवी 1 संक्रमण अक्सर होता है प्रारंभिक अवस्थासंपर्क द्वारा. एचएसवी 2 बच्चों में अत्यंत दुर्लभ है, और मुख्य रूप से उन लोगों में पाया जाता है जिन्होंने यौन गतिविधि (यौन संचरण) शुरू कर दी है। एक बार संक्रमित होने पर व्यक्ति जीवन भर के लिए हर्पीस वायरस का वाहक बन जाता है।
धातु की सतहों (सिक्के, दरवाज़े के हैंडल, पानी के नल) पर हर्पीसवायरस 2 घंटे तक, प्लास्टिक और लकड़ी पर - 3 घंटे तक, गीली मेडिकल कपास और धुंध में - सूखने तक जीवित रहते हैं। कमरे का तापमान(6 घंटे तक).
एचएसवी 1,2 समान घावों का कारण बनता है, लेकिन उनका स्थानीयकरण, एक नियम के रूप में, विशिष्ट है: एचएसवी1 - चेहरे का क्षेत्र, एचएसवी2 - मूत्रजननांगी क्षेत्र।
एचएसवी 1 कारण:
ए) प्राथमिक हर्पेटिक जिंजिवोस्टोमैटाइटिस, होठों की लाल सीमा के स्तरीकृत उपकला के घाव, अक्सर डिस्पैगिया और बुखार के साथ;
बी) आवर्तक दाद - प्राथमिक घावों की पुनरावृत्ति, आमतौर पर हाइपोथर्मिया के बाद, बुखार के साथ, शायद ही कभी सामान्यीकृत किया जा सकता है। हाल ही में, एचएसवी 1 का मूत्रजनन पथ में भी पता चला है (उदाहरण के लिए, गैर-विशिष्ट मूत्रमार्गशोथ वाले रोगियों में)।
एचएसवी 2, जननांग दाद, जननांगों (लिंग, योनी, योनि, ग्रीवा नहर, आदि की श्लेष्मा झिल्ली) के विशिष्ट घावों का कारण बनता है, अक्सर पुनरावृत्ति होती है, संक्रमण की असामान्य अभिव्यक्तियाँ संभव हैं। गंभीर मामलों में, संक्रमण का कोर्स अस्वस्थता और बुखार के साथ होता है।
एचएसवी 1,2 आंखों (नेत्रश्लेष्मलाशोथ, केराटाइटिस) और तंत्रिका तंत्र (एन्सेफलाइटिस, न्यूरिटिस, आदि) के साथ-साथ निमोनिया, हेपेटाइटिस और अन्य बीमारियों को नुकसान पहुंचा सकता है।
शरीर की प्रतिरक्षाविहीन स्थिति के साथ-साथ अंतर्गर्भाशयी संक्रमण के साथ, गंभीर जटिलताओं के साथ हर्पीस वायरस संक्रमण का सामान्यीकरण संभव है। एचएसवी के साथ अंतर्गर्भाशयी संक्रमण का खतरा तब होता है जब एक गर्भवती महिला में प्राथमिक तीव्र संक्रमण विकसित होता है।
प्रयोगशाला निदान.
हर्पीसवायरस संक्रमण के निदान के लिए, दो प्रयोगशाला विधियों का उपयोग करना आवश्यक है - पीसीआर द्वारा वायरस डीएनए का प्रत्यक्ष पता लगाना और रक्त सीरम में एलिसा द्वारा वायरस के प्रति एंटीबॉडी का निर्धारण।
प्राथमिक तीव्र संक्रमण में, एचएसवी 1,2 उपकला कोशिकाओं में, पुटिकाओं या दरारों में (एक असामान्य पाठ्यक्रम के साथ) पाए जाते हैं, एक नियम के रूप में, संक्रमण की पहली अभिव्यक्तियों के 7 दिनों के भीतर, और एक माध्यमिक तीव्रता (पुनरावृत्ति) के दौरान - 4 दिन तक. उपकला कोशिकाओं में वायरस का जीवनकाल और पुनरावृत्ति की अवधि शरीर की प्रतिरक्षा प्रणाली की स्थिति पर निर्भर करती है (20 दिनों तक कम प्रतिरक्षा के साथ)। उपकला ऊतकों के स्क्रैपिंग में एचएसवी 1,2 का पता लगाना रोग के तीव्र चरण को इंगित करता है, और अनुपस्थिति का मतलब या तो रोग का एक गुप्त चरण या शरीर में वायरस की अनुपस्थिति है। इसे वायरस के प्रति एंटीबॉडी के अध्ययन की मदद से ही स्पष्ट किया जा सकता है। रोग की तीव्रता के दौरान और, एक नियम के रूप में, कम प्रतिरक्षा वाले व्यक्तियों में, रक्त में पीसीआर द्वारा एचएसवी 1.2 का पता लगाया जा सकता है।
निदान के लिए इतिहास का डेटा और एंटीबॉडी (कक्षा एम और जी के इम्युनोग्लोबुलिन) के निर्धारण के परिणाम बहुत महत्वपूर्ण हैं। इम्युनोग्लोबुलिन के सभी वर्गों की अनुपस्थिति का मतलब शरीर में एचएसवी की अनुपस्थिति है। पर प्राथमिक तीव्र संक्रमणआईजीएम, कम अम्लता वाले आईजीजी और आईजीजी से लेकर आरंभिक एचएसवी प्रोटीन तक का पता लगाया जाता है। पर पुनरावृत्तिआईजीजी से शुरुआती शुरुआती एचएसवी प्रोटीन और आईजीजी (अत्यधिक एवीडी) का पता लगाया जाता है। में अव्यक्त चरण(छूट के दौरान) केवल आईजीजी (अत्यधिक उग्र) का पता लगाया जाता है, जो इंगित करता है कि रोगी एचएसवी का वाहक है, और फिलहाल कोई तीव्रता नहीं है।
गर्भवती महिलाओं के लिए आईजीएम, आईजीजी और आईजीजी एविडिटी की जांच करना जरूरी है। अगर खुलासा हुआ कम उग्र आईजीजी, तो प्राथमिक संक्रमण 2 सप्ताह से 3 महीने पहले तक हो सकता है। अगर मिल ही गया अत्यधिक उग्र आईजीजी, अर्थात। एचएसवी कैरिज का पता लगाया जाता है, तो प्राथमिक संक्रमण (भ्रूण के लिए खतरनाक) की कोई संभावना नहीं होती है, और फिर आईजीजी से एचएसवी प्रोटीन का प्रारंभिक-प्रारंभिक प्रोटीन का पता लगाकर संभावित तीव्रता की निगरानी करना आवश्यक है। यदि कोई इम्युनोग्लोबुलिन नहीं पाया जाता है, तो किसी को प्राथमिक संक्रमण से सावधान रहना चाहिए - अम्लता के निर्धारण के साथ समय-समय पर आईजीएम और आईजीजी की जांच करें (कम-एविड आईजीजी प्राथमिक संक्रमण के सबसे विशिष्ट मार्कर हैं)।
साइटोमेगालोवायरस संक्रमण (सीएमवीआई)
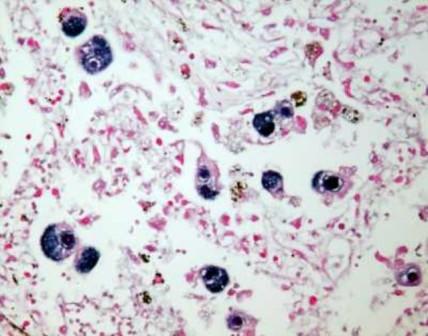
सीएमवीआई व्यापक है विषाणुजनित संक्रमण, आंतरिक अंगों और केंद्रीय तंत्रिका तंत्र को नुकसान के साथ स्पर्शोन्मुख से लेकर गंभीर रूपों तक विविध अभिव्यक्तियों की विशेषता।
साइटोमेगालोवायरस (सीएमवी) हर्पीसवायरस के समूह से संबंधित हैं।
मनुष्य ही संक्रमण का एकमात्र भंडार और स्रोत है। यह वायरस लार, दूध, मूत्र, मल, वीर्य द्रव और गर्भाशय ग्रीवा स्राव में पाया जा सकता है। संक्रमण रक्त, लार, यौन और लंबवत रूप से मां से नाल के माध्यम से भ्रूण तक फैलता है।
एक नियम के रूप में, सामान्य स्तर की प्रतिरक्षा वाले स्वस्थ लोगों में, प्राथमिक संक्रमण से अव्यक्त संक्रमण (स्पर्शोन्मुख या स्वस्थ वाहक) होता है। 60-80% वयस्क आबादी सीएमवी के वाहक हैं। प्रतिरक्षा में कमी के साथ, वाहकों में सीएमवीआई का विकास और सक्रिय नैदानिक रूप से स्पष्ट सीएमवीआई के विकास के साथ प्राथमिक संक्रमण दोनों संभव हैं। प्रतिरक्षा स्थिति कम हो जाती है: गर्भावस्था के दौरान, रक्त आधान या अंग प्रत्यारोपण के बाद, ऑन्कोलॉजिकल रोगों के उपचार के दौरान, लंबे समय तक और पुराने संक्रमण के बाद, बेरीबेरी आदि के साथ।
सीएमवी सभी अंगों और ऊतकों को प्रभावित करने में सक्षम है। कमजोर प्रतिरक्षा प्रणाली वाले व्यक्तियों में मोनोन्यूक्लिओसिस, कोरियोरेटिनाइटिस, बच्चों के बिगड़ा हुआ साइकोमोटर विकास, बहरापन, रेटिना की सूजन, साथ ही अंतरालीय निमोनिया और प्रसारित सीएमवीआई जैसी बीमारियां विकसित हो सकती हैं। दुर्बल व्यक्तियों में, सीएमवी जठरांत्र संबंधी मार्ग को नुकसान पहुंचाता है। यह दिखाया गया है कि सीएमवी कई घातक बीमारियों के विकास का कारण बन सकता है। सीएमवीआई एचआईवी संक्रमण की सक्रियता और प्रगति में योगदान देता है।
प्राथमिक सीएमवीआई गर्भवती महिलाओं के लिए बहुत खतरनाक है, क्योंकि। भ्रूण संक्रमण का उच्च जोखिम। नवजात शिशुओं में, सीएमवीआई में एक लक्षण जटिल शामिल हो सकता है: पीलिया, त्वचा और आंतरिक अंगों के गंभीर घाव - यकृत, प्लीहा, अधिवृक्क ग्रंथियां और मस्तिष्क भी।
प्रयोगशाला निदानपीसीआर द्वारा सीएमवी सीएमवीआई के सभी रूपों में बहुत प्रभावी है। रक्त, मूत्र, मस्तिष्कमेरु द्रव, ग्रीवा नहर से स्क्रैपिंग/धब्बा का उपयोग नैदानिक सामग्री के रूप में किया जाता है।
गर्भवती महिलाओं की जांच करते समय, न केवल सीएमवीआई का निदान करना महत्वपूर्ण है, बल्कि अंतर करना भी महत्वपूर्ण है प्राथमिकसे संक्रमण माध्यमिक(भ्रूण के लिए इतना खतरनाक नहीं)। इसके लिए आपको इस्तेमाल करना होगा पीसीआर अनुसंधान और विशिष्ट एंटीबॉडी के निर्धारण का संयोजन , एलिसा द्वारा इम्युनोग्लोबुलिन (आईजी)।
IgM और निम्न एविड IgG का उत्पादन होता है प्राथमिकसीएमवीआई. प्राथमिक संक्रमण के सबसे विशिष्ट मार्कर हैं कम उग्र आईजीजी, वे केवल प्राथमिक संक्रमण के दौरान ही उत्पन्न होते हैं और संक्रमण के क्षण से 5 महीने तक इसका पता लगाया जा सकता है। आईजीजी से प्रारंभिक प्रारंभिक सीएमवी प्रोटीन प्राथमिक संक्रमण के दौरान और द्वितीयक संक्रमण और पुनरावृत्ति दोनों के दौरान दिखाई देते हैं। अत्यधिक उग्र आईजीजी का पता लगाना (आईजीएम और आईजीजी से सीएमवी के तत्काल प्रारंभिक प्रोटीन की अनुपस्थिति में) एक स्वस्थ गाड़ी, सीएमवी की एक अव्यक्त स्थिति को इंगित करता है। यदि गर्भवती महिला सीएमवी की वाहक है, तो प्राथमिक संक्रमण का कोई खतरा नहीं है, लेकिन सीएमवी प्रारंभिक प्रारंभिक प्रोटीन के लिए आईजीजी परीक्षण का उपयोग करके वायरस की गतिविधि की निगरानी करना आवश्यक है। सीएमवी के प्रति एंटीबॉडी की अनुपस्थिति में, प्राथमिक संक्रमण का खतरा होता है जो भ्रूण के लिए खतरनाक होता है, इसलिए प्राथमिक संक्रमण के गवाह आईजीएम और कम-एविड आईजीजी की संभावित उपस्थिति की निगरानी करना आवश्यक है।
पेपिलोमाटोसिस
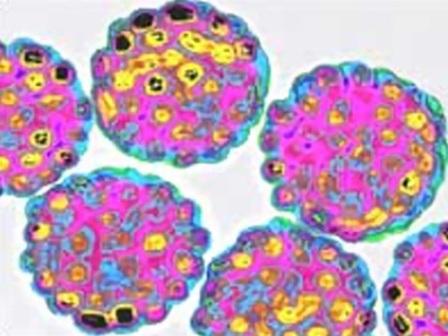
ह्यूमन पेपिलोमावायरस (एचपीवी - ह्यूमन पेपिलोमावायरस) विभिन्न प्रकार के पेपिलोमाटोसिस का कारण बनता है। एचपीवी के 100 से अधिक प्रकार हैं, जिन्हें संख्याओं द्वारा निर्दिष्ट किया जाता है और ऑन्कोजेनिक जोखिम (ऊतकों में घातक परिवर्तन विकसित होने का जोखिम) की अलग-अलग डिग्री के अनुसार समूहों में विभाजित किया जाता है। विभिन्न प्रकार के एचपीवी अधिमानतः विभिन्न उपकला ऊतकों में विकसित होते हैं।
एचपीवी त्वचा के सूक्ष्म आघात के माध्यम से संपर्क और यौन संपर्क के साथ-साथ मां से भ्रूण तक फैलता है।
मानव जननांग पेपिलोमावायरस संक्रमण सबसे आम यौन संचारित रोगों में से एक है (20-60% संक्रमित व्यक्ति)। अक्सर यह बीमारी युवा महिलाओं में पाई जाती है और यह यौन गतिविधियों की शुरुआती शुरुआत और बड़ी संख्या में यौन साझेदारों के साथ जुड़ी होती है।
पेपिलोमावायरस संक्रमण के विकास के लिए अतिरिक्त महामारी विज्ञान जोखिम कारक हार्मोनल स्थिति में परिवर्तन, इम्यूनोसप्रेशन (प्रतिरक्षा में कमी), अन्य संक्रमणों की उपस्थिति (एचआईवी, क्लैमाइडिया, बैक्टीरियल वेजिनोसिस और अन्य) हैं।
पेपिलोमाटोसिस की नैदानिक अभिव्यक्तियाँ वायरस के प्रकार और शरीर के सुरक्षात्मक गुणों (प्रतिरक्षा प्रणाली की स्थिति) की गंभीरता पर निर्भर करती हैं।
संक्रमण के क्षण से लेकर नैदानिक अभिव्यक्तियों की शुरुआत तक पेपिलोमावायरस संक्रमण की गुप्त अवधि 5 साल तक रह सकती है।
पैपिलोमावायरस प्रकार 6 और 11 जननांग मस्सों के विशिष्ट विकास के साथ एक सामान्य बीमारी का कारण बनते हैं। इस प्रकार का पेपिलोमाटोसिस व्यावहारिक रूप से गैर-ऑन्कोजेनिक है (ऑन्कोजेनिक पेपिलोमाटोसिस विकसित होने का कम जोखिम)।
यदि उच्च ऑन्कोजेनिक जोखिम वाले एचपीवी का पता लगाया जाता है, तो यह सिफारिश की जाती है: विशेष एंटीवायरल थेरेपी करने के लिए, शरीर की समग्र प्रतिरक्षा में वृद्धि, योनि में माइक्रोबायोसेनोसिस को बहाल करना (स्थानीय प्रतिरक्षा को मजबूत करने में मदद करता है), और नियमित रूप से स्त्री रोग विशेषज्ञ-ऑन्कोलॉजिस्ट से भी मिलना। हर तीन महीने में एक बार.
के लिए प्रयोगशाला निदानपीसीआर विधि का उपयोग करके पेपिलोमावायरस संक्रमण। अध्ययन के लिए बायोमटेरियल घाव के कथित स्थल से एक स्क्रैपिंग, एक बायोप्सी है। पीसीआर कुछ प्रकार के एचपीवी का पता लगा सकता है। ऐसा करने के लिए, उपयुक्त परीक्षण प्रणालियाँ बनाएँ। निवारक परीक्षाओं के दौरान और गर्भाशय ग्रीवा की रोग संबंधी स्थितियों में उच्च ऑन्कोजेनिक जोखिम वाले एचपीवी की उपस्थिति की जांच करना महत्वपूर्ण है।
एचपीवी के पीसीआर अध्ययन से डॉक्टर को ध्यान देने योग्य ऑन्कोलॉजिकल परिवर्तनों की उपस्थिति से बहुत पहले ऑन्कोजेनिक पेपिलोमावायरस का पता लगाना संभव हो जाता है।
टीका गार्डासिलपैपिलोमावायरस प्रकार 16, 18, 6, 11 से प्रभावी ढंग से रक्षा करता है।
कैंडिडिआसिस

70% से अधिक माइकोसिस-कैंडिडिआसिस एक कवक के कारण होता है कैनडीडा अल्बिकन्स
. मायकोसेस कैंडिडा जीनस के अन्य कवक के साथ-साथ कवक की अन्य प्रजातियों के कारण भी होता है।
कैंडिडा अल्बिकन्स - सामान्य रूप से मौखिक गुहा में, जठरांत्र संबंधी मार्ग में, योनि में (103-105 कोशिकाएं / एमएल) थोड़ी मात्रा में मौजूद हो सकता है। कम प्रतिरक्षा, हाइपोथर्मिया, सामान्य माइक्रोबायोसेनोसिस में व्यवधान (उदाहरण के लिए, एंटीबायोटिक दवाओं के उपयोग के परिणामस्वरूप) कैंडिडिआसिस का कारण बन सकता है।
मूत्रजननांगी कैंडिडिआसिस अंतर्जात मूल का हो सकता है (मौजूदा कैंडिडा अल्बिकन्स या आवर्ती कैंडिडिआसिस का सक्रियण), यौन संचारित, साथ ही घरेलू संपर्क - तौलिए, स्पंज और अन्य व्यक्तिगत स्वच्छता वस्तुओं के माध्यम से, पूल में। बच्चों का संक्रमण जन्म नहर से गुजरते समय और स्तनपान कराते समय भी हो सकता है।
मूत्रजननांगी कैंडिडिआसिस की ऊष्मायन अवधि औसतन 10-20 दिन है।
यूरोजेनिक कैंडिडिआसिस कम प्रतिरक्षा वाले लोगों में, मौखिक या अंतर्गर्भाशयी गर्भ निरोधकों का उपयोग करने वाली महिलाओं में और गर्भावस्था के अंतिम तिमाही में भी आम है।
अक्सर, कैंडिडिआसिस जननांगों की अन्य सूजन और/या ट्यूमर रोगों (30-65%) के साथ होता है। यह कई बीमारियों के विकास के साथ शरीर की प्रतिरक्षा के स्तर में कमी के कारण होता है। इसके अलावा, कैंडिडिआसिस का विकास श्लेष्म झिल्ली की अखंडता का उल्लंघन करता है, जिससे अन्य संक्रमणों का द्वार खुल जाता है। इसलिए, कैंडिडिआसिस में अक्सर मिश्रित संक्रमण पाए जाते हैं।
म्यूकोक्यूटेनियस यूरोजेनिक कैंडिडिआसिस महिलाओं में वुल्वोवाजिनाइटिस के रूप में प्रकट होता है। इसकी विशेषता है: असुविधा की भावना, योनी और योनि में खुजली, लजीज प्रदर, श्लेष्म झिल्ली की सूजन, संभोग के दौरान दर्द। वुल्वोवाजाइनल कैंडिडिआसिस का पुराना रूप, एक नियम के रूप में, मासिक धर्म से पहले (5-7 दिनों के लिए) बिगड़ जाता है।
कैंडिडिआसिस के उपचार में, शरीर की प्रतिरोधक क्षमता को बढ़ाना महत्वपूर्ण है, साथ ही योनि के सामान्य माइक्रोबायोसेनोसिस को बहाल करना भी महत्वपूर्ण है। यह कैंडिडा अल्बिकन्स के साथ पुन: संक्रमण और रिलैप्स (पुरानी बीमारी का बढ़ना) के प्रति प्रतिरोध प्रदान करेगा।
महिलाओं की तुलना में पुरुष मूत्रजननांगी कैंडिडिआसिस से बहुत कम पीड़ित होते हैं। सबसे आम रूप कैंडिडल बालनोपोस्टहाइटिस है। नैदानिक अभिव्यक्तियाँ - लिंगमुण्ड में खुजली, जलन, दर्द। सिर की त्वचा और चमड़ी की भीतरी पत्ती सूजी हुई, हाइपरमिक, भूरे-सफ़ेद लेप और सतही क्षरण से ढकी होती है। कैंडिडल मूत्रमार्गशोथ आमतौर पर गुप्त रूप से आगे बढ़ता है, शायद ही कभी तीव्र रूप में। कैंडिडल मूत्रमार्गशोथ की जटिलताओं में प्रोस्टेटाइटिस, एपिडीडिमाइटिस, सिस्टिटिस और जननांग पथ के अन्य रोग हो सकते हैं।
कैंडिडिआसिस के उपचार की रणनीति रोग के रूप पर निर्भर करती है। सतही कैंडिडिआसिस का इलाज बाहरी दवाओं से किया जाता है, और आवर्तक मूत्रजननांगी कैंडिडिआसिस या पूरे शरीर में फंगल संक्रमण के प्रसार के मामले में, प्रतिरक्षा सुधार के साथ एंटीमायोटिक दवाओं के जटिल उपचार के पाठ्यक्रमों का उपयोग किया जाता है।
प्रयोगशाला निदान
कैंडिडा एल्बिकैंस और कैंडिडा एसपी का पता लगाने के लिए। यूरोजेनिक स्मीयर में पीसीआर विधि का उपयोग किया जाता है। मायकोसेस के निदान में, कवक संस्कृतियों के अलगाव और एंटीमायोटिक दवाओं के प्रति उनकी संवेदनशीलता के निर्धारण के साथ बीजारोपण की सूक्ष्मजीवविज्ञानी विधि का भी उपयोग किया जाता है।
हर्पीस ग्रह पर सबसे आम वायरल बीमारियों में से एक है। आंकड़ों के मुताबिक, कम से कम 90% आबादी इस वायरस की वाहक है। विभिन्न प्रकार के दाद के लिए नैदानिक लक्षण अलग-अलग होते हैं, रोग त्वचा और श्लेष्म झिल्ली पर प्रकट हो सकता है। प्रकार 1 और 2 और डेटा को समझना रोगज़नक़ की पहचान करने, उसके प्रकार का निर्धारण करने और उचित उपचार आहार चुनने का एक तरीका है।

रोगज़नक़ क्या है?
हर्पीस का प्रेरक एजेंट एक डीएनए युक्त वायरस है। अधिकतर यह त्वचा, श्लेष्मा झिल्ली, जननांग अंगों को प्रभावित करता है, कम अक्सर - तंत्रिका तंत्र और आंतरिक अंगों के ऊतकों को।संक्रमण निम्नलिखित में से किसी एक तरीके से हो सकता है:
- संपर्क (सामान्य घरेलू वस्तुओं और व्यक्तिगत स्वच्छता का उपयोग करते समय);
- हवाई;
- यौन;
- लंबवत (गर्भावस्था और प्रसव के दौरान मां से बच्चे तक)।
शरीर में प्रवेश करने के बाद, वायरस लंबे समय तक चिकित्सकीय रूप से प्रकट नहीं हो सकता है। मानव प्रतिरक्षा प्रणाली रोगज़नक़ की आबादी को नियंत्रण में रखती है, और यह गुणा करने में सक्षम नहीं होती है। पहले लक्षण प्रतिरक्षा सुरक्षा के स्तर में कमी के साथ होते हैं, जिसमें मौसमी इम्यूनोडेफिशिएंसी भी शामिल है। इसलिए, दाद अक्सर अन्य वायरल और बैक्टीरियल रोगों, फंगल संक्रमण के साथ होता है।
रोगी को यह पता नहीं होता कि वह वायरस का वाहक है, लेकिन साथ ही वह दूसरों को भी संक्रमित कर देता है।
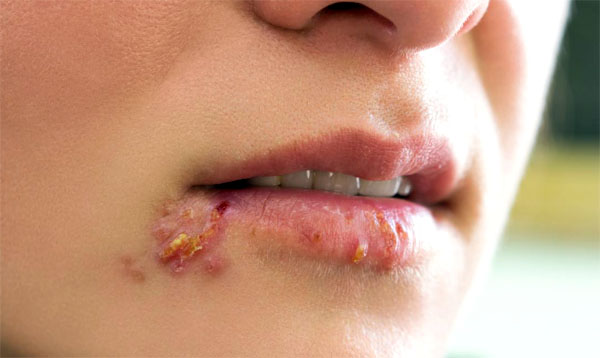
हर्पीसवायरस प्रकार 1
अधिकतर, रोग चेहरे और शरीर की त्वचा पर स्थानीयकृत होता है और निम्नलिखित लक्षणों से प्रकट होता है:
- वायरस की सक्रियता के स्थल पर त्वचा की लालिमा;
- एक छोटे दाने की उपस्थिति (पुटिकाएं अपने आप खुल जाती हैं, और उनके स्थान पर अल्सर बन जाते हैं);
- खुजली और सूजन.
रोग स्थानीय स्तर पर ही प्रकट होता है, लेकिन कुछ रोगियों को बुखार, ठंड लगना, कमजोरी और मांसपेशियों में दर्द की भी शिकायत होती है। दाद की पुनरावृत्ति की अवधि के दौरान, रोगी दूसरों के लिए सबसे खतरनाक होता है, क्योंकि रोगज़नक़ पुटिकाओं की सामग्री में होता है।
हर्पीसवायरस प्रकार 2
हर्पीस टाइप 2 को यौन संचारित रोग के रूप में वर्गीकृत किया गया है। इसके अलावा, संपर्क, घरेलू और ऊर्ध्वाधर संचरण मार्ग भी हैं। चिकित्सकीय रूप से, यह रोग जननांगों और जांघों की त्वचा पर चकत्ते के रूप में प्रकट होता है। गर्भावस्था के दौरान हर्पीसवायरस पर शोध अनिवार्य है। वायरस भ्रूण के लिए खतरनाक है: इससे विकृति विकसित होने का खतरा होता है, साथ ही बच्चे के जन्म के दौरान बच्चे में संक्रमण भी होता है।
आपको प्रयोगशाला से कब संपर्क करने की आवश्यकता है?

रोग की पुनरावृत्ति के दौरान, हर्पीस वायरस प्रकार 1 और 2 को एक साधारण परीक्षा द्वारा निर्धारित किया जा सकता है। एक विशिष्ट खुजलीदार दाने जिसका एक विशिष्ट स्थानीयकरण होता है, एकमात्र लक्षण है जो निदान का आधार होगा। इसके अलावा, बुलबुले अक्सर एक ही स्थान पर, एक ही तरफ दिखाई देते हैं।
केवल कुछ मामलों में विश्लेषण के लिए प्रयोगशाला में रक्त दान करना आवश्यक है:
- यदि दाद स्वयं को गैर-मानक, मिटे हुए रूप में या जटिलताओं के साथ प्रकट करता है;
- गर्भावस्था की योजना के दौरान;
- यदि आपको संक्रमण की अवधि का पता लगाने की आवश्यकता है (उदाहरण के लिए, गर्भावस्था के दौरान भ्रूण को संभावित जोखिम का आकलन करने के लिए)।
दाने संक्रामक और गैर-संक्रामक मूल की बड़ी संख्या में बीमारियों का संकेत हो सकता है। रक्त परीक्षण के अनुसार, आप वायरस के प्रकार का निर्धारण कर सकते हैं, निदान की पुष्टि कर सकते हैं और यदि आवश्यक हो तो उपचार लिख सकते हैं।
रक्त में हर्पीस वायरस का निर्धारण करने के तरीके
पता लगाने की कई विधियाँ हैं। वे विवादास्पद स्थितियों के साथ-साथ उन मामलों में भी प्रभावी हैं जहां रोग स्पर्शोन्मुख है। पुनरावृत्ति के दौरान, पुटिकाओं की सामग्री, त्वचा के छिलके, या श्लेष्म झिल्ली के स्वाब की भी जांच की जा सकती है। उपस्थित चिकित्सक प्रयोगशाला की क्षमताओं और रोगी की वित्तीय स्थिति के आधार पर यह निर्धारित करेगा कि कौन से परीक्षण करने हैं।
ऐसे कई मानक नियम हैं जो आपको सबसे सटीक परिणाम प्राप्त करने की अनुमति देंगे। परीक्षण खाली पेट लिया जाता है। अधिकतर, रक्त सुबह 8 से 10 बजे तक एकत्र किया जाता है। एक दिन पहले आपको वसायुक्त भोजन और शराब का सेवन नहीं करना चाहिए। इसके अलावा, परीक्षण के परिणाम तनाव या किसी अन्य भावनात्मक तनाव से प्रभावित हो सकते हैं।
हर्पस प्रकार 1 और 2 का विश्लेषण अक्सर दो तरीकों से किया जाता है - पीसीआर (पोलीमरेज़ चेन रिएक्शन) और एलिसा (एंजाइमी इम्यूनोएसे)। प्रयोगशाला के उपकरण और उसकी तकनीकी क्षमताओं के आधार पर अन्य तरीकों का भी उपयोग किया जा सकता है।
पॉलिमरेज़ चेन रिएक्शन (पीसीआर)
पीसीआर एक संवेदनशील प्रतिक्रिया है जो आपको परीक्षण सामग्री में वायरल कोशिकाओं के डीएनए का पता लगाने की अनुमति देती है। विधि का सार यह है कि एक निश्चित जीन को बार-बार कॉपी किया जाता है, जिसके परिणामस्वरूप रोगज़नक़ की उपस्थिति और प्रकार का पता लगाया जा सकता है। यह महत्वपूर्ण है कि यदि अध्ययन किया गया डीएनए सामग्री में मौजूद नहीं है तो प्रतिक्रिया नहीं होगी।
पोलीमरेज़ श्रृंखला प्रतिक्रिया से संक्रमण के तुरंत बाद, रोग के चिकित्सकीय रूप से प्रकट होने से बहुत पहले ही वायरस का पता लगाना संभव हो जाता है। यह उन मामलों में भी निर्धारित किया जाता है जहां एक विशिष्ट प्रकार के वायरस को निर्धारित करना आवश्यक होता है, न कि केवल उसकी उपस्थिति को।
प्रयोगशाला ऐसे संकेतकों के साथ प्रपत्र प्रदान करती है जिन्हें स्वयं समझना आसान होता है। परिणाम रक्त में वायरस की उपस्थिति को इंगित करता है, नकारात्मक - अनुपस्थिति को। यह सबसे विश्वसनीय और संवेदनशील विश्लेषण है जो रोगज़नक़ की सबसे छोटी सांद्रता का भी पता लगाता है। पॉलीमरेज़ श्रृंखला प्रतिक्रिया सबसे विश्वसनीय परिणामों में से एक देती है, इसलिए इसे महंगा माना जाता है। फॉर्म में हर्पीस के प्रकार के बारे में भी जानकारी होती है।
एंजाइम इम्यूनोएसे (एलिसा)
एलिसा एक प्रतिक्रिया है जो एंटीजन-एंटीबॉडी कॉम्प्लेक्स के अलगाव पर आधारित है। हर्पीस वायरस टाइप 1 या 2 शरीर के लिए एक एंटीजन (विदेशी पदार्थ) है, जिसके जवाब में प्रतिरक्षा प्रणाली विशेष प्रोटीन - एंटीबॉडी (इम्युनोग्लोबुलिन या आईजी) जारी करती है।
एंटीबॉडीज़ को शरीर के माध्यम से रक्तप्रवाह में रोग के केंद्र तक ले जाया जाता है और वहां वे संक्रमण से लड़ना शुरू करते हैं। इम्युनोग्लोबुलिन के कई मुख्य वर्ग हैं जिनका हर्पीस परीक्षण के दौरान पता लगाया जा सकता है:
- आईजीएम पहली एंटीबॉडी हैं जो मरीज के शरीर में बनती हैं। वे संक्रमण के क्षण से 2 सप्ताह के भीतर रोगी के रक्त में पाए जा सकते हैं। इसके अलावा, ये प्रोटीन क्रोनिक हर्पीस में वायरस के जागृत होने के दौरान दिखाई देते हैं।
- आईजीजी एंटीबॉडीज हैं, जिनके आधार पर हम मरीज के शरीर में लंबे समय से मौजूद क्रोनिक संक्रमण के बारे में बात कर सकते हैं। दाद की अगली पुनरावृत्ति के साथ इस वर्ग के इम्युनोग्लोबुलिन की संख्या तेजी से बढ़ जाती है।
- हर्पीज वायरस के प्रारंभिक शुरुआती प्रोटीन में आईजीजी एंटीबॉडी प्रोटीन होते हैं जो आईजीएम के बाद रक्त में होते हैं और रोग की तीव्र या जीर्ण रूप में उपस्थिति का संकेत भी देते हैं।
- वे ऐसे संकेतक का भी मूल्यांकन करते हैं। यह इस इम्युनोग्लोबुलिन की वायरस से जुड़ने और एंटीजन-एंटीबॉडी कॉम्प्लेक्स बनाने की क्षमता को दर्शाता है। रोग की शुरुआत में, यह सूचक कमजोर रूप से व्यक्त किया जाता है, लेकिन अंदर सक्रिय चरणबीमारी बढ़ रही है.
डॉक्टर परिणामों की व्याख्या करेंगे. प्रत्येक प्रयोगशाला के अपने मानक मान होते हैं। रोगी को एक फॉर्म प्राप्त होता है जिसमें उसके एंटीबॉडी मान इंगित किए जाते हैं, साथ ही वे भी जिनसे निर्माण करना आवश्यक होता है। यदि इम्युनोग्लोबुलिन की मात्रा सामान्य से कम है, तो परिणाम नकारात्मक है; यदि यह अधिक है, तो यह सकारात्मक है।
| आईजीएम | प्रारंभिक प्रारंभिक प्रोटीन के लिए आईजीजी | देर से आई.जी.जी | परिणाम |
| - | + | + | यदि रोगी को पहले से दाद नहीं हुआ है, तो यह परिणाम प्राथमिक तीव्र संक्रमण का संकेत देता है। ऐसे में गर्भावस्था के दौरान भ्रूण को खतरा रहता है। यदि कोई व्यक्ति वायरस का वाहक है (बीमारी पहले चिकित्सकीय रूप से प्रकट हुई थी या प्रयोगशाला पद्धति से पता चला था), तो हम दाद की पुनरावृत्ति के बारे में बात कर रहे हैं। गर्भावस्था के दौरान मां की प्रतिरक्षा प्रणाली भ्रूण को सुरक्षा प्रदान करती है, लेकिन इसका इलाज करने की आवश्यकता हो सकती है। |
| - | - | + | रोगी हर्पीज़ सिम्प्लेक्स वायरस का वाहक है, और उसके शरीर में प्रतिरक्षा विकसित हो गई है जो रोग को चिकित्सकीय रूप से प्रकट नहीं होने देती है। यह परिणाम दाद के निवारण की अवधि के दौरान पाया जाता है। |
| + | + | - | इस तरह के आंकड़े हर्पीस संक्रमण के विकास के पहले चरण का संकेत देते हैं। इस चरण में भ्रूण के जीवन को खतरा होता है। |
| + | + | + | |
| - | - | - | किसी व्यक्ति को कभी भी हर्पीस वायरस का सामना नहीं करना पड़ा है, और उसकी प्रतिरक्षा प्रणाली इसके खिलाफ सुरक्षा प्रदान नहीं करती है। यदि यह परीक्षण गर्भावस्था के दौरान किया जाता है, तो डॉक्टर संक्रमण और तीव्र दाद के विकास के बारे में चिंता करते हैं। इस मामले में, भ्रूण की स्थिति खतरे में पड़ जाएगी। |
आईजीजी अम्लता के लिए विश्लेषणों की डिकोडिंग अलग से की जाती है। संभावित परिणाम तालिका में प्रस्तुत किए गए हैं:
| अम्लता सूचकांक, % | परिणाम |
| 50-60% | यह सूचक एक सीमा क्षेत्र है और किसी भी परिणाम के बारे में बात नहीं कर सकता है। 14 दिनों के बाद अध्ययन दोहराया जाना चाहिए। |
| 50% से नीचे | परिणाम कम-एविड इम्युनोग्लोबुलिन की उपस्थिति को इंगित करता है। ये प्राथमिक संक्रमण के दौरान पाए जाते हैं। |
| 60% से ऊपर | अत्यधिक शौकीन इम्युनोग्लोबुलिन पाए गए। ऐसा परिणाम क्रोनिक हर्पीस या वायरस के वाहकों में दिखाई दे सकता है। |
| नकारात्मक | मरीज का शरीर कभी भी वायरस के संपर्क में नहीं आया है। गर्भावस्था के दौरान, संकेतकों की निगरानी करना आवश्यक है, क्योंकि मां और भ्रूण दोनों की प्रतिरक्षा सुरक्षा अनुपस्थित है। |
परीक्षण के परिणाम प्रयोगशाला से प्रयोगशाला में भिन्न हो सकते हैं। वे उपकरण और अन्य कारकों पर निर्भर करते हैं, लेकिन, सामान्य तौर पर, विश्वसनीय होते हैं।
इम्यूनोफ्लोरेसेंस प्रतिक्रिया (आरआईएफ)
आरआईएफ रक्त सहित परीक्षण सामग्री में वायरस का पता लगाने का एक और तरीका है। यदि रोगज़नक़ की सांद्रता अधिक है तो यह प्रतिक्रिया सबसे सटीक परिणाम दिखाती है। विधि का सार सब्सट्रेट (रक्त) और उसके बाद की माइक्रोस्कोपी में एंटीबॉडी के साथ विशेष रंगों को जोड़ना है। यदि वायरस मौजूद है, तो यह एंटीबॉडी के साथ रासायनिक रूप से प्रतिक्रिया करता है और माइक्रोस्कोप के नीचे चमकता है।
आरआईएफ द्वारा हर्पीस के लिए रक्त परीक्षण को समझना माइक्रोस्कोपी का परिणाम है। एक विशिष्ट चमक रोगज़नक़ की उपस्थिति को इंगित करती है। डेटा की सटीकता न केवल हर्पीस वायरस की मात्रा से प्रभावित होगी, बल्कि रक्त में किसी अन्य संक्रमण की उपस्थिति से भी प्रभावित होगी। यदि यह उच्च सांद्रता में है, तो आपको गलत सकारात्मक परिणाम मिल सकता है।
इस विधि में परीक्षण सामग्री से वायरस को अलग करना और प्रयोगशाला में जैविक वस्तुओं (सेल कल्चर, चिकन भ्रूण) को संक्रमित करना शामिल है। यह विधि समय लेने वाली है और सामान्य स्थितियों में इसका उपयोग नहीं किया जाता है। अधिकतर इसका उपयोग वैज्ञानिक अनुसंधान के लिए किया जाता है। इसके कार्यान्वयन के लिए, कमरे में रोगज़नक़ को अलग करने और इसके प्रसार को रोकने के लिए एक विशेष रूप से सुसज्जित वायरोलॉजिकल प्रयोगशाला की आवश्यकता होती है।

निष्कर्ष
हर्पीस दुनिया में सबसे आम बीमारियों में से एक है। इसकी विशेषता यह है कि रोगज़नक़ रोगी के रक्त में कई वर्षों तक रहता है और केवल कभी-कभी ही रोग की नैदानिक अभिव्यक्तियाँ पैदा करता है। यह एक वयस्क के लिए खतरा पैदा नहीं करता है, लेकिन गर्भावस्था संबंधी विकृति को भड़का सकता है और बच्चे के जन्म के दौरान मां से बच्चे में फैल सकता है। सबसे अच्छा तरीकादाद की रोकथाम - किसी की अपनी प्रतिरक्षा प्रणाली का समर्थन, जो वायरस की आबादी को नियंत्रित करेगा और रोग के लक्षणों की शुरुआत को रोकेगा।हर्पस प्रकार 1 और 2 के लिए रक्त परीक्षण का निर्णय लेना। कौन से परीक्षण दिए जाते हैं?
4 (80%) 4 वोटमूल रूप से, डॉक्टर उन लोगों को रक्त परीक्षण के लिए रेफरल लिखते हैं जिनमें हर्पीस संक्रमण के बाहरी लक्षण होते हैं। यह निदान को अधिक सटीक रूप से स्थापित करने और सबसे उपयुक्त उपचार निर्धारित करने के लिए किया जाता है। लेकिन इसके अलावा, उन महिलाओं के लिए हर्पीस परीक्षण आवश्यक है जो पहले से ही गर्भवती हैं या बच्चे को गर्भ धारण करने की योजना बना रही हैं।
निष्पक्ष सेक्स के वे लोग जिन्हें कोई लक्षण अनुभव नहीं होता है और वे गर्भवती होने वाली हैं या पहले से ही एक बच्चे को जन्म दे रही हैं, उन्हें संक्रमण के प्रति एंटीबॉडी के लिए प्रयोगशाला रक्त परीक्षण से गुजरना आवश्यक है। शरीर में हर्पीस की मौजूदगी भ्रूण के लिए एक बड़ा खतरा है और यह वायरस TORCH संक्रमण के समूह में शामिल है जो अजन्मे बच्चे के लिए हानिकारक है।
किसी बीमारी को कैसे परिभाषित किया जाता है?
दाद के निदान की प्रक्रिया दृश्य और प्रयोगशाला हो सकती है। मूल रूप से, कोई भी डॉक्टर रोगी की प्रारंभिक दृश्य जांच की मदद से इस वायरस की उपस्थिति स्थापित कर सकता है। दाद के बाहरी लक्षणों में शरीर पर फफोलेदार चकत्ते, घाव, कटाव और घाव शामिल थे।
प्रयोगशाला निदान में कई प्रक्रियाएं शामिल हैं, जिनमें हर्पीस के लिए ऐसे परीक्षण शामिल हैं:
- इम्यूनोफ्लोरेसेंस प्रतिक्रिया (आरआईएफ);
- वायरोलॉजिकल अनुसंधान;
- पोलीमरेज़ चेन रिएक्शन (पीसीआर)।
दाद के निदान के लिए सूचीबद्ध सभी प्रयोगशाला विधियों को सबसे सटीक और विशिष्ट माना जाता है, लेकिन उनके कार्यान्वयन की उच्च लागत स्वचालित रूप से उन्हें शायद ही कभी उपयोग की जाने वाली सूची में डाल देती है।

दाद के निदान के लिए सूचीबद्ध प्रयोगशाला विधियों के अलावा, ये भी हैं:
- सीरोलॉजिकल विधि (यह विकल्प हर्पीस वायरस प्रकार 1 और 2 को अलग-अलग निर्धारित करना संभव नहीं बनाता है);
- जी-विशिष्ट इम्युनोडॉट ग्लाइकोप्रोटीन एचएसवी परीक्षण (हर्पीस वायरस की उपस्थिति और उसके प्रकार को 98% सटीकता के साथ निर्धारित करता है)।
हर्पीस वायरस के निदान के लिए प्रयोगशाला रक्त परीक्षण की नियुक्ति दुर्लभ है। इसकी आवश्यकता तभी होती है जब दृश्य निदान की संभावना किन्हीं कारकों से जटिल हो।
वायरस प्रकार 1 और 2 की उपस्थिति के लिए परीक्षण
दाद की उपस्थिति के लिए विश्लेषण करना तब भी बहुत महत्वपूर्ण हो जाता है जब हर कोई जानता है कि यह बीमारी ग्रह पर सबसे आम बीमारियों में से एक है। दुनिया की 70-90% आबादी हर्पीस प्रकार 1 और 2 की वाहक है, लेकिन सौभाग्य से, उनमें से आधे को इसकी उपस्थिति के किसी भी लक्षण का अनुभव नहीं होता है। हर्पीस वायरस कई तरीकों से फैलता है, जैसे:
- वाहक से संपर्क करने पर;
- यौन;
- हवाई;
- अंतर्गर्भाशयी (जब माता-पिता में से कोई एक संक्रमण का वाहक हो)।
सबसे गंभीर परिणाम इस बात पर निर्भर करते हैं कि भ्रूण गर्भ में क्या धारण करता है। वायरस एक वयस्क में तंत्रिका नोड्स में स्थानीयकृत होता है और कोशिकाओं को नष्ट नहीं करता है, और भ्रूण का तंत्रिका तंत्र वायरल हमले के खिलाफ पूरी तरह से रक्षाहीन होता है। इसे देखते हुए, अजन्मे बच्चे के मस्तिष्क और अन्य अंगों की कोशिकाओं में अपरिवर्तनीय परिवर्तन होते हैं जो पूरे जीव के कामकाज पर प्रतिकूल प्रभाव डालते हैं। इस तरह के संक्रमण की मुख्य नैदानिक अभिव्यक्तियाँ बौद्धिक क्षमताओं में कमी (डाउन सिंड्रोम) और मानसिक और शारीरिक गतिविधि का उल्लंघन (सेरेब्रल पाल्सी) मानी जा सकती हैं।
इसलिए, प्रत्येक गर्भवती महिला को दाद के लिए रक्त परीक्षण कराने और यह पता लगाने की आवश्यकता होती है कि वह वायरस की वाहक है या नहीं। जब हर्पीस वायरस का पता चलता है भावी माँउपचार के एक लंबे कोर्स से गुजरना होगा जो बीमारी के परिणामों को रोकने में मदद करेगा। हालाँकि, डॉक्टर गर्भधारण के क्षण से पहले ही डॉक्टर के पास जाने और परीक्षण कराने की सलाह देते हैं, क्योंकि इससे आपको बीमारी की पहले से पहचान करने और बच्चे को नुकसान पहुंचाए बिना इसे खत्म करने की अनुमति मिल जाएगी।
मूल रूप से, हर्पस प्रकार 1 और 2 के निदान के लिए, एलिसा (एंजाइमी इम्यूनोएसे) और पीसीआर (श्रृंखला प्रतिक्रिया) का उपयोग किया जाता है।
लिंक्ड इम्युनोसॉरबेंट परख
इस प्रकार का निदान, जो रोग के वायरस को निर्धारित करता है, प्रयोगशाला में रक्त परीक्षण है। विशेष जैविक प्रतिक्रियाओं की मदद से, एंटीबॉडी की उपस्थिति और मात्रा का पता लगाया जा सकता है, जिन्हें इम्युनोग्लोबुलिन भी कहा जाता है।
एंटीबॉडीज़ प्रोटीन होते हैं जो रक्त कोशिकाओं से उत्पन्न होते हैं। जिस समय वायरस मानव शरीर में प्रवेश करता है, एंटीबॉडी उसके साथ बातचीत करना शुरू कर देते हैं और एक कॉम्प्लेक्स बनाते हैं जिसके बाद संक्रमण बेअसर हो जाता है। इम्युनोग्लोबुलिन अलग-अलग होते हैं, और प्रत्येक वायरस अपने स्वयं के एंटीबॉडी का उत्पादन करता है। रक्त धाराओं के साथ गति के कारण, इम्युनोग्लोबुलिन शरीर के किसी भी कोने में प्रवेश कर सकते हैं और वहां अपना आक्रमण कर सकते हैं।
- जब वायरस किसी व्यक्ति में प्रवेश करता है तो शरीर में सबसे पहले जो एंटीबॉडीज बनती हैं, उन्हें इम्युनोग्लोबुलिन एम (आईजी एम) कहा जाता है। रक्त में उनकी उपस्थिति संक्रमण के क्षण से 2 सप्ताह के भीतर देखी जाती है। ये एंटीबॉडी प्राथमिक संकेतक हैं, हालांकि, लगभग 30% लोगों में, इम्युनोग्लोबुलिन एम की उपस्थिति एक वायरस के जागरण का संकेत देती है जो लंबे समय से शरीर में है।
- जिस समय रोग पुराना हो जाता है, उस समय रोगी के रक्त में आईजी जी इम्युनोग्लोबुलिन पाए जाते हैं। जब कमजोर प्रतिरक्षा के समय या अन्य कारकों के प्रभाव में हर्पीस संक्रमण पुनः सक्रिय होता है, तो जी एंटीबॉडी की मात्रा नाटकीय रूप से बढ़ जाती है।
- उपरोक्त के अलावा, हर्पस प्रकार 1 और 2 के तत्काल प्रारंभिक प्रोटीन में आईजी जी होता है। इस प्रकार का इम्युनोग्लोबुलिन आईजी एम की तुलना में बाद में रक्त में दिखाई देता है, और क्रोनिक हर्पीस के तीव्र रूप की सक्रियता या उपस्थिति का भी संकेत देता है।
हर्पीस वायरस के प्रति एंटीबॉडी का अंतिम प्रकार आईजी जी से एचएसवी () की अम्लता है। अम्लता आईजी जी इम्युनोग्लोबुलिन की संक्रमण के साथ बातचीत करने और बाद में वायरस को निष्क्रिय करने की क्षमता का एक माप है। पर आरंभिक चरणआईजी जी रोग हर्पीस रोगज़नक़ के साथ बहुत धीरे और कमज़ोर तरीके से संपर्क करते हैं और उनमें अम्लता का स्तर कम होता है। भविष्य में, जैसे ही प्रतिरक्षा प्रणाली से संकेत आता है, आईजी जी इम्युनोग्लोबुलिन की अम्लता बढ़ जाती है।
एंटीबॉडी जी और आईजी एम के लिए मूल्य के मानदंड
रक्त परीक्षण करने के लिए कोई भी प्रयोगशाला अपने स्वयं के मानक संकेतक निर्धारित करती है, जो फॉर्म पर दर्शाए जाते हैं। एक साधारण रोगी के लिए इस या उस परिणाम की व्याख्या हमेशा स्पष्ट नहीं होती है। जब एंटीबॉडी का स्तर कम होता है, तो संकेतित मान नकारात्मक परीक्षण परिणाम का संकेत देते हैं, और यदि मान मानक सीमा से अधिक होते हैं, तो डेटा एक सकारात्मक विश्लेषण का संकेत देता है।
विश्लेषण परिणाम व्याख्या:
- एंटी-एचएसवी आईजी जी। इस परिणाम की व्याख्या से संकेत मिलता है कि विश्लेषण से वायरस के प्रति एंटीबॉडी की उपस्थिति का पता चला है, और बीमारी पहले ही स्थानांतरित हो चुकी है। किसी व्यक्ति के पूरे जीवन में इन एंटीबॉडी की उपस्थिति निर्धारित की जा सकती है।
- रक्त में एंटी-एचएसवी आईजी एम. हर्पीस वायरस के एंटीबॉडी पाए गए, जो रोग की तीव्र प्रक्रिया का संकेत देते हैं। पूर्ण उपचार के बाद, इन विश्लेषण परिणामों को अगले 2-3 महीनों तक संग्रहीत किया जाएगा।
- एंटी-एचएसवी आईजी एम-/एंटी-एचएसवी आईजी जी-। परिणाम की व्याख्या संक्रमण की पूर्ण अनुपस्थिति को इंगित करती है। जिन महिलाओं के गर्भ में बच्चा है उनकी हर तिमाही में जांच की जाती है।
- एंटी-एचएसवी आईजी एम+/एंटी-एचएसवी आईजी जी+। प्रारंभिक चरण में वायरस से संक्रमण। ऐसे में गर्भ में पल रहे बच्चे को संक्रमण होने का खतरा रहता है।
- एंटी-एचएसवी आईजी एम+/एंटी-एचएसवी आईजी जी+। परिणाम को समझने का अर्थ है उत्तेजना या सुस्त रूप की उपस्थिति।
- एंटी-एचएसवी आईजी एम-/एंटी-एचएसवी आईजी जी+। वायरस का संक्रमण निवारण में है। यदि इस विश्लेषण की व्याख्या एक गर्भवती महिला को संदर्भित करती है, तो पाया गया संक्रमण अजन्मे बच्चे को नुकसान नहीं पहुंचाएगा, हालांकि, किसी भी मामले में बीमारी का उपचार निर्धारित किया जाएगा।
आगामी हर्पीस परीक्षण की तैयारी
वायरस के प्रति एंटीबॉडी की उपस्थिति का विश्लेषण खाली पेट किया जाता है। इसका मतलब यह है कि टेस्ट लेने से पहले मरीज को 8 घंटे तक कुछ भी खाना-पीना नहीं चाहिए। रक्तदान करने से एक दिन पहले आपको तली-भुनी चीजों से परहेज करना चाहिए वसायुक्त खाद्य पदार्थ. हर्पीस वायरस का परीक्षण दिन के एक निश्चित समय पर किया जाना चाहिए, जो उपस्थित चिकित्सक द्वारा इंगित किया जाएगा। अधिकतर यह सुबह 10 बजे से पहले होता है।
रक्तदान करने से पहले भावनात्मक उत्तेजना और शारीरिक गतिविधि को बाहर करना जरूरी है। यह सब कुछ हद तक अध्ययन के अंतिम परिणाम को प्रभावित करता है। परीक्षण कक्ष में प्रवेश करने से पहले, आपको रिसेप्शन क्षेत्र में कम से कम 15 मिनट तक आराम करना होगा। दाद के परीक्षण से पहले, किसी भी दवा का उपयोग करना मना है। यदि यह संभव न हो तो डॉक्टर को सूचित करना चाहिए।
इस तथ्य के कारण कि विभिन्न प्रयोगशालाएं निदान के लिए माप, परीक्षण और अभिकर्मकों की अपनी इकाइयों का उपयोग करती हैं, संक्रमण वायरस के विश्लेषण के परिणामों की व्याख्या एक दूसरे से भिन्न हो सकती है। इस मामले में, उसी प्रयोगशाला में दाद के लिए दूसरा रक्त परीक्षण कराने की सलाह दी जाती है। दो परिणामों के आधार पर, डॉक्टर अधिक सटीक निदान करने में सक्षम होंगे।
निदान क्यों आवश्यक है?
हर्पीस सबसे कष्टप्रद बीमारियों में से एक है। यह रोग कई समूहीकृत चकत्ते हैं जो दाद के प्रकार के आधार पर शरीर के कुछ क्षेत्रों में स्थानीयकृत होते हैं। इन संकेतों का दिखना इस बात का संकेत है कि इंसान का इम्यून सिस्टम कमजोर हो गया है। मूल रूप से, ऐसी "ठंड" का प्रकोप शरद ऋतु-सर्दियों की अवधि में होता है।
जैसा कि शोध वैज्ञानिकों ने स्थापित किया है, हर्पीस वायरस जीवन भर मानव शरीर में रहता है। संक्रमण के जागृत होने के कारण हैं:
- कमजोर प्रतिरक्षा प्रणाली
- पुराने रोगों,
- धूम्रपान,
- शराब का दुरुपयोग,
- गर्भावस्था और भी बहुत कुछ।
हर्पीस वायरस जैविक तरल पदार्थों के संपर्क से और वाहक से हवाई बूंदों द्वारा फैलता है स्वस्थ व्यक्ति. फिलहाल, आंकड़े दावा करते हैं कि ग्रह पर लगभग 90% आबादी हर्पीस से संक्रमित है।
दाद को पूरी तरह से ठीक करना असंभव है, लेकिन ऐसे कई उपचार हैं जो शरीर में वायरस की उपस्थिति के बाहरी और आंतरिक संकेतों को दबा सकते हैं। आधुनिक चिकित्सा में बड़ी संख्या में ऐसी दवाओं का अध्ययन किया जाता है जो रोग के सभी लक्षणों को ठीक करने में मदद करेंगी। उपचार त्वरित और सफल होने के लिए, दाद की उपस्थिति का पहले से निदान करना और जल्द से जल्द इस बीमारी से छुटकारा पाना आवश्यक होगा। इसलिए, चिकित्सा में मौजूदा हर्पीस परीक्षणों को जानना आवश्यक है कि उनका डिकोडिंग क्या है।
हर्पीस सिम्प्लेक्स वायरस दुनिया भर में बेहद आम है, और हर साल इसकी घटनाओं में वृद्धि दर्ज की जाती है। इसका कारण यह है कि अधिकांश संक्रमण बिना लक्षणों के होते हैं। संचरण अक्सर स्पर्शोन्मुख वायरल लोड की अवधि के दौरान होता है। लक्षणात्मक रूप से, दाद को असामान्य चकत्ते में व्यक्त किया जा सकता है, इसलिए, त्वचा विशेषज्ञ द्वारा जांच के अलावा, आपको दाद के लिए परीक्षण करने की आवश्यकता है:
- जननांग क्षेत्र में या दाने के स्राव में वायरस का पता लगाना;
- रक्त में एंटीजन का निर्धारण.
जब अन्य परीक्षण नकारात्मक परिणाम दिखाते हैं तो कुछ प्रयोगशालाएँ हर्पीज प्रकटन के लिए रक्त का परीक्षण करने के लिए आणविक सीरोलॉजी का उपयोग करती हैं। वे शरीर में संक्रमण की अवधि भी निर्धारित करने में सक्षम हैं।
शुरुआत के पहले तीन दिनों के भीतर फफोले का नमूना लिया जाना चाहिए। जब पपड़ी बनती है, तो वायरस की सांद्रता कम हो जाती है। शराब पीने से वायरस निष्क्रिय हो सकता है, यह विश्लेषण गलत है। कैल्शियम एल्गिनेट युक्त टैम्पोन भी दाद को नष्ट करते हैं।
हरपीज परीक्षण दो तरह से किए जाते हैं:
- प्रत्यक्ष निदान के साथ, शीशी को एक बाँझ सुई से छेद दिया जाता है, जिसके बाद वायरल कणों को लैवसन स्वाब के साथ संक्रमण के फोकस से एकत्र किया जाता है;
- अप्रत्यक्ष रूप से, 8-10 मिलीलीटर रक्त एक परखनली में लिया जाता है।
वायरस कण अनुसंधान
प्रत्यक्ष परीक्षण दाने वाली जगहों पर या जननांग स्राव में वायरस की उपस्थिति की पुष्टि करते हैं। आदर्श नमूना एक बुलबुले से लिया जाता है जो 24 घंटे पहले दिखाई दिया था। अनेक चकत्तों से अनेक स्थानों पर बाड़ बन जाती है।
वायरोलॉजिकल पद्धति को निदान का "स्वर्ण मानक" माना जाता है, लेकिन इसकी संवेदनशीलता नमूना संग्रह के समय घाव के चरण पर निर्भर करती है।
दाने की पहली घटना के दौरान संवेदनशीलता भी 75% और दोबारा होने पर 50% होती है। वितरित सामग्री को एक पोषक माध्यम में डाला जाता है, जिसमें चमड़ी के फ़ाइब्रोब्लास्ट, चिकन भ्रूण या खरगोश के गुर्दे होते हैं। 7-10 दिनों के बाद कल्चर की जांच की जाती है।
सेंट्रीफ्यूज की मदद से वायरल संस्कृतियों का परिपक्वता समय 16-48 घंटे तक कम हो जाता है, लेकिन विधि की संवेदनशीलता भी कम हो जाती है।
विशिष्ट एंटीबॉडी को धुंधला करने की विधि गैलेक्टोसिडेज़ के संश्लेषण को उत्तेजित करना है, जिसके कारण संक्रमित कोशिकाएं नीली चमकती हैं। इम्यूनोफ्लोरेसेंस लगाने के बाद, कोशिकाओं की माइक्रोस्कोप के तहत जांच की जाती है। इस विधि का दायरा विस्तृत है:
- एंटीवायरल दवा का विकल्प;
- चिकित्सा की प्रभावशीलता का मूल्यांकन.
परिणाम दो दिनों में डॉक्टर को भेज दिए जाते हैं।
असामान्य दाद के लिए विश्लेषण या, विवाद के मामलों में, एक जैविक परीक्षण के साथ पूरक है: वायरस की गतिविधि का आकलन करने के लिए सफेद प्रयोगशाला चूहों को संक्रमित सामग्री से संक्रमित किया जाता है।

माइक्रोस्कोप के तहत जांच
सामग्री को इकट्ठा करने और उसका अध्ययन करने के लिए, संक्रमित त्वचा या श्लेष्म झिल्ली से स्क्रैपिंग बनाई जाती है।
कोशिका विज्ञान में कोशिका आकृति विज्ञान और संक्रमण के विकास के चरण का आकलन शामिल है। सेलुलर क्षति का प्रकार कोशिकाओं में नाभिक के आकार और संख्या से निर्धारित होता है। हर्पीज़ सिम्प्लेक्स की विशेषता विशाल बहुकेंद्रीय त्ज़ांक कोशिकाएं हैं। इस प्रकार आप क्रोनिक आवर्ती संक्रमण को अलग कर सकते हैं। इंट्रान्यूक्लियर समावेशन की उपस्थिति से, बार-बार होने वाले घावों का अंदाजा लगाया जाता है।
यह विधि तेज़ और किफायती है क्योंकि परिणाम तीन घंटे के बाद प्राप्त किए जा सकते हैं।
यह भी पढ़ें:
इलेक्ट्रॉन माइक्रोस्कोप भी निदान को गति देता है, लेकिन सटीकता नमूने में वायरस की मात्रा पर निर्भर करती है। यदि सांद्रण प्रति 1 मिलीलीटर कणों की 10 से 6वीं शक्ति में 1 से कम है, तो सेंट्रीफ्यूजेशन की आवश्यकता होती है। एक इलेक्ट्रॉन माइक्रोस्कोप के तहत, हर्पीस सिम्प्लेक्स को चिकन पॉक्स से अलग करना असंभव है। परिणाम तीन घंटे में प्राप्त किया जा सकता है, लेकिन यह विधि समय लेने वाली और महंगी मानी जाती है।
वायरस का डीएनए निदान
हर्पीस संक्रमण के निर्धारण के लिए नए तरीके संकरण और पोलीमरेज़ श्रृंखला प्रतिक्रिया हैं।
डीएनए संकरण में, वायरल जीनोम को एक लेबल अणु से बांधने के बाद निर्धारित किया जाता है। हालाँकि, परिणाम के लिए लंबे इंतजार के कारण विधि का उपयोग शायद ही कभी किया जाता है - पांच से सात दिनों तक। नमूने में कम वायरल लोड के साथ, परिणाम गलत नकारात्मक हैं।
पोलीमरेज़ श्रृंखला प्रतिक्रिया में डीएनए पोलीमरेज़ एंजाइम का उपयोग करके डीएनए के एक टुकड़े की कई प्रतियों का निर्माण शामिल है।
निदान के लिए, एक जीन का चयन किया जाता है जो हर्पीसवायरस को दूसरों से अलग करता है।
यह विधि वायरस की उपस्थिति निर्धारित कर सकती है, वायरल प्रतियों की संख्या के बारे में जानकारी प्रदान कर सकती है, या वायरल लोड की मात्रा निर्धारित कर सकती है। एक विश्लेषण परिणाम की गतिशीलता को ट्रैक करने के लिए, आपको एक प्रयोगशाला में पीसीआर डायग्नोस्टिक्स के लिए सामग्री लेने की आवश्यकता है।
![]()
परिणाम विकृत होने की है संभावना:
- जब प्रौद्योगिकी का उल्लंघन किया जाता है या कम गुणवत्ता वाले अभिकर्मकों का उपयोग किया जाता है तो गलत-नकारात्मक प्राप्त होते हैं;
- गलत सकारात्मक - खुले तरीकों से डीएनए प्रतियों की गिनती करते समय।
एक अधिक सटीक पीसीआर तकनीक है, जिसमें डीएनए प्रतियों की गणना चक्र के अनुसार की जाती है, न कि प्रक्रिया के परिणामस्वरूप।
रिवर्स ट्रांसक्रिप्शन की विधि वायरस के एमआरएनए की गिनती के लिए एक अव्यक्त संक्रमण और एक पुन: सक्रिय संक्रमण के बीच अंतर करने में मदद करती है - एक संकेतक जो वायरल जीन की अभिव्यक्ति की गतिविधि का मूल्यांकन करता है।
उच्च परिशुद्धता पीसीआर डायग्नोस्टिक्स के लिए, एक डीएनए अणु पर्याप्त है, और परिणाम छह घंटे में तैयार हो जाएंगे। यह पीसीआर है जो वायरस गतिविधि के स्तर और संक्रामक प्रक्रिया की अभिव्यक्तियों की गंभीरता के बीच संबंध स्थापित करता है।
एंटीजन का निर्धारण
वायरस के एंटीजन को निर्धारित करने के लिए इम्यूनोफ्लोरेसेंस की आवश्यकता होती है। विश्लेषण के लिए, इम्युनोग्लोबुलिन को रंगों के साथ लेबल किया जाता है जो हरी या लाल चमक देते हैं। यह विधि गलत सकारात्मक और गलत नकारात्मक पीसीआर परिणामों को समाप्त कर देती है।
सीरोलॉजिकल तरीके
वायरस के आईजीएम और आईजीजी इम्युनोग्लोबुलिन का पता लगाने के लिए आपको दाद के लिए रक्त दान करने की आवश्यकता है:
- जब आईजीएम का पता लगाया जाता है, तो वे एक तीव्र प्रक्रिया की बात करते हैं, हालांकि विशिष्ट इम्युनोग्लोबुलिन संक्रमण के 7-14 दिन बाद दिखाई देते हैं और 1-3 महीने तक रक्त में रहते हैं। कभी-कभी कोशिकाएं लंबे समय तक बनी रहती हैं, जो संक्रमण के पाठ्यक्रम की तस्वीर को विकृत कर देती है।
- संक्रमण के आगे के विकास के दौरान रक्त में द्वितीयक प्रतिरक्षा प्रतिक्रिया आईजीजी के एंटीबॉडी पाए जाते हैं, वे अव्यक्त और क्रोनिक संक्रमण के साथ-साथ दाद के पुनर्सक्रियन की बात करते हैं।
पीसीआर और सीरोलॉजिकल डायग्नोस्टिक्स का संयोजन प्रतिरक्षा प्रणाली के काम का आकलन देता है।
एंटीबॉडी की कमजोर अभिव्यक्ति के साथ उच्च पीसीआर संख्या का मतलब कम हास्य प्रतिरक्षा है, जिसके आधार पर इम्युनोग्लोबुलिन की तैयारी या एंटीबॉडी उत्पादन की उत्तेजना निर्धारित की जाती है।
वायरस की पुनरावृत्ति के मामले में प्रतिरक्षा का आकलन आवश्यक है, क्योंकि यह संक्रमित जीव की प्रतिरक्षा को दबा देता है। सीरोलॉजिकल विधि से प्रतिरक्षा प्रतिक्रिया में कमी का पता चलता है और दाद के लिए दवा चिकित्सा की प्रभावशीलता का पता चलता है।

महिलाओं के लिए जानकारी
गर्भावस्था की योजना बनाते समय महिलाओं को यह जानना जरूरी है कि दाद की जांच कहां और कैसे कराई जाए। एक त्वचा विशेषज्ञ को प्रयोगशाला परीक्षणों को समझना चाहिए। परिणामों में, विशिष्ट इम्युनोग्लोबुलिन के प्रकार के विपरीत, एक "प्लस" होता है, जिसका अर्थ है सकारात्मक परिणाम या पता लगाना, साथ ही एक "माइनस" - कणों का पता नहीं लगाया गया, जो संक्रमण के चरण की पहचान करने के लिए महत्वपूर्ण है:
- आईजीएम की अनुपस्थिति और प्रारंभिक प्रारंभिक प्रोटीन और देर से प्रोटीन में आईजीजी की उपस्थिति, वे संक्रमण के तीव्र चरण या पुनरावृत्ति की बात करते हैं;
- प्रारंभिक प्रारंभिक प्रोटीन में IgM और IgG की अनुपस्थिति में, लेकिन बाद के प्रोटीन में IgG की उपस्थिति, वे एक वायरस वाहक की बात करते हैं;
- देर से आने वाले प्रोटीनों में एंटीबॉडी का पता लगाए बिना प्रारंभिक प्रारंभिक प्रोटीनों में आईजीएम और आईजीजी की उपस्थिति प्राथमिक तीव्र संक्रमण का संकेत देती है;
- प्रारंभिक और देर के प्रोटीन में आईजीएम, आईजीजी की उपस्थिति प्राथमिक संक्रमण का संकेत देती है;
- सभी प्रकार के एंटीबॉडी का अभाव बताता है कि कोई संक्रमण नहीं है।
आईजीजी एंटीबॉडी का पता लगाने के लिए गर्भवती महिलाओं को हर्पीस सिम्प्लेक्स के लिए रक्त दान किया जा सकता है, जो भ्रूण की सुरक्षा का संकेत देता है।
दाद को जल्दी और सही तरीके से ठीक करने के लिए, समय पर दाद का अध्ययन करना आवश्यक है। यह सुनिश्चित करने के लिए किसी भी समय वायरस का विश्लेषण किया जा सकता है कि वायरस मौजूद है या नहीं और यह किस प्रकार का शरीर में बस गया है। हर्पीस कई प्रकार के होते हैं। तीन प्रकार सबसे आम माने जाते हैं: होठों और चेहरे के अन्य हिस्सों पर दाद, जननांग दाद, चिकनपॉक्स या दाद। दाद के लिए रक्त परीक्षण से वायरस की उपस्थिति का परीक्षण करने में मदद मिलेगी। किसी व्यक्ति में भले ही कोई बाहरी अभिव्यक्ति न हो, लेकिन वह संक्रमण का वाहक है। गर्भावस्था की योजना बनाते समय दाद का निदान महत्वपूर्ण है। चूंकि एक महिला से अजन्मे भ्रूण में वायरस का संचरण गंभीर जटिलताओं का कारण बन सकता है।
हर्पीसवायरस संक्रमण को अन्य वायरल बीमारियों के साथ भ्रमित करना मुश्किल है। किसी भी प्रकार की एक विशिष्ट विशेषता है: तरल के साथ बुलबुले का बनना जो फूटते हैं और घाव बनाते हैं, फिर उन पर पपड़ी जम जाती है। थोड़ी देर के बाद, वे गिर जाते हैं और त्वचा ठीक हो जाती है।
टाइप 1 वायरस सभी लोगों को, यहां तक कि नवजात शिशुओं को भी संक्रमित कर सकता है। यौन क्रिया के दौरान जननांग दाद। मौखिक संपर्क से, टाइप 1 और टाइप 2 वायरस होठों से लेकर अंतरंग अंगों तक स्थानांतरित हो सकते हैं।
हर्पीस संक्रमण के लिए रक्त परीक्षण अक्सर गर्भवती महिलाओं और बच्चे की योजना बना रही महिलाओं को दिया जाता है। अध्ययन हर्पीस संक्रमण के प्रति एंटीबॉडी की उपस्थिति निर्धारित करता है।
दाद के लिए रक्त एक प्रयोगशाला विधि का उपयोग करके दान किया जाता है, जिसमें कई चरण होते हैं:
- इम्यूनोफ्लोरेसेंस प्रतिक्रिया (आरआईएफ)।
- वायरोलॉजिकल जांच.
ये विधियां सटीक परिणाम निर्धारित करती हैं, लेकिन उच्च लागत के कारण, हर्पीस परीक्षण शायद ही कभी किया जाता है।
आप अन्य तरीकों का उपयोग करके रक्तदान कर सकते हैं जो अधिक सुलभ और सामान्य हैं:
- सीरोलॉजिकल परीक्षण (केवल वायरस का पता लगाने में मदद करता है, लेकिन यह निर्धारित नहीं करता कि कौन सा प्रकार है, विशेष रूप से प्रकार 1 और 2);
- विशिष्ट इम्युनोडॉट ग्लाइकोप्रोटीन (अध्ययन हर्पीस और उसके प्रकार को स्थापित करता है)।
निदान के तरीके
वायरस प्रकार 1 और 2 का निदान दो तरीकों से किया जाता है: एंजाइम-लिंक्ड इम्युनोसॉरबेंट परख (एलिसा) और पीसीआर (पोलीमरेज़ चेन रिएक्शन)।
एलिसा के साथ, एंटीबॉडी की उपस्थिति और संख्या स्थापित की जाती है, जिन्हें इम्युनोग्लोबुलिन कहा जाता है। किसी भी वायरस के लिए अलग-अलग एंटीबॉडीज़ को उप-विभाजित किया जाता है। उदाहरण के लिए, जब मानव शरीर में कोई वायरस मौजूद होता है, तो इम्युनोग्लोबुलिन एम (आईजीएम) का पता लगाया जाता है। संक्रमण के 14 दिनों के भीतर इनका पता लगाया जा सकता है। कुछ मामलों में, आईजीएम की उपस्थिति एक ऐसे संक्रमण की सक्रियता को इंगित करती है जो लंबे समय से शरीर में प्रवेश कर चुका है और निष्क्रिय अवस्था में है।

किसी पुरानी बीमारी में, हर्पीस के लिए रक्त परीक्षण में आईजीजी इम्युनोग्लोबुलिन का पता लगाया जाता है। जब वायरस सक्रिय हो जाता है, तो एक नियम के रूप में, आईजीजी ऊंचा हो जाता है। आईजीजी से लेकर वायरस के शुरुआती शुरुआती प्रोटीन को भी अलग किया जाता है।
जब कोई व्यक्ति हर्पीस वायरस संक्रमण से संक्रमित हो जाता है, तो रक्त में एंटीबॉडी का उत्पादन होता है। एलिसा से इनकी पहचान संभव है। सबसे पहले, IgM एंटीबॉडीज़ दिखाई देती हैं, फिर IgG। उनकी कुल संख्या रोग की अवस्था निर्धारित करने में मदद करती है। परीक्षणों की व्याख्या इस प्रकार है: यदि एंटीबॉडी का स्तर कम है, तो परिणाम नकारात्मक है। आमतौर पर आईजीजी का मतलब सकारात्मक अनुमापांक होता है। IgM और IgA टाइटर्स नकारात्मक हैं। अनुमापांक दर आईजीजी (1:4) और आईजीएम (1:5) दर्शाती है। जब यह अधिक हो जाता है, तो यह बीमारी के दोबारा होने का संकेत देता है।
विश्लेषण संकेतक
एलिसा विधि 100% परिणाम देती है, और यह भी बता सकती है कि शरीर में कौन से (प्रकार 1 और 2) मौजूद हैं।
हर्पीस वायरस का निर्धारण करने की दो विधियाँ हैं:
- गुणात्मक. एलिसा एंटीबॉडी की उपस्थिति और किसी व्यक्ति में किस प्रकार का वायरस मौजूद है, यह निर्धारित करने में मदद करता है;
- मात्रात्मक. इसकी मदद से एंटीबॉडी टिटर, मानव प्रतिरक्षा की स्थिति का पता लगाना संभव है।

यदि एंटीबॉडी टिटर अधिक है, तो यह सकारात्मक परिणाम का संकेत देता है और व्यक्ति को हाल ही में यह बीमारी हुई है।
पीसीआर विधि रक्त, लार, मूत्र या थूक में वायरस की पहचान करने में मदद करती है। संक्रमण के शुरुआती चरण में ही इसका पता लगाया जा सकता है। एलिसा विधि केवल शरीर में एंटीबॉडी (आईजीजी और आईजीएम) की उपस्थिति का पता लगाती है, न कि हर्पीस के निदान का। इसलिए, पीसीआर पद्धति का अतिरिक्त उपयोग किया जाता है, जो रोग के प्रेरक एजेंट को स्थापित कर सकता है।
परीक्षा में पीसीआर स्मीयर में वायरस का निर्धारण और एचएसवी के प्रति एंटीबॉडी की उपस्थिति के लिए रक्त परीक्षण शामिल है। यह ध्यान दिया जाना चाहिए कि पीसीआर का उपयोग करने वाले निदान वायरस के प्रकार का पता नहीं लगाते हैं। और रक्त परीक्षण सटीक रूप से पता लगा सकता है कि किस प्रकार का वायरस मौजूद है।
हर्पीस पीसीआर के लिए रक्त परीक्षण का निर्णय लेने से एक निष्कर्ष मिलता है: एक नकारात्मक अनुमापांक (कोई रोगज़नक़ नहीं है) और एक सकारात्मक अनुमापांक (कोई संक्रमण है)। कभी-कभी बहुत सकारात्मक परिणाम भी मिल सकता है. यह विधि पहचानने में मदद करती है एक छोटी राशिटिटर का उपयोग करके रक्त में वायरस। पीसीआर का लाभ संक्रमण के तुरंत बाद हर्पीसवायरस संक्रमण प्रकार 1 और 2 का पता लगाना है, जब यह अभी भी स्वयं प्रकट नहीं होता है।
दाद के लिए रक्त परीक्षण सुबह खाली पेट कराना चाहिए। रक्त के नमूने लेने से पहले, आप 8 घंटे तक कुछ नहीं खा सकते हैं, और दिन के दौरान आहार से वसायुक्त और तेल से बने व्यंजन, शराब और दवाओं को भी बाहर कर सकते हैं।
शारीरिक सक्रियता कम करना जरूरी है, न कि घबराना। रक्तदान करने से पहले आधे घंटे तक शांत स्थिति में बैठने की सलाह दी जाती है।
विश्लेषण के वितरण के लिए एक जिम्मेदार दृष्टिकोण अपनाना उचित है। गलत दृष्टिकोण विकृत जानकारी दे सकता है: अनुमापांक बहुत अधिक या बहुत कम हो सकता है। तब इलाज अप्रभावी होगा.
विश्लेषण के लिए रक्त क्यूबिटल नस से लिया जाता है। वायरस के प्रकार को निर्धारित करने के लिए किसी बच्चे या वयस्क का मूत्र शायद ही कभी लिया जाता है।
नतीजों का क्या मतलब है
परीक्षणों को समझने से बच्चे या वयस्क में वायरस की उपस्थिति निर्धारित करने में मदद मिलेगी। ऐसा निष्कर्ष किसी अनुभवी विशेषज्ञ द्वारा दिया जाए तो बेहतर है। कागज के एक टुकड़े पर, संख्याओं के साथ संकेतक दर्शाए जाएंगे, साथ ही एक वयस्क और एक बच्चे में मानक के अनुसार किस एंटीबॉडी सामग्री की आवश्यकता होगी।
जब संकेतक मानक से कम होते हैं, तो यह एक नकारात्मक परिणाम होता है, और यदि अधिक होता है, तो एक सकारात्मक परिणाम होता है। ऐसे मामले होते हैं जब अत्यधिक सकारात्मक परिणाम प्राप्त होता है। फिर सही निदान सुनिश्चित करने के लिए विश्लेषण दोबारा कराने की सिफारिश की जाती है। शायद रोगी ने विश्लेषण पारित करने के नियमों का उल्लंघन किया था, इसलिए टाइटर्स की संख्या ने एक अतिरंजित परिणाम दिखाया।
संकेतकों का डिकोडिंग इस प्रकार है:

- एंटी-एचएसवी आईजीजी. उच्च दर शरीर में हर्पीस संक्रमण का संकेत देती है। आमतौर पर संक्रमण की अनुपस्थिति में संकेतकों का पता लगाया जाता है;
- एंटी-एचएसवी आईजीएम. रोग के बढ़ने पर अत्यंत सकारात्मक परिणाम संभव है;
- एंटी - एचएसवी आईजीएम - और एचएसवी आईजीजी -। एंटीबॉडीज की अनुपस्थिति. यह परिणाम गर्भवती महिलाओं के लिए बुरा है, क्योंकि वे दाद से सुरक्षा के लिए आवश्यक हैं;
- एंटी-एचएसवी आईजीएम+ और एंटी-एचएसवी आईजीजी+। यदि टाइटर्स सकारात्मक हैं, तो यह वायरस से संक्रमण के प्रारंभिक चरण या तीव्र होने का संकेत देता है। गर्भावस्था के दौरान बच्चे को संक्रमण होने का खतरा रहता है;
- एंटी-एचएसवी आईजीएम - और एंटी-एचएसवी आईजीजी +। यह सूचक सामान्य है, यह रोग के दूर होने का संकेत देता है। अजन्मे बच्चे को संक्रमित करना असंभव है, लेकिन इसे रोकने के लिए उपचार करना आवश्यक है।
जब कम टिटर पर आईजीएम एंटीबॉडी का पता चलता है, तो यह प्रारंभिक संक्रमण या बीमारी के गंभीर रूप का संकेत देता है। सटीक निदान करने के लिए, थोड़ी देर बाद विश्लेषण दोबारा लेने और टिटर की तुलना करने की सिफारिश की जाती है। टिटर में कम से कम 4 गुना वृद्धि आवश्यक है, तभी रोग के बढ़ने की पुष्टि की जा सकती है।
विभिन्न प्रयोगशालाओं में व्याख्या भिन्न-भिन्न हो सकती है, क्योंकि विभिन्न अभिकर्मकों का उपयोग किया जाता है और माप की इकाइयों (टाइटर्स) के लिए विशेष मानक स्थापित किए जाते हैं।
विश्लेषण की आवश्यकता
हर्पीस के लिए परीक्षण क्यों कराएं?

यह प्रश्न कई लोगों को चिंतित करता है। आखिरकार, एक दृश्य परीक्षा के साथ, डॉक्टर बाहरी संकेतों द्वारा रोग का निदान कर सकता है। लेकिन जननांग दाद को केवल प्रयोगशाला परीक्षणों द्वारा ही पहचाना जा सकता है।
ऐसी कई संक्रामक बीमारियाँ हैं जो यौन संचारित होती हैं। इसलिए, परीक्षणों की मदद से दाद का पता लगाया जा सकता है और समय पर उपचार शुरू किया जा सकता है। हर्पीज का खतरा यह है कि यह जन्म नहर के माध्यम से बच्चे तक पहुंच जाएगा, और शिशुओं के लिए इसके परिणाम गंभीर हो सकते हैं। इसलिए गर्भवती महिलाएं हर्पीस टाइप 1 और 2 का पता लगाने के लिए बार-बार रक्तदान करती हैं।
इसके अलावा, यदि लोग अक्सर दाद के घावों से चिंतित रहते हैं, तो आपको इसके कारण की पहचान करने की आवश्यकता है। गुणात्मक विधि मानव प्रतिरक्षा प्रणाली और वायरस से लड़ने की क्षमता का अध्ययन करने में मदद करती है। इसके बाद, आप प्रतिरक्षा प्रणाली को समायोजित कर सकते हैं। ऐसा करने के लिए, स्वस्थ जीवनशैली अपनाने, तनाव से बचने और सही खाने की सलाह दी जाती है।
रक्त परीक्षण आवश्यक है, क्योंकि विशेषज्ञ न केवल मानव शरीर में वायरस का पता लगाते हैं, बल्कि प्राथमिक या अव्यक्त संक्रमण का भी पता लगाते हैं।