Анализ впг jg g положительно. Лабораторные методы исследования герпеса
Только лечащий врач, на основании изучения анамнеза, наблюдения клинических проявлений и анализа результатов лабораторных исследований, ставит диагноз пациенту и назначает лечение.
Ранний и точный диагноз является основой для проведения рациональной и эффективной терапии, позволяет в большинстве случаев предсказать возможные варианты дальнейшего течения и исхода заболевания.
Для лабораторной диагностики инфекционных болезней используют различные методы.
Ни один из современных методов выявления бактериальных и вирусных инфекций не обеспечивает 100%-ную диагностику. Поэтому для получения достоверных результатов лабораторная диагностика, как правило, должна включать сочетание не менее двух методов исследования или проведение повторных исследований тем же методом.
Наиболее надежные современные методы лабораторной диагностики инфекций:
- диагностика по методу ПЦР - для выявления ДНК возбудителей,
- ИФА - для выявления антител, выработанных организмом человека в ответ на присутствие возбудителей,
- Микробиологический метод выделения культур возбудителей с определением чувствительности к антибиотикам.
Разные сочетания методов используют в зависимости от особенностей биологии возбудителей и их взаимодействия с иммунной системой человека, а также от формы заболевания.
Например, для лабораторной диагностики хламидий, вирусов герпес-группы (анализ на герпес ), токсоплазм анализируют результаты ПЦР- и ИФА-исследований. А для выявления микоплазмоза и уреаплазмоза используют сочетание ПЦР диагностики с выделением культур с определением чувствительности к антибиотикам. Для выявления неспецифической условно-патогенной микрофлоры используют микроскопию мазка и микробиологический метод выделения культур.
ПОЛИМЕРАЗНАЯ ЦЕПНАЯ РЕАКЦИЯ (ПЦР)
Метод ПЦР был открыт в 1983 году. В настоящее время ПЦР широко применяется для научных и практических исследований в области диагностики инфекционных и генетических заболеваний.
Цель ПЦР, как метода лабораторной диагностики инфекций, - выявить в образце биологического материала ДНК искомого микроорганизма - возбудителя инфекционного процесса.
Для проведения ПЦР исследования из биологического материала, полученного от пациента, сначала выделяют всю ДНК. Затем проводят амплификацию, т.е. многократное копирование строго определенных фрагментов ДНК, специфичных для искомых микроорганизмов и регистрируют полученные результаты.
Для выявления каждого микроорганизма существует своя ПЦР-тест-система, обладающая определенными параметрами: специфичностью (95-100%) и чувствительностью (102 - 104 кл/мл). По своим параметрам диагностика с помощью ПЦР - наиболее оптимальный метод прямого выявления возбудителей инфекций.
Репрезентативной пробой биологического материала для ПЦР-исследования возбудителей инфекций является проба, взятая из места, где потенциально содержатся искомые микроорганизмы и развивается инфекция.
Возбудители ЗППП находятся преимущественно в урогенитальной сфере - в уретре, влагалище, цервикальном канале, а также в моче, сперме, соке простаты.
Если в пробе биоматериала есть достаточное количество искомых микроорганизмов, то ПЦР диагностика даст положительный ответ.
Если в пробе биоматериала нет искомых микроорганизмов, или их оказалось неопределяемое количество (меньше чувствительности тест-системы), то ответ ПЦР-иследования будет отрицательным.
ИММУНОФЕРМЕНТНЫЙ АНАЛИЗ (ИФА)
ИФА открыли и стали применять в научно-медицинской практике в середине 60-х годов.
Среди методов иммунного анализа ИФА - наиболее технологичный, позволяющий проводить количественный анализ.
ИФА-тест-системы основаны на специфическом связывании АНТИГЕНА с АНТИТЕЛОМ и цветной ферментативной реакции, выявляющей результат этого взаимодействия.
ИФА позволяет количественно выявлять в сыворотке крови:
- антитела к возбудителям инфекций (IgM, IgA, IgG),
- гормоны,
- онкомаркеры,
- аутоантитела.
Для получения качественной сыворотки для ИФА-исследований кровь надо сдавать утром натощак.
ЗАБОЛЕВАНИЯ, ПЕРЕДАВАЕМЫЕ ПОЛОВЫМ ПУТЕМ (ЗППП)
Заболевания, передаваемые половым путем (ЗППП), занимают в настоящее время одно из ведущих мест в структуре инфекционной патологии. По данным Всемирной Организации Здравоохранения (ВОЗ) распространение ЗППП имеет тенденцию к значительному росту.
ЗППП являются фактором риска и причиной возникновения тяжелой патологии женских и мужских половых органов, бесплодия, осложнений беременности и родов, заболеваний новорожденных, урологических патологий, а также некоторых хронических заболеваний сосудов, суставов, легких и других.
Возбудителями ЗППП являются бактерии, простейшие, грибы и вирусы. ЗППП могут передаваться половым путем, от матери к плоду, редко - контактно-бытовым путем (через губки, полотенца, руки).
Инфицирование возбудителями ЗППП не всегда приводит к заражению и развитию заболевания. Многое зависит от состояния иммунной системы, концентрации и вирулентности конкретных возбудителей.
Все ЗППП могут переходить в хронические и персистирующие формы.
После перенесенных ЗППП не возникает иммунитета к повторному заражению.
Причины распространенности ЗППП:
- частая смена половых партнеров,
- нарушение правил личной гигиены,
- поздняя постановка диагноза,
- недолеченные инфекции,
- затрудненные диагностика и лечение хронических и латентных (с бессимптомным течением) форм заболеваний, а также здоровое носительство некоторых условно-патогенных микроорганизмов, возбудителей ЗППП.
ВАЖНО: вовремя поставить диагноз, приступить к лечению, а также проконтролировать результат лечения.
Клинические проявления ЗППП часто неспецифичны или слабо выражены, при этом возможно длительное бессимптомное течение болезни.
Это затрудняет симптоматическую диагностику многих ЗППП и увеличивает значимость выявления возбудителя заболевания с помощью лабораторной диагностики.
Для диагностики ЗППП используют различные лабораторные методы, прямо или косвенно выявляющие возбудителей заболеваний.
Стратегия лабораторной диагностики и выявляемость возбудителей ЗППП зависят от особенностей течения заболеваний, фазы развития инфекции, а также от биологических циклов развития соответствующих возбудителей, их численности в момент забора биоматериала, особенностей взаимодействия возбудителей инфекции с иммунной системой человека.
МИКРОБИОЦЕНОЗ ВЛАГАЛИЩА, НАРУШЕНИЯ МИКРОБИОЦЕНОЗА И СПОСОБЫ ЕГО КОРРЕКЦИИ
Микробиоценозом называется устойчивое сообщество микроорганизмов в определенной среде обитания.
Здоровье женщины во многом зависит от состояния микробиоценоза влагалища.
Нормальный микробиоценоз влагалища устойчив и защищает влагалище и всю мочеполовую систему от развития инфекций.
В настоящее время установлено, что нормальная вагинальная микрофлора достаточно разнообразна и включает более 50-и видов бактерий. Некоторые из этих бактерий относятся к условно-патогенным. Когда их содержание во влагалище не превышает нормы, они не вызывают заболеваний. Однако при нарушении микробиоценоза их количество возрастает, и они могут вызывать различные патологические состояния влагалища. Например, гарднереллы, микоплазмы, уреаплазмы, кандида, анаэробные бактерии родов Prevotella, Bacteroides, Mobiluncus, Fusobacterium, а также Atopobium vaginae и др. могут присутствовать в норме в количестве от 102 до 104-5 КОЕ/мл у 7%-30% женщин. Эти же микроорганизмы часто обнаруживаются при нарушениях микробиоценоза влагалища (дисбактериозах) в количестве, превышающем 104-5 КОЕ/мл.
Важнейшую роль в устойчивости микробиоценоза влагалища играют лактобактерии и гормоны - эстрогены, необходимые для роста лактобактерий.
В нормальной микрофлоре женщин репродуктивного возраста лактобактерии являются преобладающими (80-90%).
Покрывая слизистую оболочку влагалища, лактобактерии препятствуют заражению занесенными извне микроорганизмами и не дают возможности размножиться условно-патогенным бактериям, присутствующим в норме в небольшом количестве.
Антибактериальная активность лактобактерий связана с выработкой молочной и других органических кислот, обеспечивающих кислую среду во влагалище, а также перекиси водорода и других антибактериальных веществ.
Микробиоценоз влагалища - весьма динамичная экологическая система.
При рождении влагалище новорожденной девочки стерильно, но уже в первые 24 часа жизни заселяется микроорганизмами. Через несколько дней во влагалище начинают преобладать лактобактерии. Это связано с наличием эстрогенов, полученных ребенком от матери.
К концу периода новорожденности материнские эстрогены исчезают и лактобактерии, соответственно, тоже.
С началом полового созревания появляются собственные эстрогены и создаются условия для роста лактобактерий. С этого времени лактобактерии начинают занимать доминирующее положение во влагалище и в последующем сохраняют это положение на протяжении всего репродуктивного периода у женщин.
У здоровых женщин детородного возраста состав вагинальной микрофлоры может изменяться в различные фазы менструального цикла, т.к. при этом меняется уровень эстрогенов и, соответственно, количество лактобактерий.
Во время беременности количество лактобактерий во влагалище у женщин увеличивается. Это снижает риск заражения патогенными микроорганизмами плодных оболочек, развивающегося плода, а также новорожденного при прохождении его через родовые пути.
После родов происходит временное нарушение микробиоценоза влагалища, но к 6-й неделе после родов состав микрофлоры нормализуется.
При наступлении менопаузы уровень эстрогенов снижается и количество лактобактерий уменьшается. Нарушается устойчивость микробиоценоза, снижается уровень защиты урогенитальной сферы, и на этом фоне значительно возрастает частота возникновения воспалительных заболеваний.
БАКТЕРИАЛЬНЫЙ ВАГИНОЗ
Бактериальный вагиноз (БВ) - широко распространенное заболевание у женщин детородного возраста.
Бактериальный вагиноз является неспецифическим заболеванием. В основе заболевания - нарушение нормального микробиоценоза влагалища. По сути БВ - это дисбактериоз влагалища. При этом размножаются условно-патогенные микроорганизмы, обычно обитающие во влагалище в небольшом количестве. Выраженные нарушения в составе вагинальной микрофлоры при БВ являются фактором высокого риска возникновения различных воспалительных заболеваний половых органов, осложнений беременности и родов. Дисбактериозы влагалища могут явиться причиной развития нарушений и в других органах и системах организма женщины.
Предрасполагающими факторами развития БВ являются: применение антибиотиков; длительное использование внутриматочных контрацептивов; воспалительные заболевания половых органов; нарушения гормонального статуса, сопровождающиеся нарушением менструального цикла; изменение состояния местного иммунитета; стрессовые воздействия на организм; аллергические реакции; использование контрацептивных препаратов со спермицидной активностью; регулярные спринцевания; частая смена половых партнеров.
Диагностика бактериального вагиноза
Клинические проявления БВ - обильные выделения из половых путей с неприятным «рыбным» запахом, усиливающиеся после полового акта. Иногда возможен зуд и расстройства мочеиспускания.
Для диагностики БВ после гинекологического осмотра производится забор влагалищного отделяемого с заднего свода влагалища. После проведения аминного теста, измерения кислотности среды, микроскопии мазка врач может поставить предварительный диагноз.
Подтверждением правильности предварительного диагноза является оценка количественного и качественного состава микрофлоры влагалища пациентки, полученная в результате бактериологического обследования.
Классический культуральный метод достаточно дорогостоящий и длительный по срокам получения результата. Анаэробы, ассоциированные с БВ, относятся к труднокультивируемым микроорганизмам. При наличии в образце персистирующих форм бактерий (некультивируемых форм) возможно получение ложноотрицательных результатов.
Поэтому для определения состава микрофлоры влагалища при диагностике дисбактериозов (БВ и др.), можно порекомендовать комплексное ПЦР-исследование мазка с заднего свода влагалища на:
- мобилюнкусы, бактероиды, превотеллы, фузобактерии, атопобиум вагинальный, а также гарднереллы, микоплазмы, уреаплазмы и грибы рода кандида (положительный результат при количестве в пробе более 10 4 кл/мл),
- лактобактерии (полуколичественный тест: три варианта ответа - менее 10 4 , 10 4 -10 6 , более 10 6 кл/мл).
Лечение бактериального вагиноза
Современное лечение бактериального вагиноза является 2-х этапным.
Целью проводимой терапии являются:
- устранение условно-патогенных микроорганизмов (1 этап лечения);
- восстановление нормальной микрофлоры влагалища (2 этап лечения).
На 1 этапе используются антибактериальные препараты. Следует учитывать, что при пероральном применении антибиотиков наряду с высокой эффективностью наблюдается большое количество нежелательных побочных реакций. Поэтому предпочтительно местное интравагинальное применение препаратов. К сожалению, антибиотики, применяемые при лечении БВ, оказывают негативное влияние и на лактобактерии, в результате чего создается дефицит лактобактерий, что может быть причиной возникновения возвратных БВ (рецидивов). Поэтому важной составной частью лечения БВ является восстановление нормального уровня лактобактерий и устойчивого микробиоценоза влагалища на 2 этапе лечения.
Для восстановления микробиоценоза влагалища применяются препараты - пробиотики (Ацилакт, Лактобактерин и др.). Результатом применения этих препаратов является восстановление нормального микробиоценоза и снижение частоты рецидивов бактериального вагиноза.
ХЛАМИДИОЗЫ

Хламидии - бактерии, вызывающие различные заболевания урогенитального тракта и конъюнктивит (Chlamydia trachomatis), хламидийную пневмонию, фарингит, проктит, атеросклероз, саркоидоз, бронхиальную астму, ишемическую болезнь сердца (Chlamydia pneumoniae), орнитоз (Chlamydia psittaci). Хламидии вызывают также полиартриты, гастроэнтериты, менингоэнцефалиты и пиелонефриты.
Chlamydia pneumoniae встречается только у человека, передается воздушно-капельным путем только от больного человека.
Chlamydia trachomatis встречается преимущественно у человека, однако выявляется и у животных (кошек, собак, крыс, зайцев и др.), которые могут быть источниками инфекции для людей. Передача хламидийной инфекции может осуществляться половым путем и от матери плоду (внутриутробно - 6-7%, или во время родов - до 40%). Не исключается также контактно-бытовой путь передачи - через полотенца, губки, бассейны. Существует понятие «семейного» хламидиоза, при котором хламидийная инфекция развивается у родителей и детей - членов одной семьи. Заражение детей может происходить через общую постель и предметы личной гигиены. После заражения длительное время инфекция может протекать скрытно. Инкубационный период - от 5 до 30 дней.
По данным ВОЗ урогенитальный хламидиоз (Chlamydia trachomatis) входит в первую тройку заболеваний, передаваемых половым путем, может приводить к бесплодию (до 50%), вызывает цервициты, эндометриты, вульвовагиниты, уретриты, цистоуретриты, проктиты, эпидидимиты, хронические пиелонефриты, сальпингиты и другие заболевания.
Особенности урогенитального хламидиоза: отсутствие характерных клинических проявлений, способность переходить в персистирующую форму и «восходящий» хламидиоз. Самой тяжелой формой восходящего хламидиоза является болезнь Рейтера с поражением суставов и слизистых глаз.
Ведущие специалисты нашей страны и ВОЗ рекомендуют обязательное обследование на хламидийную инфекцию:
- женщин и мужчин с воспалительными заболеваниями мочеполовой системы;
- лиц, страдающих реактивными формами артритов;
- лиц с недиагностированными персистирующими лихорадочными состояниями;
- пациентов с первичной необычно протекающей или хронической атипичной пневмонией;
- молодых пациентов с признаками цистита при отсутствии бактериурии, с признаками заболеваний ишемической болезни сердца, бронхиальной астмы и атеросклероза;
- пациентов с продолжительными, хроническими воспалениями глаз.
Лабораторная диагностика хламидиозов основана на использовании двух методов - пцр диагностики и ИФА. При подозрении на хламидиоз рекомендуется провести ПЦР-исследования соскобов из цервикального/уретрального каналов, с конъюнктивы глаза, суставной жидкости (в зависимости от клинических проявлений). Причем при получении отрицательных результатов необходимо повторить забор материала еще 1-2 раза с интервалом в 2-3 недели и провести анализ. Это связано с биологическими особенностями хламидий и, соответственно, тем, что не каждый раз при заборе материала в пробу попадает определяемое количество возбудителей.
Параллельно с ПЦР-исследованиями необходимо проверить содержание в сыворотке крови антител к хламидиям (IgA и IgG) методом ИФА. При получении положительных результатов эти исследования повторяют через 2-3 недели для получения данных в динамике.
Выявление IgA и IgG соответствует развитию инфекции, выявление только IgA в постоянно низких титрах - персистирующему хламидиозу, а только IgG в низких титрах - давно перенесенному хламидиозу. После прошедшего хламидиоза IgG могут циркулировать в крови до 5-и лет, однако иммунной защиты от повторного заражения они не обеспечивают.
Анализ сочетания результатов двух методов (пцр и ИФА) дадут врачу возможность поставить диагноз и назначить лечение даже при персистенции и «восходящем» хламидиозе.
ИНФЕКЦИИ, ВЫЗЫВАЕМЫЕ МИКОПЛАЗМАМИ, УРЕАПЛАЗМАМИ
Бактериальные инфекционные заболевания, вызванные микоплазмоами (Mycoplasma hominis, Mycoplasma genitalium ) и уреаплазмами (Ureaplasma urealyticum, Ureaplasma parvum ) - , характеризуются различными поражениями мочеполовых органов.
Источником инфекции является только человек - с микоплазменной инфекцией или здоровый носитель микоплазм / уреаплазм. Передача инфекции, вызванной микоплазмами или уреаплазмами, может осуществляться половым путем и от матери плоду (внутриутробно или во время родов). Не исключается также контактно-бытовой путь передачи - через полотенца, губки и другие предметы личной гигиены.
Инкубационный период после заражения длится от 3-х дней до 5 недель (обычно 15-20 дней). Инфицирование микоплазмами / уреаплазмами не всегда приводит к развитию заболевания.
Уреаплазмы и микоплазмы часто являются возбудителями хронических воспалительных заболеваний урогенитальной сферы. Причем, как правило, они вызывают присоединившиеся инфекции, участвуя в сочетанных заболеваниях - с бактериальными вагинозами, трихомониазом, хламидиозом и другими.
Хроническая уреаплазменная инфекция
с большой вероятностью приводит к пиелонефриту и мочекаменной болезни. Микоплазмы / уреаплазмы у мужчин - могут быть причиной развития уретритов, уреаплазменных простатитов. У женщин микоплазмы / уреаплазмы могут вызывать различные патологии и присутствовать в виде здорового носительства (до 30%). Здоровое носительство этих возбудителей создает угрозу развития заболевания при снижении иммунитета, а при беременности - передачи инфекции плоду.
В последние годы отмечено значительное увеличение роли уреаплазменных и микоплазменных инфекций в развитии воспалительных заболеваний мочеполовых органов, приводящих, в том числе, к вторичному женскому и мужскому бесплодию.
Микоплазменные / уреаплазменные инфекции обладают высокой способностью к хронизации и переходу в персистирующую (скрытую) форму. При снижении иммунитета персистирующая инфекция может активироваться, а здоровое носительство - перейти в манифестную форму, вызывая различные заболевания репродуктивной сферы, внутриутробное поражение плода, хронические воспалительные процессы и аутоиммунные патологические состояния.
Возможно развитие «восходящего» уреаплазмоза, самой тяжелой формой которого является болезнь Рейтера с поражением суставов.
Персистирующие формы микоплазменных инфекций трудно поддаются диагностике и лечению. В этих случаях клинические проявления болезни стертые или вообще отсутствуют, а результаты лабораторных исследований могут быть противоречивыми.
Длительное бессимптомное течение и разнообразные неспецифические клинические проявления затрудняют симптоматическую диагностику инфекций, вызванных микоплазмами / уреаплазмами, и увеличивают значимость выявления возбудителей заболевания с помощью лабораторной диагностики.
Лабораторная диагностика инфекций, вызванных микоплазмами / уреаплазмами, основана на применении двух методов - ПЦР и посева с выделением культур возбудителей и определением их чувствительности к антибиотикам. Получив положительный результат в ПЦР-исследовании урогенитального мазка-соскоба, необходимо сдать аналогичную пробу биоматериала на посев (с определением чувствительности к антибиотикам) . В связи с тем, что чрезвычайно распространены микоплазмы / уреаплазмы, устойчивые к антибиотикам, для эффективного лечения необходимо выбрать препарат, к которому микоплазмы / уреаплазмы данного пациента чувствительны.
Если при положительном ПЦР-результате не удается выделить культуры микоплазм / уреаплазм (т.е. отрицательный результат посева), то с большой вероятностью это означает наличие персистирующей инфекции , при которой возбудители теряют способность к росту на питательных средах (некультивируемые формы ). Такой результат очень важен для выбора тактики лечения, т.к. во время персистенции микоплазмы / уреаплазмы как правило недоступны для действия антибиотиков .
Численность персистирующих микоплазм в урогенитальном тракте невелика и колеблется, в зависимости от состояния иммунной системы, физиологического цикла и других факторов в момент забора биоматериала. Поэтому в пробу для ПЦР-исследования не всегда попадает определяемое количество микоплазм / уреаплазм (более 104 кл/мл). В результате в пробах, взятых у пациента с разницей в несколько дней (без лечения), эти возбудители могут то обнаруживаться (положительный результат), то - нет (отрицательный результат).
ГОНОРЕЯ
Гонорея - бактериальное инфекционное венерическое заболевание. Характеризуется воспалением слизистых оболочек мочеполовых органов у взрослых и поражением конъюнктивы глаз у новорожденных (бленнорея).
Возбудители гонореи - гонококки (Neisseria gonorrhoeae ).
Основной путь заражения - половой, возможна также передача от матери плоду и крайне редко - бытовым путем, через предметы личной гигиены.
Гонорея - одно из самых распространенных венерических заболеваний. Входными воротами для инфекции служит клеточный эпителий (уретры, шейки матки, конъюнктивы и прямой кишки). В организме гонококки распространяются по слизистым оболочкам, кровеносным и лимфатическим путям.
Попадая в организм гонококки не всегда вызывают заболевание, - большое значение для развития инфекции имеет вирулентность возбудителей (штаммы гонококков отличаются по степени вирулентности), их концентрация и состояние иммунной системы организма человека.
Клинические проявления гонореи у мужчин и женщин сильно различаются. Часто у женщин заболевание протекает со слабовыраженной симптоматикой или бессимптомно, что делает их носителями инфекции и играет большую эпидемическую роль. У мужчин заболевание проявляется активно, истечением гноя из мочеиспускательного канала, сопровождаемом болями при мочеиспускании (гонорейный уретрит).
Инкубационный период гонореи у женщин - 2-3 недели, у мужчин - 5-7 дней. Возможно острое, подострое и хроническое течение заболевания (с периодическими обострениями под влиянием полового возбуждения, алкоголя, острой пищи, а у женщин еще и охлаждения тела и в дни менструаций). Нелеченная гонорея обычно принимает затяжное течение и переходит в хроническую форму, постепенно распространяясь на соседние органы (у мужчин - предстательную железу, семенные пузырьки и придатки яичек, у женщин - маточные трубы и яичники). Наиболее частые осложнения при восходящей форме гонореи у женщин - эндометрит, сальпингит и оофорит, у мужчин - простатит. Хроническая гонорея, как у мужчин, так и у женщин, может привести к вторичному бесплодию и потребовать длительного лечения.

Помимо заболеваний мочеполовых органов, встречаются гонорейные воспаления слизистых оболочек глаз (бленнорея), рта, прямой кишки, а также коленных (реже других) суставов.
Перенесенное заболевание не оставляет после себя иммунитета, предохраняющего от повторного заражения.
Вовремя поставленный диагноз позволит легко вылечить гонорею.
Лабораторная диагностика
Традиционные методы лабораторной диагностики гонореи - микроскопия мазков и посев с выделением культуры гонококков. Из-за субъективной оценки результатов метод микроскопии обладает низкой специфичностью и дает как ложноположительные, так и ложноотрицательные результаты. Посев с выделением культуры гонококков нередко дает ложноотрицательные результаты из-за потери жизнеспособности гонококков во время транспортировки биоматериала, а также из-за возрастающего количества некультивируемых L-форм.
Оптимальным современным методом лабораторной диагностики гонорреи является ПЦР-исследование биоматериала (урогенитальные мазки-соскобы, из зева, с конъюнктивы глаза, суставная жидкость).
ТРИХОМОНИАЗ
Трихомониаз (трихомоноз) вызывается простейшими Trichomonas vaginalis
. Для этого заболевания характерно комплексное поражение мочеполовой системы.
Заболевание передается половым путем, а также от матери - плоду. Редко возможен контактно-бытовой путь передачи - через полотенца, губки. Трихомонады могут сохранять жизнеспособность в неразведенных выделениях, в различных солевых растворах во внешней среде, защищенной от высыхания и УФ-лучей, на влажном белье, губках, в моче в течение нескольких часов, но плохо переносят гипотонические растворы, а высушивание и температура свыше 45 оС убивает их мгновенно.
Инкубационный период обычно составляет от 4 до 28 дней у примерно 50% инфицированных лиц, но может сокращаться до 1-3 дней.
Возможно как бессимптомное носительство, так и клинически выраженное течение заболевания. Носители T. vaginalis представляют большую эпидемиологическую опасность. Заболевание встречается повсеместно и с одинаковой частотой возникает у мужчин и женщин. Исходом носительства при хорошем иммунитете может быть самоизлечение. Переход от носительства к манифестной (активно проявляющейся) форме заболевания может происходить вследствие развития других инфекционных заболеваний, при переохлаждении, переутомлении, изменении гормонального статуса, стрессах и других факторах, приводящих к снижению, как местного, так и общего иммунитета.
Клинические проявления трихомониаза у женщин - острый или подострый вульвовагиниты, возможны кольпиты, эндометриты и др. Заболевание носит перемежающийся характер. Симптомы - зуд, жжение, дизурические расстройства, боли при половых актах, в 75% случаев - серозно-гнойные выделения, обычно пенистые, - угасают при менструациях и беременности. При хроническом течении болезни преобладает слабовыраженная симптоматика.
Клинические проявления у мужчин - поражение мочеиспускательного канала и предстательной железы, иногда - эпидидимит. Симптомы обычно стертые, что связано с регулярным удалением значительной части трихомонад при мочеиспускании. Хронизация инфекции в 100% случаев приводит к развитию простатита.
Тяжелые осложнения трихомониаза - первичное и вторичное бесплодие, неразвивающаяся беременность и самопроизвольные выкидыши.
Трихомониаз может протекать как моноинфекция, но чаще в виде смешанной или сочетанной инфекции.
Перенесенное заболевание не оставляет иммунитета, предохраняющего от повторного заражения.
Для лабораторной диагностики
используют методы: пцр исследование урогенитального мазка, мочи, спермы - для выявления трихомонад; ИФА сыворотки крови - для выявления антител (IgG) к трихомонадам, а также микроскопию мазка и посев с выделением культуры трихомонад. Часто при наличии характерных клинических проявлений врачу достаточно для постановки диагноза результата ПЦР-исследования.
ТОКСОПЛАЗМОЗ
Возбудитель токсоплазмоза - Toxoplasma gondii - простейшее из класса Sporozoea.
Источник возбудителя - кошачьи, а также все промежуточные хозяева - другие млекопитающие, птицы. Механизм передачи возбудителя фекально-оральный, пути передачи - пищевой (при употреблении полусырых мясных продуктов, но чаще с немытыми овощами), водный, бытовой. Возможно контактное заражение через микротравмы наружных покровов, а также передача половым путем.
Наиболее опасен вертикальный механизм передачи - через плаценту от матери к плоду при первичном заражении беременных женщин в ранние сроки беременности (в 40% случаев).
Токсоплазмы быстро погибают при нагреве до 55?С (5-10 минут), от воздействия 50% спирта. В определенной форме токсоплазмы довольно устойчивы во внешней среде - до 6-8 месяцев в детских песочницах, почве.
Токсоплазмоз распространен повсеместно. Естественная восприимчивость людей невысока, в основном заражение вызывает бессимптомное носительство. Хронической и острой формой чаще заболевают лица с различными видами иммунодефицита. Инкубационный период 5-23 дня.
Инфицированность населения (количество носителей) в разных странах составляет до 68%.
Врожденный токсоплазмоз развивается в результате заражения плода через плаценту при первичном заражении беременной: плод либо погибает, либо рождается ребенок с симптомами острого врожденного токсоплазмоза - интоксикацией, лихорадкой, желтушностью, поражениями печени, селезенки, лимфатических узлов и ЦНС.
Приобретенный токсоплазмоз чаще протекает в скрытой (латентной) форме - бессимптомное носительство. На фоне сниженного иммунитета может развиться хроническая или наиболее редкая - острая форма токсоплазмоза. Хроническая форма заболевания протекает с длительной субфебрильной температурой, головными болями, увеличением лимфатических узлов, печени, селезенки, симптомами миозита и артралгии, частым поражением скелетных мышц и миокарда. Хроническая форма или носительство могут перейти в острую форму на фоне стрессов, беременности, иммунодефицитного состояния. Хроническая и острая формы в результате лечения и восстановления нормального уровня иммунитета могут перейти в здоровое носительство.
Лабораторная диагностика
Для выявления токсоплазм в пробах крови, спинномозговой жидкости, пунктатах лимфатических узлов, миндалин, остатках плодных оболочек, биоптатах пораженных органов, а также в соскобах из цервикального канала используют метод ПЦР .
Для определения носительства или стадии токсоплазмоза изучают антитела (иммуноглобулины - Ig) в сыворотке крови. IgM и низкоавидные IgG - маркеры первичного токсоплазмоза.
У здоровых носителей и при хроническом токсоплазмозе всегда выявляются IgG
(высокоавидные), а IgM, как правило, не выявляются. Нарастание IgG в 2-4 раза свидетельствует о развитии инфекции. Во время первых двух лет хронического токсоплазмоза могут выявляться IgM. Низкоавидные IgG могут выявляться до 3-х месяцев после заражения.
ЛИСТЕРИОЗ
Возбудители листериоза - бактерии вида Listeria monocytogenes .
Основной природный резервуар - грызуны, птицы, а также большинство сельскохозяйственных и домашних животных. Листерии довольно устойчивы во внешней среде (в почве, мясе, молоке). Пути заражения - алиментарный (в основном молочные продукты), аэрогенный, контактный, через кровь. Входные ворота инфекции - миндалины, слизистые оболочки глаз, дыхательных путей, полости рта, кишечника, а также микротравмы кожных покровов.
Особенно опасна передача листерий через плаценту от матери к плоду, а также послеродовое заражение новорожденного воздушно-пылевым, контактным или пищевым путями.
Чаще всего листериоз регистрируют у новорожденных, у лиц с иммунодефицитами, а также страдающих алкоголизмом. Заболевание носит профессиональный характер среди работников животноводческих и птицеводческих хозяйств.
Доказана возможность бессимптомного носительства возбудителя. Заболевание развивается только у 20% инфицированных лиц. Инкубационный период - 2-4 недели.
Листериоз характеризуется разнообразием клинической картины с поражением заглоточных и других лимфатических узлов, часто с септицемией и поражением ЦНС.
По характеру проявления наблюдают следующие формы: ангинозно-септическую (с мононуклеозом), окулогландулярную, септико-тифозную, листериоз ЦНС, менингиты, листериоз беременных, септический гранулематоз, листериоз уретры.
У беременных листериоз обычно напоминает острую респираторную вирусную инфекцию или ангину. Опасно внутриутробное заражение плода, приводящее к выкидышам или мертворождению. У плода наблюдают многочисленные абсцессы и гранулемы. У новорожденных инфекция протекает в виде сепсиса, менингита с летальностью до 50%.
Патогенез листериоза до конца не изучен. Возбудитель распространяется по кровеносным и лимфатически путям, проникает в различные органы и ткани, в т.ч. в мозговые оболочки ЦНС.
Лабораторная диагностика листериоза ранее проводилась бактериологическим, серологическим и аллергологическим методами. В настоящее время показано, что оптимальным является использование двух методов : выявление антител к листериям методом ИФА и выявление ДНК листерий методом ПЦР.
ПЦР - наиболее чувствительный и специфичный метод выявления листерий . Обследование беременных на носительство листерий или листериоз методом пцр диагностики рекомендовано МЗ РФ.
Пробами для исследования методом ПЦР могут быть в зависимости от клинических проявлений: кровь (при септической форме), спинномозговая жидкость, пунктат из лимфатического узла, мазки из зева, околоплодные воды, выделения влагалища, мазки/соскобы с шейки матки, цервикального канала, у новорожденых - меконий, кровь, моча.
Обязательным является обследование на листериоз беременных женщин, особенно с отягощенным акушерским анамнезом (урогенитальные мазки-соскобы методом ПЦР и кровь на антитела к листериям методом ИФА).
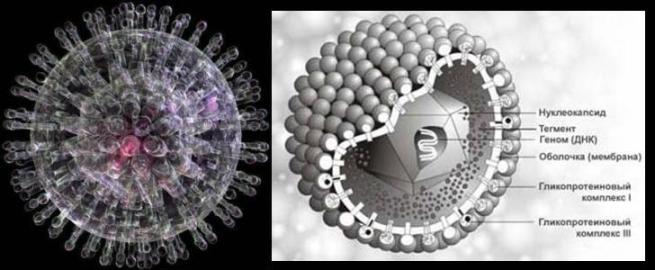
ГЕРПЕСВИРУСНАЯ ИНФЕКЦИЯ
Наиболее распространенную герпесвирусную инфекцию вызывают вирусы простого герпеса 1-го и 2-го типов - ВПГ 1,2 (анализ на герпес ).
Единственным источником ВПГ 1,2 является человек. ВПГ 1,2 может передаваться контактным и половым путями, возможно перинатальное и внутриутробное заражение. Заражение ВПГ 1 часто происходит в раннем возрасте контактным путем. ВПГ 2 крайне редко выявляется у детей, а преимущественно обнаруживается у лиц, начавших половую жизнь (половой путь передачи). Однажды заразившись человек становится носителем герпесвирусов пожизненно.
На металлических поверхностях (монеты, дверные ручки, водопроводные краны) герпесвирусы выживают в течение 2 ч, на пластике и дереве - до 3 ч, во влажных медицинских вате и марле - до их высыхания при комнатной температуре (до 6 ч).
ВПГ 1,2 вызывают сходные поражения, однако их локализация, как правило, является специфичной: ВПГ1 - лицевая область, ВПГ2 - урогенитальная область.
ВПГ 1 вызывает:
а) первичный герпетический гингивостоматит, поражения многослойного эпителия красной каймы губ, часто сопровождается дисфагией и лихорадкой;
б) рецидивирующий герпес - рецидивы первичных поражений, обычно после переохлаждения, сопровождаются лихорадкой, редко могут носить генерализованный характер. Последнее время ВПГ 1 стал обнаруживается и в урогенитальном тракте (например, у пациентов с неспецифическими уретритами).
ВПГ 2, генитальный герпес, вызывает характерные поражения гениталий (слизистой оболочки полового члена, вульвы, влагалища, цервикального канала и т.д.), часто рецидивирует, возможны атипичные проявления развития инфекции. В тяжелых случаях протекание инфекции сопровождается недомоганием и лихорадкой.
ВПГ 1,2 могут вызывать поражения глаз (конъюнктивит, кератит) и нервной системы (энцефалит, неврит и др.), а также пневмонию, гепатит и другие заболевания.
При иммунодефицитном состоянии организма, а также при внутриутробном заражении, возможна генерализация герпесвирусной инфекции с тяжелыми осложнениями. Угроза внутриутробного заражения ВПГ возникает при развитии у беременной первичной острой инфекции.
Лабораторная диагностика
.
Для диагностики герпесвирусных инфекций необходимо применять два лабораторных метода - прямое выявление ДНК вирусов методом ПЦР и определение антител к вирусам методом ИФА в сыворотке крови.
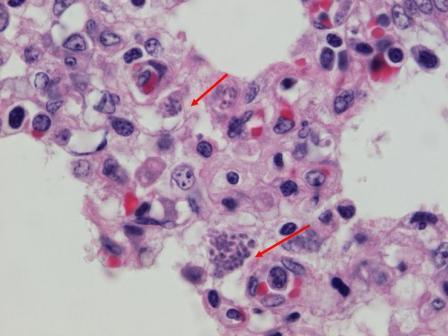
При первичной острой инфекции ВПГ 1,2 обнаруживаются в эпителиальных клетках, в пузырьках или трещинах (при атипичном течении), как правило, в течение 7-и дней после первых проявлений инфекции, а при вторичном обострении (рецидиве) - до 4-х дней. Срок жизни вирусов в эпителиальных клетках и длительность рецидивов зависят от состояния иммунной системы организма (при сниженном иммунитете до 20 дней). Выявление ВПГ 1,2 в соскобах эпителиальных тканей свидетельствует об острой фазе заболевания, а отсутствие означает либо латентную фазу заболевания, либо отсутствие вирусов в организме. Уточнить это можно только с помощью исследования антител к вирусам. Во время обострения заболевания и, как правило, у лиц со сниженным иммунитетом, можно обнаружить ВПГ 1,2 методом ПЦР в крови.
Для постановки диагноза большое значение имеют данные анамнеза и результаты определения антител (иммуноглобулинов классов М и G). Отсутствие всех классов иммуноглобулинов означает отсутствие ВПГ в организме. При первичной острой инфекции выявляются IgM, низкоавидные IgG и IgG к предранним белкам ВПГ. При рецидивах обнаруживаются IgG к предранним белкам ВПГ и IgG (высокоавидные). В латентной фазе (во время ремиссии) выявляются только IgG (высокоавидные), что свидетельствует о том, что пациент является носителем ВПГ, и обострения в данный момент нет.
Для беременных важно проверить IgM, IgG и авидность IgG. Если выявили низкоавидные IgG , то первичное заражение могло произойти от 2-х недель до 3-х месяцев назад. Если обнаружили только высокоавидные IgG , т.е. выявлено носительство ВПГ, то нет вероятности первичного заражения (опасного для плода), а далее необходимо следить за возможными обострениями с помощью выявления IgG к предранним белкам ВПГ. Если никакие иммуноглобулины не обнаружены, то следует остерегаться первичного заражения, - периодически проверять IgM и IgG c определением авидности (низкоавидные IgG - наиболее специфичные маркеры первичной инфекции).
ЦИТОМЕГАЛОВИРУСНАЯ ИНФЕКЦИЯ (ЦМВИ)
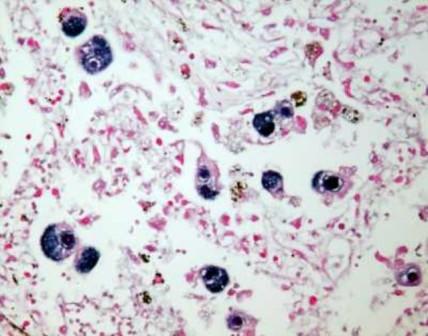
ЦМВИ - широко распространенная вирусная инфекция, характеризующаяся многообразными проявлениями от бессимптомного течения до тяжелых форм с поражением внутренних органов и центральной нервной системы.
Цитомегаловирусы (ЦМВ) относятся к группе герпесвирусов.
Резервуаром и источником инфекции является только человек. Вирус может находиться в слюне, молоке, моче, испражнениях, семенной жидкости, в секрете шейки матки. Передача инфекции осуществляется через кровь, слюну, половым путем, а также вертикальным путем - от матери к плоду через плаценту.
Как правило, у здоровых людей с нормальным уровнем иммунитета первичное заражение приводит к скрытой инфекции (бессимптомное или здоровое носительство). 60-80 % взрослого населения являются носителями ЦМВ. При снижении иммунитета возможны как развитие ЦМВИ у носителей, так и первичное заражение с развитием активной клинически выраженной ЦМВИ. Иммунный статус снижается: при беременности, после переливания крови или пересадки органов, на фоне лечения онкологических заболеваний, после длительных и хронических инфекций, при авитаминозах и т.д.
ЦМВ способен поражать все органы и ткани. У лиц с ослабленной иммунной системой могут развиться такие заболевания, как мононуклеоз, хориоретинит, нарушения психомоторного развития детей, глухота, воспаление сетчатки глаза, а также интерстициальная пневмония и диссеминированная ЦМВИ. У ослабленных лиц ЦМВ вызывает поражение желудочно-кишечного тракта. Показано, что ЦМВ может являться причиной развития ряда злокачественных заболеваний. ЦМВИ способствует активации и прогрессированию ВИЧ-инфекции.
Первичная ЦМВИ очень опасна для беременных, т.к. высока вероятность заражения плода. У новорожденных ЦМВИ может включать симптомокомплекс: желтуху, тяжелые поражения кожных покровов и внутренних органов - печени, селезенки, надпочечников, а также головного мозга.
Лабораторная диагностика ЦМВ с помощью ПЦР очень эффективна при любых формах ЦМВИ. В качестве клинического материала используют кровь, мочу, ликвор, соскоб/мазок из цервикального канала.
При обследовании беременных важно не только диагностировать ЦМВИ, но и отличить первичную инфекцию от вторичной (не столь опасной для плода). Для этого необходимо использовать сочетание ПЦР-исследования и определения специфических антител , иммуноглобулинов (Ig) методом ИФА.
IgM и низкоавидные IgG вырабатываются при первичной ЦМВИ. Наиболее специфичными маркерами первичной инфекции являются низкоавидные IgG , они вырабатываются только при первичной инфекции и могут выявляться до 5 месяцев с момента заражения. IgG к предранним белкам ЦМВ появляются как при первичной инфекции, так и при вторичном инфицировании и рецидивах. Выявление высокоавидных IgG (при отсутствии IgM и IgG к предранним белкам ЦМВ) свидетельствует о здоровом носительстве, латентном состоянии ЦМВ. Если беременная является носителем ЦМВ, то нет опасности первичного заражения, однако необходимо следить за активностью вирусов с помощью теста на IgG к предранним белкам ЦМВ. При отсутствии антител к ЦМВ есть опасность первичного заражения, опасного для плода, поэтому необходимо следить за возможным появлением IgM и низкоавидных IgG, - свидетелями первичной инфекции.
ПАПИЛЛОМАТОЗ
Папилломавирусы человека (ВПЧ - вирус папилломы человека) вызывают различные варианты папилломатозов. Насчитывается более 100 типов ВПЧ, которые обозначаются номерами и делятся на группы по различной степени онкогенного риска (риска развития злокачественных изменений в тканях). Разные типы ВПЧ предпочтительно развиваются в разных эпителиальных тканях.
ВПЧ передаются через микротравмы кожи контактно и половым путем, а также от матери плоду.
Генитальная папилломавирусная инфекция человека является одним из распространенных заболеваний, передаваемых половым путем (20-60% инфицированных лиц). Наиболее часто это заболевание выявляется среди молодых женщин и связано с ранним началом половой жизни и с большим количеством половых партнеров.
Дополнительными эпидемиологическими факторами риска развития папилломавирусной инфекции являются изменение гормонального статуса, иммуносупрессия (снижение иммунитета), наличие других инфекций (ВИЧ, хламидиоза, бактериального вагиноза и других).
Клинические проявления папилломатозов зависят от типовой принадлежности вирусов и выраженности защитных свойств организма (состояния иммунной системы).
Латентный период папилломавирусной инфекции с момента инфицирования и до появления клинических проявлений может длиться до 5-и лет.
Папилломавирусы типов 6 и 11 вызывают распространенное заболевание с характерным развитием генитальных остроконечных кондилом. Этот тип папилломатоза практически не является онкогенным (низкий риск развития онкогенного папилломатоза).
При обнаружении ВПЧ высокого онкогенного риска рекомендуется: проводить специальную антивирусную терапию, повышать общий иммунитет организма, восстанавливать микробиоценоз во влагалище (способствует укреплению местного иммунитета), а также регулярно, с частотой один раз в три месяца, посещать гинеколога-онколога.
Для лабораторной диагностики
папилломавирусной инфекции используют метод ПЦР. Биоматериалом для исследования является соскоб с предположительного места поражения, биоптат. Методом ПЦР можно выявлять определенные типы ВПЧ. Для этого создают соответствующие тест-ситемы. Проверять наличие ВПЧ высокого онкогенного риска актуально как при профилактических осмотрах, так и при патологических состояниях шейки матки.
ПЦР-исследования ВПЧ позволяют обнаруживать онкогенные папилломавирусы задолго до появления заметных врачу онкологических изменений.
Вакцина ГАРДАСИЛ эффективно защищает от папилломавирусов типов 16, 18, 6, 11.
КАНДИДОЗ

Более 70% микозов-кандидозов вызывает грибок Candida albicans
. Микозы вызывают также другие грибы рода кандида, а также другие роды грибов.
Candida albicans - может присутствует в норме в небольшом количестве в ротовой полости, в желудочно-кишечном тракте, во влагалище (103-105кл/мл). Снижение иммунитета, переохлаждение, нарушение нормального микробиоценоза (например, в результате применения антибиотиков) могут привести к заболеванию кандидозом.
Урогенитальный кандидоз может быть эндогенного происхождения (активизация имеющихся Candida albicans или рецидивирующий кандидоз), передаваться половым путем, а также контактно-бытовым путем - через полотенца, губки и другие предметы личной гигиены, в бассейнах. Инфицирование детей может происходить также при прохождении через родовые пути и при кормлении грудью.
Инкубационный период урогенитального кандидоза в среднем 10-20 дней.
Урогенитальный кандидоз распространен у лиц со сниженным иммунитетом, среди женщин, использующих пероральные или внутриматочные контрацептивы, а также - находящихся в последнем триместре беременности.
Нередко кандидоз сопутствует другим воспалительным и/или опухолевым заболеваниям гениталий (30-65%). Это связано со снижением уровня иммунитета организма при развитии многих заболеваний. Кроме того, развитие кандидоза нарушает целостность слизистых оболочек, открывая ворота другим инфекциям. Поэтому при кандидозах часто обнаруживаются смешанные инфекции.
Кожно-слизистый урогенитальный кандидоз проявляется у женщин как вульвовагинит. При этом характерны: чувство дискомфорта, зуд в области вульвы и влагалища, творожистые бели, отек слизистых, болезненность при половом акте. Хроническая форма кандидозного вульвовагинита обостряется, как правило, перед менструацией (за 5-7 дней).
При лечении кандидоза важно повысить иммунитет организма, а также восстановить нормальный микробиоценоз влагалища. Это обеспечит устойчивость к повторному заражению Candida albicans и рецидивам (обострениям хронического заболевания).
Мужчины страдают урогенитальными кандидозами гораздо реже женщин. Наиболее распространенной формой является кандидозный баланопостит. Клинические проявления - зуд, жжение, боль в области головки полового члена. Кожа головки и внутреннего листка крайней плоти отечна, гиперемирована, покрыта серовато-белым налетом и поверхностными эрозиями. Кандидозный уретрит обычно протекает скрытно, редко в острой форме. Осложнениями кандидозного уретрита могут являться простатит, эпидидимит, цистит и другие заболевания мочеполовых путей.
Тактика лечения кандидоза зависит от формы болезни. Поверхностные кандидозы лечат наружными лекарственными средствами, а в случае рецидивирующих урогенитальных кандидозов или распространения грибковой инфекции по организму используют курсы комплексной терапии антимикотиков с иммунокоррекцией.
Лабораторная диагностика
Для выявления Candida albicans и Candida sp. в урогенитальном мазке используют метод ПЦР. При диагностике микозов применяют также микробиологический метод посева с выделением грибковых культур и определением их чувствительности к антимикотикам.
Герпес - это одно из наиболее распространенных вирусных заболеваний на планете. По данным статистики, не менее 90% населения является носителями этого вируса. Клинические признаки отличаются при разных типах герпеса, болезнь может проявляться на коже и слизистых оболочках. 1 и 2 типа и расшифровка данных - это способ выявить возбудителя, определить его тип и выбрать подходящую схему лечения.

Что представляет собой возбудитель?
Возбудитель герпеса - это ДНК-содержащий вирус. Чаще всего он поражает кожу , слизистые оболочки , половых органов, реже - ткани нервной системы и внутренние органы.Заражение может происходить одним из следующих способов:
- контактным (в том числе при использовании общих предметов быта и личной гигиены);
- воздушно-капельным;
- половым;
- вертикальным (от матери к ребенку при беременности и в процессе родов).
После проникновения в организм вирус может не проявляться клинически в течение длительного времени. Иммунная система человека держит популяцию возбудителя под контролем, и он не способен размножаться. Первые симптомы возникают при снижении уровня иммунной защиты, в том числе при сезонных иммунодефицитах. Поэтому герпес часто сопровождает другие вирусные и бактериальные заболевания, грибковые инфекции.
Больной может не знать, что является вирусоносителем, но при этом заражать окружающих.
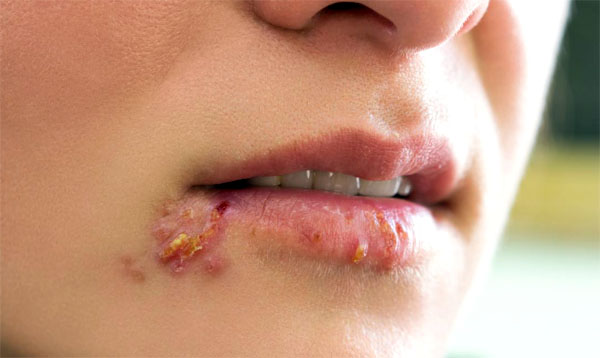
Герпесвирус 1 типа
Чаще всего болезнь локализуется на коже лица и тела и проявляется следующими симптомами:
- покраснение кожи в месте активизации вируса;
- появление мелкой сыпи (пузырьки вскрываются самостоятельно, а на их месте образуются язвы);
- зуд и отечность.
Заболевание проявляется локально, но некоторые пациенты жалуются также на повышение температуры, озноб, слабость и мышечную боль. В период рецидива герпеса больной максимально опасен для окружающих, так как возбудитель находится в содержимом пузырьков.
Герпесвирус 2 типа
Герпес второго типа относят к заболеваниям, передающимся половым путем. Кроме того, существуют еще контактный, бытовой и вертикальный пути передачи. Клинически болезнь проявляется сыпью на половых органах и коже бедер. Исследования на герпесвирус обязательны при беременности. Вирус опасен для плода: существует риск развития патологий, а также инфицирования младенца во время родов.
В каких случаях нужно обращаться в лабораторию?

Во время рецидива болезни вирус герпеса 1 и 2 типа можно определить путем простого осмотра. Характерная зудящая сыпь, которая имеет определенную локализацию, - это единственный признак, который будет являться основанием для постановки диагноза. Кроме того, пузырьки часто появляются на одном и том же месте, с одинаковой стороны.
Сдавать кровь в лабораторию для анализа нужно только в нескольких случаях:
- если герпес проявляется нестандартно, в стертой форме или с осложнениями;
- во время планирования беременности;
- если нужно выяснить срок заражения (например, при беременности для оценки потенциального риска для плода).
Сыпь может служить признаком большого количества заболеваний инфекционного и незаразного происхождения. По данным анализа крови можно определить тип вируса, убедиться в диагнозе и назначить лечение по необходимости.
Методы определения вируса герпеса в крови
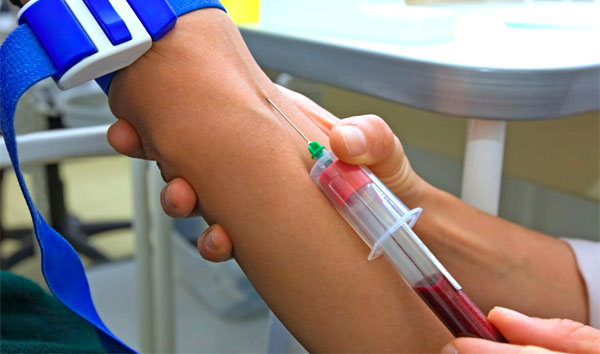
Существует несколько методик обнаружения . Они эффективны при спорных ситуациях, а также в тех случаях, если болезнь протекает бессимптомно. Во время рецидива можно также исследовать содержимое пузырьков, соскобы кожи или мазки слизистых оболочек. Лечащий врач определит, какие анализы нужно сдать, исходя из возможностей лаборатории и финансового положения пациента.
Существует несколько стандартных правил, которые позволят получить наиболее точный результат. Анализы сдают на голодный желудок. Чаще всего кровь собирают утром, с 8 до 10 часов. Накануне не стоит употреблять жирную пищу и алкоголь. Также на результат анализов могут повлиять стрессы или любое другое эмоциональное перенапряжение.
Анализ на герпес 1 и 2 типа чаще всего проводят двумя методами - ПЦР (полимеразная цепная реакция) и ИФА (иммуноферментный анализ). Также могут использоваться другие способы, в зависимости от оснащения лаборатории и ее технических возможностей.
Полимеразная цепная реакция (ПЦР)
ПЦР - это чувствительная реакция, которая позволяет обнаружить в исследуемом материале ДНК вирусных клеток. Суть метода сводится к тому, что определенный ген многократно копируют, в результате чего можно выявить наличие и тип возбудителя. Важно, что реакция не произойдет, если исследуемой ДНК в материале нет.
Полимеразная цепная реакция позволяет обнаружить вирус непосредственно после заражения, задолго до того, как болезнь начнет проявляться клинически. Также ее назначают в тех случаях, когда нужно определить конкретный тип вируса, а не просто его наличие.
Лаборатория предоставляет бланки с показателями, которые легко расшифровать самостоятельно. результат свидетельствует о присутствии вируса в крови, отрицательный - об отсутствии. Это наиболее достоверный и чувствительный анализ, который выявляет даже самую малую концентрацию возбудителя. Полимеразная цепная реакция дает один из наиболее достоверных результатов, поэтому считается дорогостоящей. Также в бланках содержится информация о типе герпеса.
Иммуноферментный анализ (ИФА)
ИФА - это реакция, которая основана на выделении комплекса антиген-антитело. Вирус герпеса 1 или 2 типа- это антиген для организма (чужеродное вещество), в ответ на который иммунная система выделяет специальные белки - антитела (иммуноглобулины или Ig).
Антитела переносятся в током крови по организму в очаг заболевания и там начинают бороться с инфекцией. Существует несколько основных классов иммуноглобулинов, которые можно обнаружить по время анализа на герпес:
- IgM - это первые антитела, которые формируются в организме больного. В крови пациента их можно найти в течение 2-х недель с момента инфицирования. Кроме того, эти белки появляются в период пробуждения вируса при хроническом герпесе.
- IgG - это антитела, на основании которых можно говорить о хронической инфекции, которая находится в организме больного уже в течение длительного времени. Количество иммуноглобулинов этого класса резко возрастает при очередном рецидиве герпеса.
- IgG к предранним белкам вируса герпеса - это белки-антитела, которые возникают в крови вслед за IgM и также указывают на наличие заболевания в острой или хронической форме.
- Оценивают и такой показатель, как . Он характеризует способность этого иммуноглобулина связываться с вирусом и образовывать комплекс антиген-антитело. В начале болезни этот показатель слабо выражен, но в активную фазу заболевания резко возрастает.
Расшифровку результатов проводит врач. В каждой лаборатории существуют собственные показатели нормы. Больной получает бланк, в котором указаны его значения антител, а также те, от которых необходимо отталкиваться. Если количество иммуноглобулинов ниже нормы - результат отрицательный, если выше - положительный.
| IgM | IgG к предранним белкам | Поздние IgG | Результат |
| - | + | + | Если ранее пациент не болел герпесом, такой результат говорит о первичной острой инфекции. При беременности в таком случае существует угроза для плода. Если человек - носитель вируса (болезнь ранее проявлялась клинически или обнаруживалась лабораторным способом), речь идет о рецидиве герпеса. Иммунная система матери при беременности обеспечивает защиту плоду, но может быть необходимо ее лечение. |
| - | - | + | Пациент является носителем вируса простого герпеса, и в его организме выработан иммунитет, который не позволяет болезни проявляться клинически. Такой результат обнаруживают в периоды ремиссии герпеса. |
| + | + | - | Такие данные говорят о первой стадии развития герпесной инфекции. В эту фазу существует угроза для жизни плода. |
| + | + | + | |
| - | - | - | Человек никогда не сталкивался с вирусом герпеса, и его иммунная система не предоставляет защиту от него. Если этот анализ проводится во время беременности, врачи беспокоятся о занесении инфекции и развития острого герпеса. В таком случае состояние плода будет находиться под угрозой. |
Отдельно проводится расшифровка анализов на авидность IgG. Возможные результаты представлены в таблице:
| Индекс авидности, % | Результат |
| 50-60% | Этот показатель является пороговой зоной и не может говорить о каком-либо результате. Исследования необходимо повторить через 14 дней. |
| Ниже 50% | Результат говорит о наличии низкоавидных иммуноглобулинов. Они обнаруживаются при первичной инфекции. |
| Выше 60 % | Выявлены высокоавидные иммуноглобулины. Такой результат может появляться при хроническом герпесе или у носителей вируса. |
| Отрицательно | Организм пациента никогда не контактировал с вирусом. При беременности необходимо следить за показателями, поскольку иммунная защита как матери, так и плода, отсутствует. |
Результаты анализов могут отличаться в разных лабораториях. Они зависят от оборудования и других факторов, но, в основном, бывают достоверными.
Реакция иммунофлюоресценции (РИФ)
РИФ - это еще один способ обнаружить вирус в исследуемом материале, в том числе в крови. Эта реакция показывает наиболее точный результат, если концентрация возбудителя высока. Суть метода сводится к добавлению в субстрат (кровь) специальных красителей с антителами и его последующей микроскопии. Если вирус присутствует, он вступает в химические реакции с антителами и светится под микроскопом.
Расшифровка анализа крови на герпес путем РИФ - это результаты микроскопии. Характерное свечение говорит о наличии возбудителя. На точность данных повлияет не только количество вируса герпеса, но и наличие другой инфекции в крови. Если она там находится в высокой концентрации, можно получить ложноположительный результат.
Этот метод заключается в выделении вируса из исследуемого материала и заражении биологических объектов (культуры клеток, куриных эмбрионов) в лабораторных условиях. Способ требует больших затрат времени и не используется в обычных ситуациях. Чаще всего его применяют для научных исследований. Для его выполнения необходима специально оборудованная вирусологическая лаборатория для изоляции возбудителя в помещении и предотвращения его распространения.

Заключение
Герпес - это одно из наиболее распространенных заболеваний в мире. Его характерная особенность заключается в том, что возбудитель остается в крови пациента в течение многих лет и только иногда вызывает клинические проявления болезни. Он не представляет опасности для взрослого человека, но может спровоцировать патологии беременности и передаваться от матери к ребенку при родах. Лучший способ профилактики герпеса - поддержка собственной иммунной системы, которая будет контролировать популяцию вируса и предотвратит появление симптомов болезни.Расшифровка анализа крови на герпес 1 и 2 типа. Какие анализы сдают?
4 (80%) 4 votesВ основном врач выписывает направление на анализ крови тем, кто обладает внешними признаками инфекции герпеса. Это делается для того, чтобы более точно установить диагноз и назначить самое подходящее лечение. Но кроме этого, провести анализ на герпес необходимо женщинам, которые уже беременны или только планируют зачать ребенка.
Те представительницы прекрасного пола, которые не испытывают каких-либо симптомов и собираются забеременеть или уже вынашивают ребенка, обязаны пройти процедуру лабораторного анализа крови на наличие антител к инфекции. Наличие герпеса в организме представляет большую опасность для плода, и данный вирус входит в группу TORCH-инфекций, несущих вред будущем малышу.
Как определяют заболевание?
Процесс диагностики герпеса может быть визуальным и лабораторным. В основном любой врач может установить наличие данного вируса при помощи первичного визуального осмотра пациента. Наружными симптомами герпеса стали сгруппированные пузырчатые высыпания на теле, язвочки, эрозии и ранки.
Лабораторное диагностирование состоит из нескольких процедур, к которым относятся такие анализы на герпес:
- реакция иммунофлуоресценции (РИФ);
- вирусологическое исследование;
- полимеразная цепная реакция (ПЦР).
Все перечисленные лабораторные методы диагностики герпеса считаются самыми точными и специфическими, но высокая стоимость их проведения автоматически заносит их в список редко используемых.

Кроме перечисленных лабораторных методик по диагностированию герпеса, существует также:
- серологический метод (этот вариант не дает возможности определять по отдельности вирус герпеса 1 и 2 типа);
- G-специфичный иммуноточечный гликопротеин HSV-тест (на 98% с точностью определяет наличие вируса герпеса и его тип).
Назначение лабораторного анализа крови для диагностирования вируса герпеса является редким явлением. Его необходимость существует только в том случае, когда возможность визуальной постановки диагноза усложняется какими-либо факторами.
Анализы на наличие вируса 1 и 2 типа
Проведение анализа на наличие герпеса становится очень важным даже в том случае, когда всем известно, что данное заболевание одно из самых распространенных недугов на планете. 70-90% населения всего мира являются переносчиками герпеса 1 и 2 типа, но к счастью, половина из них не испытывают каких-либо симптомов его присутствия. Вирус герпеса передается несколькими путями, а именно:
- при контакте с носителем;
- половым путем;
- воздушно-капельным;
- внутриутробным (когда один из родителей является носителем инфекции).
Самыми серьезными последствиями характеризуется , которую переносит плод внутри утробы матери. Вирус локализируется у взрослого человека в нервных узлах и не разрушает клетки, а нервная система плода является полностью беззащитной перед вирусной атакой. Виду этого у будущего ребенка происходят необратимые изменения в клетках мозга и других органах, неблагоприятно влияющие на работу всего организма. Основными клиническими проявлениями такой инфекции можно считать снижение интеллектуальных способностей (синдром Дауна) и нарушение умственной и физической активности (детский церебральный паралич).
Поэтому каждой беременной женщине необходимо сделать анализы крови на герпес и узнать точно, является ли она носителем вируса или нет. При обнаружении герпетического вируса будущая мама проходит длительный курс лечения, который поможет предотвратить последствия заболевания. Однако врачи советуют посетить врача и сдать анализы еще до момента зачатия, так как это позволит заблаговременно выявить заболевание и устранить его без вреда для ребенка.
В основном для проведения диагностики герпеса 1 и 2 типа используется ИФА (иммуноферментный анализ) и ПЦР (цепная реакция).
Иммуноферментный анализ
Этот вид диагностики, который определяет вирус заболевания, представляет собой проведение исследования крови в лабораторных условиях. При помощи специальных биологических реакций можно выявить наличие и количество антител, которые иначе называются иммуноглобулинами.
Антитела – это белки, которые возникают из клеток крови. В тот момент, когда вирус попадает в организм человека, антитела начинают взаимодействовать с ним и образовывать комплекс с последующей нейтрализацией инфекции. Иммуноглобулины бывают разные, и для каждого вируса вырабатываются свои антитела. Благодаря перемещению с потоками крови, иммуноглобулины могут попасть в любой уголок организма и там достать своего агрессора.
- Первые антитела, которые формируются в организме в тот момент, когда вирус попадает к человеку, называются иммуноглобулины М (Ig M). Их появление в крови замечается в течение 2-х недель с момента инфицирования. Эти антитела являются первичными показателями , однако почти у 30% людей появление иммуноглобулинов М свидетельствует о пробуждении вируса, который находился в организме давно.
- В тот момент, когда болезнь стала хронической, в крови пациента обнаруживаются иммуноглобулины Ig G. При повторной активации инфекции герпеса в момент ослабления иммунитета или под влиянием других факторов количество антител G резко увеличивается.
- Кроме перечисленного, существует Ig G к предранним белкам герпеса 1 и 2 типа. Этот вид иммуноглобулинов появляется в крови позже, чем Ig M, и также свидетельствует об активации или наличии острой формы герпеса хронического характера.
Последним видом антител к вирусу герпеса является авидность Ig G к ВПГ (). Авидность является оценкой способности иммуноглобулинов Ig G взаимодействовать с инфекцией с последующей деактивацией вируса. На начальной стадии заболевания Ig G очень медленно и слабо взаимодействуют с возбудителем герпеса и имеют низкий уровень авидности. В дальнейшем, по мере поступления сигнала от иммунной системы, авидность иммуноглобулинов Ig G повышается.
Нормы значения для антител G и Ig M
Любая лаборатория по проведению анализа крови, устанавливает свои нормативные показатели, которые указываются на бланке. Расшифровка того или иного результата не всегда понятна простому пациенту. При низком уровне антител, указанные значения сообщают об отрицательном результате анализа, а если показатели превышают стандартный порог, то данные говорят о положительном анализе.
Расшифровка результата анализа:
- Anti – HSV Ig G. Расшифровка этого результата говорит о том, что анализ выявил наличие антител к вирусу, и что заболевание уже перенесено. Наличие данных антител может определяться в течение всей жизни человека.
- Anti – HSV Ig M. В крови обнаружены антитела к вирусу герпеса, которые свидетельствуют об остром процессе заболевания. После полного лечения данные результаты анализа будут сохраняться еще на протяжении 2-3 месяцев.
- Anti – HSV Ig M-/Anti – HSV Ig G-. Расшифровка результата свидетельствует о полном отсутствии инфицирования. Женщины, которые вынашивают ребенка, обследуются каждый триместр.
- Anti – HSV Ig M+/Anti – HSV Ig G+. Заражение вирусом на начальной стадии. В этом случае существует опасность инфицирования ребенка в утробе матери.
- Anti – HSV Ig M+/Anti – HSV Ig G+. Расшифровка результата означает обострение или наличие вялотекущей формы.
- Anti – HSV Ig M-/Anti – HSV Ig G+. Заражение вирусом находится в состоянии ремиссии. Если расшифровка этого анализа относится к беременной женщине, то обнаруженная инфекция не причинит вреда будущему ребенку, однако лечение заболевания будет назначено в любом случае.
Подготовка к предстоящему анализу на герпес
Анализ на наличие антител к вирусу проводится натощак. Это означает, что перед сдачей анализа пациент не должен употреблять пищу или жидкость на протяжении 8 часов. За сутки до сдачи крови необходимо воздержаться от жареной и жирной пищи. Сдача анализа на вирус герпеса должна проводиться в определенное время суток, которое укажет лечащий врач. В основном это время до 10 утра.
Перед сдачей крови необходимо исключить эмоциональное возбуждение и физические нагрузки. Все это в некой мере влияет на конечный результат исследования. Перед входом в кабинет для сдачи анализов потребуется отдохнуть в приемной не менее 15 минут. Перед сдачей анализа на герпес запрещено употреблять какие-либо медицинские препараты. Если это невозможно, то следует сообщить об этом врачу.
Ввиду того, что разные лаборатории используют собственные единицы измерения, тесты и реактивы для диагностики, то расшифровка результатов анализа на вирус инфекции может отличаться друг от друга. В этом случае желательно провести повторный анализ крови на герпес в той же лаборатории. На основании двух результатов врач сможет поставить более точный диагноз.
Почему необходима диагностика?
Герпес – это одна из самых неприятных болезней. Данное заболевание представляет собой многочисленные сгруппированные высыпания, которые локализируются на определенных участках тела в зависимости от вида герпеса. Появление этих признаков сигнализирует о том, что иммунитет человека ослаблен. В основном вспышки такой «простуды» приходятся на осенне-зимний период.
Как установили исследования ученых, вирус герпеса находится в организме человека всю его жизнь. Причинами пробуждения инфекции становятся:
- слабая иммунная система,
- хронические заболевания,
- курение,
- злоупотребление алкогольными напитками,
- беременность и прочее.
Вирус герпеса распространяется при контакте биологических жидкостей и воздушно-капельным путем от носителя к здоровому человеку. На данный момент статистика утверждает, что на планете практически 90% населения являются инфицированными герпесом.
Полностью излечить герпес невозможно, однако существует множество средств, которые смогут подавить внешние и внутренние признаки присутствия вируса в организме. Современная медицина начитывает большое количество лекарственных препаратов, которые помогут излечить все симптомы заболевания. Чтобы лечение было быстрым и успешным, понадобится заблаговременно диагностировать наличие герпеса и как можно раньше приступить к избавлению от этого недуга. Поэтому необходимо знать существующие анализы герпеса в медицине то, какая у них расшифровка.
Вирус простого герпеса чрезвычайно распространен во всем мире, и ежегодно фиксируется рост заболеваемости. Причина состоит в том, что большинство случаев инфицирования протекают без симптомов. Передача инфекции чаще всего происходит в периоды бессимптомной вирусной нагрузки. Симптоматически герпес может выражаться в нетипичных высыпаниях, потому помимо осмотра у дерматолога нужно сдать анализ на герпес:
- выявление вируса в области половых органов или в экссудате сыпи;
- определение в крови антигенов.
В некоторых лабораториях применяются молекулярно-серологические методы, проверяющие кровь на манифестирующий герпес, если другие тесты показывают отрицательные результаты. Они также способны определить длительность нахождения инфекции в организме.
Образцы из пузырьковых высыпаний должны быть взяты на протяжении первых трех дней после появления. При возникновении корочек концентрация вируса падает. Употребление алкоголя способно инактивировать вирус, сделать анализ ложным. Тампоны с альгинатом кальция также уничтожают герпес.
Анализы на герпес проводятся двумя методами:
- при прямой диагностике пузырек прокалывается стерильной иглой, после чего лавсановым тампоном собираются вирусные частицы из очага инфекции;
- при непрямой проводится взятие 8-10 мл крови в пробирку.
Исследование вирусных частиц
Прямые тесты подтверждают наличие вируса на участках сыпи или в половых выделениях. Идеальный образец берется из пузырька, который появился не позднее, чем 24 часа назад. При множественной сыпи заборы делают в нескольких местах.
Вирусологический метод считается «золотым стандартом» диагностики, но его чувствительность зависит от стадии поражения во время сбора образцов.
Чувствительность также составляет 75% во время первого эпизода сыпи и 50% при рецидиве. Сданный материал засевают в питательную среду, которая состоит из фибробластов крайней плоти, куриных эмбрионов или почек кролика. Культура исследуется спустя 7-10 дней.
С помощью центрифуги время созревания вирусных культур сокращается до 16-48 часов, но также снижается чувствительность метода.
Метод окрашивания специфических антител заключается в стимуляции синтеза галактозидазы, из-за которой зараженные клетки светятся синим цветом. После применения иммунофлуоресценции клетки рассматриваются под микроскопом. Область применения данного метода широка:
- выбор противовирусного препарата;
- оценка эффективности терапии.
Результаты попадают к врачу на руки через двое суток.
Анализ на атипичный герпес или в случаях спорных дополняется биологической пробой: белых лабораторных мышей заражают инфицированным материалом для оценки активности вируса.

Исследование под микроскопом
Для забора и изучения материала делается соскоб с инфицированной кожи или слизистых оболочек.
Цитология предполагает оценку клеточной морфологии и стадию развития инфекции. По форме и количеству ядер в клетках определяют тип клеточных повреждений. Для простого герпеса характерны гигантские многоядерные клетки Тцанка. Именно так можно отличить хроническую рецидивирующую инфекцию. По наличию внутриядерных включений судят о повторных поражениях.
Данный метод является быстрым и доступным, поскольку результаты могут быть получены спустя три часа.
Также читают:
Электронный микроскоп также ускоряет диагностику, но точность зависит от количества вируса в образце. Если концентрация ниже чем 1 на 10 в 6 степени частиц на 1 мл, то требуется центрифугирование. Под электронным микроскопом нельзя отличить простой герпес от ветряной оспы. Результат может быть получен за три часа, но метод считается трудоемким и дорогостоящим.
ДНК-диагностика вирусов
К новым методам определения герпесвирусной инфекции являются гибридизация и полимеразная цепная реакция.
При гибридизации ДНК проводится определение вирусного генома после его связывания с маркированной молекулой. Однако метод применяется редко из-за долгого ожидания результата - от пяти до семи суток. При малой вирусной нагрузке в образце результаты получаются ложноотрицательными.
Полимеразная цепная реакция подразумевает создание множественных копий фрагмента ДНК с использованием фермента ДНК-полимеразы.
Для диагностики выбирается ген, отличающий герпесвирус от других.
Метод может определить присутствие вируса, дать информацию о количестве вирусных копий или количественное выражение вирусной нагрузки. Чтобы отслеживать динамику по одному результату анализа, сдавать материал на ПЦР-диагностику нужно в одной лаборатории.
![]()
Существует возможность искажения результата:
- ложноотрицательные получаются при нарушении технологии или применении реактивов низкого качества;
- ложноположительные - при подсчете копий ДНК открытыми методиками.
Существует более точная методика ПЦР, при которой копии ДНК подсчитываются по мере прохождения циклов, а не по итогу процесса.
Отличить скрытую инфекцию от реактивированной помогает метод обратной транскрипции для подсчета м-РНК вируса - показателя, оценивающего активность выражения вирусных генов.
Для высокоточной ПЦР-диагностики достаточно одной молекулы ДНК, а результаты будут готовы спустя шесть часов. Именно ПЦР устанавливает связь между уровнем активности вируса и тяжестью проявлений инфекционного процесса.
Определение антигенов
Иммунофлуоресценции нужна для определения антигенов вируса. Для проведения анализа иммуноглобулины помечаются красителями, которые дают зеленое или кранное свечение. Метод исключает ложноположительные и ложноотрицательные результаты ПЦР.
Серологические методы
Сдавать кровь на герпес нужно для обнаружения иммуноглобулинов IgM и IgG к вирусу:
- При выявлении IgM говорят об остром процессе, хотя специфические иммуноглобулины появляются спустя 7-14 дней после заражения и находятся в крови до 1-3 месяцев. Иногда клетки сохраняются дольше, что искажает картину течения инфекции.
- Антитела вторичного иммунного ответа IgG обнаруживаются в крови при дальнейшем развитии инфекции, говорят о скрытом и хроническом инфицировании, а также реактивации герпеса.
Комбинирование ПЦР и серологической диагностики дает оценку работе иммунитета.
Высокие цифры ПЦР при слабой выраженности антител означают низкий гуморальный иммунитет, на основании чего назначают препараты иммуноглобулинов или стимуляцию выработки антител.
Проводить оценку иммунитета нужно обязательно при рецидивах вируса, так как он подавляет иммунитет зараженного организма. Серологический метод выявляет дефицит иммунного ответа и показывает эффективность медикаментозной терапии герпеса.

Информация для женщин
Женщинам нужно знать, где и как провериться на герпес при планировании беременности. Расшифровать лабораторные анализы должен дерматолог. В результатах напротив типа специфических иммуноглобулинов стоит «плюс», означающий положительный результат или обнаружение, а также «минус» - частиц не обнаружено, что важно для выявления стадии инфицирования:
- при отсутствии IgM и присутствии IgG к предранним белкам и поздним белкам говорят об острой стадии инфекции или рецидиве;
- при отсутствии IgM и IgG к предранним белкам, но наличии IgG к поздним говорят о вирусоносительстве;
- присутствие IgM и IgG к предранним белкам без выявления антител к поздним белкам указывает на первичное острое заражение;
- наличие IgM, IgG к предранним и поздним белкам говорит о первичном заражении;
- отсутствие всех типов антител говорит, что инфекции нет.
Кровь на простой герпес можно сдать беременным женщинам, чтобы выявить IgG-антитела, которые указывают на защищенность плода.
Для того чтобы быстро и правильно вылечить герпес, нужно своевременно провести исследование герпеса. Анализ на вирус можно сдать в любое время, чтобы убедиться присутствует ли вирус и какой его тип поселился в организме. Различают несколько типов герпеса. Самыми распространенными считаются три типа: герпес на губах и других частях лица, генитальный герпес, ветрянка или опоясывающий лишай. Анализ крови на герпес поможет провести исследование на наличие вируса. У человека могут отсутствовать внешние проявления, но он является носителем инфекции. Диагностика герпеса важна при планировании беременности. Так как при передаче вируса от женщины к будущему плоду могут вызвать серьезные осложнения.
Герпевирусную инфекцию сложно перепутать с другими вирусными заболеваниями. Характерным признаком любого типа являются: образование пузырьков с жидкостью, которые лопаются и образуются ранки, затем они затягиваются корочкой. Через некоторое время они отпадают и происходит заживление кожи.
Вирусом 1 типа могут заразиться все люди, даже новорожденные. Генитальным герпесом при ведении половой жизни. При оральном контакте вирусы 1 и 2 типа могут переноситься в область губ, на интимные органы.
Анализ крови на герпесную инфекцию часто предлагают сдать беременным женщинам и тем, кто планирует ребенка. Исследование определяет наличие антител к герпевирусной инфекции.
Кровь на герпес сдают с помощью лабораторного метода, который состоит из несколько этапов:
- Реакция иммунофлуоресценции (РИФ).
- Вирусологическое обследование.
Эти способы определяют точный результат, но из-за высокой стоимости анализ на герпес сдают редко.
Кровь на можно сдать по другим методам, более доступным и распространенным:
- серологическое обследование (помогает только обнаружить вирус, но какого типа не определяет, особенно типы 1 и 2);
- специфичный иммуноточечный гликопротеин (исследование устанавливает герпес и его тип).
Методы диагностики
Диагностика вируса 1 и 2 типа проводится двумя методами: иммуноферментный анализ (ИФА) и ПЦР (полимеразная цепная реакция).
При ИФА устанавливают присутствие и число антител, которые называют иммуноглобулинами. Для любого вируса подразделяют различные антитела. К примеру, когда вирус присутствует в организме человека, выявляют иммуноглобулины М (IgM). Их можно обнаружить в течение 14 дней с момента заражения. В некоторых случаях наличие IgM указывает на активизацию инфекции, которая проникла в организм давно и была там в спящем состоянии.

При хроническом заболевании в анализе крови на герпес обнаруживаются иммуноглобулины IgG. Когда вирус становится активным, как правило, IgG повышен. Также различают и IgG к предранним белкам вируса.
Когда человек заражается герпевирусной инфекцией, в крови вырабатываются антитела. Методом ИФА возможно их выявить. Сначала появляются антитела IgM, затем IgG. Общее их количество помогает определить стадию заболевания. Расшифровка анализов такова: если уровень антител низкий, то результат отрицательный. Обычно IgG означает положительный титр. А титры IgM и IgA отрицательные. Норма титров показывает показатели IgG (1:4) и IgM (1:5). Когда она превышена, то это указывает на рецидив недуга.
Показатели анализов
Метод ИФА дает 100% результат, а также может выявить какие (типа 1 и 2) присутствуют в организме.
Есть два метода определения вируса герпеса:
- качественный. ИФА помогает определить наличие антител и какого типа вирус присутствует у человека;
- количественный. С его помощью возможно обнаружить титр антител, состояние иммунитета человека.

Если титр антител высокий, то это указывает на положительный результат и на то что, человек недавно переболел заболеванием.
Способ ПЦР помогает выявить вирус в крови, слюне, моче или мокроте. Его можно обнаружить на начальной стадии заражения. Методом ИФА выявляют только наличие антител в организме (IgG и IgM), а не диагностику герпеса. Поэтому дополнительно используют метод ПЦР, который может установить возбудителя недуга.
Обследование включает в себя определение вируса в мазке методом ПЦР и исследование крови на наличие антител к ВПГ. Стоит отметить, что диагностика при помощи ПЦР не выявляет типы вирусов. А анализ крови с точностью может обнаружить, какой из типов вирусов имеется.
Расшифровка анализа крови на герпес ПЦР дает заключение: отрицательный титр (отсутствует возбудитель) и положительный титр (есть инфекция). Иногда может быть сильноположительный результат. Этот способ помогает выявить даже небольшое количество вируса в крови с помощью титр. Преимущество ПЦР выявление герпевирусной инфекции типа 1 и 2 сразу после заражения, когда она еще никак себя не проявляет.
Анализ крови на герпес нужно сдавать с утра на голодный желудок. Перед забором крови нельзя есть 8 часов, а также за день исключают из рациона жирные и приготовленные на масле блюда, алкоголь и медикаментозные препараты.
Нужно снизить физическую активность, не нервничать. Рекомендуется до сдачи крови полчаса посидеть в спокойном положении.
Стоит ответственно отнестись к сдаче анализа. Неправильный подход может дать искаженную информацию: титр может быть завышен или понижен. Тогда лечение будет неэффективным.
Кровь на анализ берут из локтевой вены. Моча редко берется у ребенка или взрослого, для определения типа вируса.
Что означают результаты
Расшифровка анализов поможет определить наличие вируса у ребенка или взрослого человека. Лучше если такое заключение даст опытный специалист. На листке бумаги будут указаны показатели с числами, а также, какое содержание антител необходимо в норме у взрослого и у ребенка.
Когда показатели меньше нормы – это отрицательные результат, а если больше – то положительный. Имеются случаи, когда получается сильноположительный результат. Тогда рекомендуется пересдать анализ, чтобы убедиться в правильном диагнозе. Возможно были нарушены пациентом правила сдачи анализа, поэтому количество титр показал завышенный результат.
Расшифровка показателей следующая:

- anti – HSV Igg. Высокие показатели указывают на герпесную инфекцию в организме. Показатели в норме выявляются при отсутствии инфекции;
- anti – HSV IgM. Обострение заболевания, возможен сильно положительный результат;
- anti – HSV IgM - и HSV Igg -. Отсутствие антител. Этот результат плох для беременных женщин, так как для защиты от герпеса они необходимы;
- anti – HSV IgM + и Anti – HSV Igg +. Если титры положительные, то это говорит о начальной стадии заражения вирусом или обострении. Есть опасность заразить ребенка во время беременности;
- anti – HSV IgM - и Anti – HSV Igg +. Такой показатель норма, он указывает ремиссию болезни. Заразить будущего ребенка невозможно, но в целях профилактики необходимо провести лечение.
При выявлении антител IgM к низкого титра указывает на начинающую инфекцию либо на обостренную форму недуга. Для того чтобы был поставлен точный диагноз, рекомендуется пересдать анализ через некоторое время и сравнить титр. Необходимо не менее 4-кратное повышение титр, тогда только можно подтвердить обострение недуга.
Расшифровка может разниться в разных лабораториях, так как используются различные реактивы и для единиц измерения (титров) установлены специальные нормы.
Необходимость анализа
Зачем сдавать анализы на определение герпеса?

Такой вопрос волнует многих людей. Ведь при визуальном осмотре врач может поставить диагноз болезни по внешним признакам. Но генитальный герпес можно распознать только лабораторными исследованиями.
Существует множество инфекционных заболеваний, передающихся половым путем. Поэтому при помощи анализов можно выявить герпес и начать своевременную терапию. Опасность герпеса в том, что через родовые пути он передастся ребенку, а последствия для младенцев могут быть тяжелыми. Поэтому беременные женщины неоднократно сдают кровь на обнаружение герпеса 1 и 2 типа.
Кроме того, если людей часто беспокоят герпесные высыпания, нужно выявить ее причину. Качественный метод помогает исследовать иммунную систему человека и способность бороться с вирусом. Впоследствии можно подкорректировать иммунную систему. Для этого рекомендуется вести здоровый образ жизни, избегать стресса, правильно питаться.
Анализ крови необходим, так как специалисты не только выявляют вирус в организме человека, но и устанавливает первичная или скрытая эта инфекция.