Analýza HSV jg g pozitívna. Laboratórne metódy na štúdium herpesu
Iba ošetrujúci lekár na základe štúdia anamnézy, pozorovania klinických prejavov a rozboru výsledkov laboratórnych testov diagnostikuje pacienta a predpisuje liečbu.
Včasná a presná diagnostika je základom racionálnej a efektívnej terapie a vo väčšine prípadov nám umožňuje predpovedať možné možnosti ďalšieho priebehu a výsledku ochorenia.
Na laboratórnu diagnostiku infekčných ochorení sa používajú rôzne metódy.
Žiadna z moderných metód zisťovania bakteriálnych a vírusových infekcií neposkytuje 100% diagnostiku. Preto na získanie spoľahlivých výsledkov musí laboratórna diagnostika spravidla zahŕňať kombináciu najmenej dvoch výskumných metód alebo opakovaných štúdií s použitím rovnakej metódy.
Najspoľahlivejšie moderné metódy laboratórnej diagnostiky infekcií:
- diagnostika pomocou metódy PCR- identifikovať DNA patogénov,
- ELISA- na detekciu protilátok produkovaných ľudským telom v reakcii na prítomnosť patogénov,
- Mikrobiologická metóda Izolácia kultúr patogénov s určením citlivosti na antibiotiká.
Používajú sa rôzne kombinácie metód v závislosti od biológie patogénov a ich interakcie s ľudským imunitným systémom, ako aj od formy ochorenia.
Napríklad na laboratórnu diagnostiku chlamýdií, vírusov skupiny herpes ( herpes test), Toxoplazma sa analyzuje na základe výsledkov štúdií PCR a ELISA. A na detekciu mykoplazmózy a ureaplazmózy sa používa kombinácia PCR diagnostiky s izoláciou kultúr a stanovením citlivosti na antibiotiká. Na identifikáciu nešpecifickej oportúnnej mikroflóry sa používa ster mikroskopia a mikrobiologická metóda izolácie kultúr.
POLYMERÁZOVÁ REŤAZOVÁ REAKCIA (PCR)
Metóda PCR bola objavená v roku 1983. V súčasnosti je PCR široko využívaná na vedecký a praktický výskum v oblasti diagnostiky infekčných a genetických chorôb.
Účelom PCR, ako metódy laboratórnej diagnostiky infekcií, je identifikovať vo vzorke biologického materiálu DNA požadovaného mikroorganizmu – pôvodcu infekčného procesu.
Na uskutočnenie štúdie PCR sa všetka DNA najskôr izoluje z biologického materiálu získaného od pacienta. Potom sa uskutoční amplifikácia, t.j. opakované kopírovanie presne definovaných fragmentov DNA špecifických pre požadované mikroorganizmy a získané výsledky sa zaznamenávajú.
Na identifikáciu každého mikroorganizmu existuje vlastný testovací systém PCR, ktorý má určité parametre: špecifickosť (95 – 100 %) a citlivosť (102 – 104 buniek/ml). Diagnostika pomocou PCR je podľa svojich parametrov najoptimálnejšou metódou na priamu detekciu infekčných agens.
Reprezentatívna vzorka biologického materiálu pre PCR výskum infekčných agens je vzorka odobratá z miesta, kde sa potenciálne nachádzajú požadované mikroorganizmy a dochádza k rozvoju infekcie.
Pôvodcovia pohlavne prenosných chorôb sa nachádzajú predovšetkým v urogenitálnej oblasti - v močovej rúre, vagíne, cervikálnom kanáli, ako aj v moči, sperme a šťave prostaty.
Ak vzorka biomateriálu obsahuje dostatočný počet požadovaných mikroorganizmov, potom diagnostika PCR dá kladnú odpoveď.
Ak vzorka biomateriálu neobsahuje požadované mikroorganizmy, alebo je ich nedetegovateľné množstvo (menšie ako je citlivosť testovacieho systému), potom bude odpoveď z PCR testu negatívna.
Enzymovo viazaný imunosorbentový test (ELISA)
ELISA bola objavená a začala sa používať vo vedeckej a lekárskej praxi v polovici 60. rokov.
Spomedzi imunoanalytických metód je ELISA technologicky najpokročilejšia a umožňuje kvantitatívnu analýzu.
Testovacie systémy ELISA sú založené na špecifickej väzbe ANTIGÉNU na PROTILÁTKU a farebnej enzymatickej reakcii, ktorá odhalí výsledok tejto interakcie.
ELISA vám umožňuje kvantitatívne zistiť v krvnom sére:
- protilátky proti infekčným agens (IgM, IgA, IgG),
- hormóny,
- nádorové markery,
- autoprotilátky.
Na získanie vysoko kvalitného séra pre štúdie ELISA je potrebné darovať krv ráno na lačný žalúdok.
SEXUÁLNE PRENOSNÉ CHOROBY (STD)
Sexuálne prenosné choroby (STD) v súčasnosti zaujímajú jedno z popredných miest v štruktúre infekčnej patológie. Podľa Svetovej zdravotníckej organizácie (WHO) má prevalencia pohlavne prenosných chorôb výrazne stúpajúcu tendenciu.
Pohlavne prenosné choroby sú rizikovým faktorom a príčinou závažných patológií ženských a mužských pohlavných orgánov, neplodnosti, komplikácií tehotenstva a pôrodu, chorôb novorodencov, urologických patológií, ako aj niektorých chronických chorôb ciev, kĺbov, pľúc a iných.
Pôvodcami STD sú baktérie, prvoky, huby a vírusy. Pohlavne prenosné choroby sa môžu prenášať sexuálne, z matky na plod a zriedkavo prostredníctvom kontaktu v domácnosti (prostredníctvom špongií, uterákov, rúk).
Infekcia patogénmi STD nie vždy vedie k infekcii a rozvoju ochorenia. Veľa závisí od stavu imunitného systému, koncentrácie a virulencie konkrétnych patogénov.
Všetky STD sa môžu stať chronickými a pretrvávajúcimi.
Po prekonaní STD neexistuje žiadna imunita voči opätovnej infekcii.
Dôvody prevalencie pohlavne prenosných chorôb:
- časté striedanie sexuálnych partnerov,
- porušenie pravidiel osobnej hygieny,
- neskorá diagnóza,
- neliečené infekcie,
- náročná diagnostika a liečba chronických a latentných (asymptomatických) foriem ochorení, ako aj zdravé prenášanie niektorých oportúnnych mikroorganizmov, pôvodcov pohlavne prenosných chorôb.
DÔLEŽITÉ: stanoviť diagnózu včas, začať liečbu a sledovať výsledok liečby.
Klinické prejavy STD sú často nešpecifické alebo mierne a je možný dlhý asymptomatický priebeh ochorenia.
To komplikuje symptomatickú diagnostiku mnohých pohlavne prenosných chorôb a zvyšuje dôležitosť identifikácie pôvodcu ochorenia pomocou laboratórnej diagnostiky.
Na diagnostiku STD sa používajú rôzne laboratórne metódy, ktoré priamo alebo nepriamo identifikujú patogény.
Laboratórna diagnostická stratégia a detekcia patogénov STD závisia od charakteristík priebehu ochorenia, fázy vývoja infekcie, ako aj od cyklov biologického vývoja zodpovedajúcich patogénov, ich počtu v čase odberu biomateriál a charakteristiky interakcie infekčných agens s ľudským imunitným systémom.
MIKROBIOCENÓZA VAGÍNY, PORUCHY MIKROBIOCENÓZY A METÓDY JEJ NÁPRAVY
Mikrobiocenóza je stabilné spoločenstvo mikroorganizmov v určitom biotope.
Zdravie ženy do značnej miery závisí od stavu vaginálnej mikrobiocenózy.
Normálna vaginálna mikrobiocenóza je stabilná a chráni vagínu a celý genitourinárny systém pred rozvojom infekcií.
Teraz sa zistilo, že normálna vaginálna mikroflóra je dosť rôznorodá a zahŕňa viac ako 50 druhov baktérií. Niektoré z týchto baktérií sú oportúnne. Keď ich obsah v pošve nepresahuje normu, nespôsobujú choroby. Ak je však mikrobiocenóza narušená, ich počet sa zvyšuje a môžu spôsobiť rôzne patologické stavy vagíny. Napríklad gardnerella, mycoplasma, ureaplasma, candida, anaeróbne baktérie rodov Prevotella, Bacteroides, Mobiluncus, Fusobacterium, ako aj Atopobium vaginae atď. môžu byť bežne prítomné v množstvách od 102 do 104-5 CFU/ml v 7 % -30% žien. Rovnaké mikroorganizmy sa často vyskytujú pri poruchách vaginálnej mikrobiocenózy (dysbakterióza) v množstvách presahujúcich 104-5 CFU/ml.
Najdôležitejšiu úlohu v stabilite pošvovej mikrobiocenózy zohrávajú laktobacily a hormóny - estrogény, potrebné pre rast laktobacilov.
V normálnej mikroflóre žien v reprodukčnom veku prevládajú laktobacily (80 – 90 %).
Prekrytím pošvovej sliznice laktobacily zabraňujú infekcii externe zavedenými mikroorganizmami a neumožňujú množenie oportúnnych baktérií, ktoré sú bežne prítomné v malom množstve.
Antibakteriálna aktivita laktobacilov je spojená s produkciou mliečnych a iných organických kyselín, ktoré zabezpečujú kyslé prostredie v pošve, ako aj peroxidu vodíka a iných antibakteriálnych látok.
Vaginálna mikrobiocenóza je veľmi dynamický ekologický systém.
Pri narodení je vagína novorodenca sterilná, ale už v prvých 24 hodinách života je kolonizovaná mikroorganizmami. Po niekoľkých dňoch začnú vo vagíne prevládať laktobacily. Je to spôsobené prítomnosťou estrogénov, ktoré dieťa dostáva od matky.
Na konci novorodeneckého obdobia zmiznú materské estrogény a tým aj laktobacily.
S nástupom puberty sa objavujú vaše vlastné estrogény a vytvárajú sa podmienky pre rast laktobacilov. Od tejto doby začínajú laktobacily zaujímať dominantné postavenie vo vagíne a následne si toto postavenie udržia počas celého reprodukčného obdobia u žien.
U zdravých žien vo fertilnom veku sa zloženie vaginálnej mikroflóry môže meniť v rôznych fázach menštruačného cyklu, pretože zároveň sa mení hladina estrogénu a podľa toho aj počet laktobacilov.
Počas tehotenstva sa počet laktobacilov vo vagíne žien zvyšuje. Tým sa znižuje riziko infekcie patogénnymi mikroorganizmami membrán, vyvíjajúceho sa plodu a novorodenca pri prechode pôrodnými cestami.
Po pôrode dochádza k dočasnému narušeniu pošvovej mikrobiocenózy, ale do 6. týždňa po pôrode sa zloženie mikroflóry normalizuje.
Keď nastane menopauza, hladina estrogénu sa zníži a počet laktobacilov sa zníži. Stabilita mikrobiocenózy je narušená, úroveň ochrany urogenitálnej oblasti klesá a na tomto pozadí sa výrazne zvyšuje výskyt zápalových ochorení.
BAKTERIÁLNA VAGINÓZA
Bakteriálna vaginóza (BV) je rozšírené ochorenie u žien vo fertilnom veku.
Bakteriálna vaginóza je nešpecifické ochorenie. Základom ochorenia je porušenie normálnej mikrobiocenózy vagíny. V skutočnosti je BV vaginálna dysbióza. V tomto prípade sa množia oportúnne mikroorganizmy, ktoré zvyčajne v malých množstvách žijú vo vagíne. Závažné poruchy v zložení pošvovej mikroflóry pri BV sú vysokým rizikovým faktorom pre vznik rôznych zápalových ochorení pohlavných orgánov, komplikácií tehotenstva a pôrodu. Vaginálna dysbakterióza môže spôsobiť rozvoj porúch v iných orgánoch a systémoch ženského tela.
Predisponujúce faktory pre rozvoj BV sú: užívanie antibiotík; dlhodobé používanie vnútromaternicových antikoncepčných prostriedkov; zápalové ochorenia pohlavných orgánov; hormonálna nerovnováha sprevádzaná menštruačnými nepravidelnosťami; zmena stavu miestnej imunity; účinky stresu na telo; alergické reakcie; používanie antikoncepčných prostriedkov so spermicídnou aktivitou; pravidelné sprchovanie; častá zmena sexuálnych partnerov.
Diagnóza bakteriálnej vaginózy
Klinickými prejavmi BV sú hojné výtoky z pohlavného traktu s nepríjemným „rybím“ zápachom, ktorý sa zintenzívňuje po pohlavnom styku. Niekedy sú možné problémy so svrbením a močením.
Na diagnostiku BV sa po gynekologickom vyšetrení odoberie vaginálny výtok zo zadného vaginálneho fornixu. Po vykonaní amínového testu, meraní kyslosti média a mikroskopii náteru môže lekár urobiť predbežnú diagnózu.
Potvrdením správnosti predbežnej diagnózy je posúdenie kvantitatívneho a kvalitatívneho zloženia vaginálnej mikroflóry pacienta získaného ako výsledok bakteriologického vyšetrenia.
Klasická kultúrna metóda je pomerne drahá a trvá dlho, kým sa získajú výsledky. Anaeróby spojené s BV sú ťažko kultivovateľné mikroorganizmy. Ak sú vo vzorke perzistentné formy baktérií (nekultivovateľné formy), môžu sa získať falošne negatívne výsledky.
Preto na určenie zloženia vaginálnej mikroflóry pri diagnostikovaní dysbiózy (BV atď.) môžeme odporučiť komplexnú štúdiu PCR zo steru zo zadného vaginálneho fornixu pre:
- mobiljuncus, bacteroides, prevotella, fusobacteria, atopobium vaginalis, ako aj gardnerella, mycoplasma, ureaplasma a huby rodu candida (pozitívny výsledok, keď je množstvo vo vzorke viac ako 10 4 buniek/ml),
- laktobacily (semikvantitatívny test: tri možnosti odpovede – menej ako 10 4, 10 4 -10 6, viac ako 10 6 buniek/ml).
Liečba bakteriálnej vaginózy
Moderná liečba bakteriálnej vaginózy je 2-stupňový proces.
Ciele terapie sú:
- eliminácia oportúnnych mikroorganizmov (1. štádium liečby);
- obnovenie normálnej vaginálnej mikroflóry (2. fáza liečby).
V štádiu 1 sa používajú antibakteriálne lieky. Je potrebné vziať do úvahy, že pri perorálnom podávaní antibiotík spolu s vysokou účinnosťou, veľké množstvo nežiaduce vedľajšie reakcie. Preto je vhodnejšie lokálne intravaginálne použitie liekov. Žiaľ, antibiotiká používané pri liečbe BV majú negatívny vplyv aj na laktobacily, čo má za následok nedostatok laktobacilov, ktorý môže spôsobiť opakované BV (relapsy). Dôležitou súčasťou liečby BV je preto obnovenie normálnych hladín laktobacilov a stabilnej vaginálnej mikrobiocenózy v 2. štádiu liečby.
Na obnovenie vaginálnej mikrobiocenózy sa používajú probiotické lieky (Acilact, Lactobacterin atď.). Výsledkom použitia týchto liekov je obnovenie normálnej mikrobiocenózy a zníženie frekvencie relapsov bakteriálnej vaginózy.
CHLAMYDIÓZY

Chlamydia- baktérie spôsobujúce rôzne ochorenia urogenitálneho traktu a zápaly spojiviek (Chlamydia trachomatis), chlamýdiové zápaly pľúc, faryngitídy, proktitídy, ateroskleróza, sarkoidóza, bronchiálna astma, ischemická choroba srdca (Chlamydia pneumoniae), ornitóza (Chlamydia psittaci). Chlamýdie tiež spôsobujú polyartritídu, gastroenteritídu, meningoencefalitídu a pyelonefritídu.
Chlamydia pneumoniae Vyskytuje sa len u ľudí a prenáša sa vzdušnými kvapôčkami len od chorého človeka.
Chlamydia trachomatis vyskytuje sa prevažne u ľudí, ale zisťuje sa aj u zvierat (mačky, psy, potkany, zajace a pod.), ktoré môžu byť zdrojom infekcie pre ľudí. Prenos chlamýdiovej infekcie môže byť sexuálne prenosný a z matky na plod (in utero - 6-7%, alebo počas pôrodu - až 40%). Nie je vylúčená ani kontaktná a domáca cesta prenosu - cez uteráky, špongie, bazény. Existuje koncept „rodinných“ chlamýdií, pri ktorých sa chlamýdiová infekcia vyvíja u rodičov a detí - členov tej istej rodiny. Infekcia detí sa môže vyskytnúť prostredníctvom spoločnej posteľnej bielizne a predmetov osobnej hygieny. Po infekcii môže infekcia prebiehať skryto po dlhú dobu. Inkubačná doba je od 5 do 30 dní.
Podľa WHO sú urogenitálne chlamýdie (Chlamydia trachomatis) jednou z troch najčastejších pohlavne prenosných chorôb, môžu viesť k neplodnosti (až 50 %), spôsobujú cervicitídu, endometritídu, vulvovaginitídu, uretritídu, cystouretritídu, proktitídu, epididymitídu, chronickú pyelonefritídu, a iné choroby.
Vlastnosti urogenitálnych chlamýdií: absencia charakteristických klinických prejavov, schopnosť vyvinúť sa do pretrvávajúcej formy a „vzostupné“ chlamýdie. Najťažšou formou ascendentných chlamýdií je Reiterova choroba, ktorá postihuje kĺby a sliznice očí.
Poprední odborníci v našej krajine a WHO odporúčajú povinné vyšetrenie na chlamýdiovú infekciu:
- ženy a muži so zápalovými ochoreniami genitourinárneho systému;
- osoby trpiace reaktívnymi formami artritídy;
- osoby s nediagnostikovanými pretrvávajúcimi febrilnými stavmi;
- pacienti s primárnou nezvyčajnou alebo chronickou atypickou pneumóniou;
- mladí pacienti s príznakmi cystitídy v neprítomnosti bakteriúrie, s príznakmi koronárnej choroby srdca, bronchiálnej astmy a aterosklerózy;
- pacientov s dlhodobým, chronickým zápalom oka.
Laboratórna diagnostika chlamýdií je založená na použití dvoch metód - PCR diagnostiky a ELISA. Pri podozrení na chlamýdie sa odporúča vykonať PCR štúdie zoškrabov z cervikálnych/uretrálnych kanálikov, očnej spojovky a kĺbovej tekutiny (v závislosti od klinických prejavov). Okrem toho, ak sa získajú negatívne výsledky, je potrebné zopakovať odber materiálu ešte 1-2 krát v intervale 2-3 týždňov a vykonať analýzu. Je to spôsobené biologickými charakteristikami chlamýdií a teda skutočnosťou, že nie vždy, keď sa odoberie materiál, sa do vzorky dostane detekovateľný počet patogénov.
Súbežne s PCR štúdiami je potrebné kontrolovať obsah protilátok proti chlamýdiám (IgA a IgG) v krvnom sére metódou ELISA. Ak sa dosiahnu pozitívne výsledky, tieto štúdie sa opakujú po 2-3 týždňoch, aby sa získali dynamické údaje.
Detekcia IgA a IgG zodpovedá rozvoju infekcie, detekcia iba IgA pri konštantne nízkych titroch - perzistujúce chlamýdie a len IgG pri nízkych titroch - dlhodobé chlamýdie. Po chlamýdiách môžu IgG cirkulovať v krvi až 5 rokov, ale neposkytujú imunitnú ochranu proti opätovnej infekcii.
Analýza kombinácie výsledkov dvoch metód (PCR a ELISA) poskytne lekárovi možnosť stanoviť diagnózu a predpísať liečbu aj pri perzistujúcich a „vzostupných“ chlamýdiách.
INFEKCIE SPÔSOBENÉ MYKOPLAZMOU, UREAPAZMOU
Bakteriálne infekčné ochorenia spôsobené mykoplazmami ( Mycoplasma hominis, Mycoplasma genitalium ) a ureaplazma ( Ureaplasma urealyticum, Ureaplasma parvum ) - sú charakterizované rôznymi léziami genitourinárnych orgánov.
Zdrojom nákazy je len človek – s mykoplazmovou infekciou alebo zdravý nosič mykoplazmy / ureaplazmy. K prenosu infekcie spôsobenej mykoplazmami alebo ureaplazmami môže dôjsť sexuálnym kontaktom a z matky na plod (in utero alebo počas pôrodu). Možný je aj kontaktný prenos z domácnosti – prostredníctvom uterákov, špongií a iných predmetov osobnej hygieny.
Inkubačná doba po infekcii trvá od 3 dní do 5 týždňov (zvyčajne 15-20 dní). Infekcia mykoplazmami / ureaplazmami nie vždy vedie k rozvoju ochorenia.
Ureaplazma a mykoplazma sú často pôvodcami chronických zápalových ochorení urogenitálnej oblasti. Okrem toho spravidla spôsobujú pridružené infekcie, podieľajú sa na kombinovaných ochoreniach - s bakteriálnou vaginózou, trichomoniázou, chlamýdiami a inými.
Chronická ureaplazmatická infekcia s najväčšou pravdepodobnosťou vedie k pyelonefritíde a urolitiáze. Mykoplazma / ureaplazma u mužov - môže spôsobiť rozvoj uretritídy a ureaplazmovej prostatitídy. U žien môže mykoplazma/ureaplazma spôsobiť rôzne patológie a môže byť prítomná ako zdravý nosič (až do 30 %). Zdravé prenášanie týchto patogénov vytvára hrozbu rozvoja ochorenia so zníženou imunitou a počas tehotenstva prenosom infekcie na plod.
V posledných rokoch výrazne narastá podiel ureaplazmových a mykoplazmových infekcií na vzniku zápalových ochorení urogenitálnych orgánov, čo vedie okrem iného k sekundárnej ženskej a mužskej neplodnosti.
Infekcie mykoplazmami/ureaplazmami majú vysokú schopnosť stať sa chronickými a vyvinúť sa do perzistentnej (latentnej) formy. So znížením imunity sa môže aktivovať pretrvávajúca infekcia a zdravý nosič môže prejsť do manifestnej formy, čo spôsobuje rôzne choroby reprodukčnej sféry, vnútromaternicové poškodenie plodu, chronické zápalové procesy a autoimunitné patologické stavy.
Je možné vyvinúť „vzostupnú“ ureaplazmózu, ktorej najťažšou formou je Reiterova choroba s poškodením kĺbov.
Trvalé formy Mykoplazmové infekcie sa ťažko diagnostikujú a liečia. V týchto prípadoch sú klinické prejavy ochorenia rozmazané alebo úplne chýbajú a výsledky laboratórnych testov môžu byť rozporuplné.
Dlhý asymptomatický priebeh a rôzne nešpecifické klinické prejavy komplikujú symptomatickú diagnostiku infekcií spôsobených mykoplazmami / ureaplazmami a zvyšujú dôležitosť identifikácie patogénov pomocou laboratórnej diagnostiky.
Laboratórna diagnostika infekcií spôsobených mykoplazmami / ureaplazmami je založený na použití dvoch metód - PCR a kultivácie s izoláciou kultúr patogénov a stanovením ich citlivosti na antibiotiká. Po prijatí pozitívny výsledok v teste PCR urogenitálny stear-scraping, je potrebné predložiť podobnú vzorku biomateriálu pre kultivácia (so stanovením citlivosti na antibiotiká). Vzhľadom na to, že mykoplazmy/ureaplazmy, ktoré sú rezistentné na antibiotiká, sú extrémne časté, pre účinnú liečbu je potrebné zvoliť liek, na ktorý sú mykoplazmy/ureaplazmy pacienta citlivé.
Ak pri pozitívnom výsledku PCR nie je možné izolovať kultúry mykoplazmy / ureaplazmy (t. j. negatívny výsledok kultivácie), potom to s vysokou pravdepodobnosťou znamená prítomnosť pretrvávajúca infekcia , pri ktorej patogény strácajú schopnosť rásť na živných médiách ( nekultivované formy). Tento výsledok je veľmi dôležitý pre výber taktiky liečby, pretože spravidla počas pretrvávania mykoplazmy / ureaplazmy neprístupné antibiotikám.
Počet perzistujúcich mykoplaziem v urogenitálnom trakte je malý a mení sa v závislosti od stavu imunitného systému, fyziologického cyklu a iných faktorov v čase odberu biomateriálu. Preto vzorka na výskum PCR nie vždy obsahuje zistiteľné množstvo mykoplazmy / ureaplazmy (viac ako 104 buniek / ml). Výsledkom je, že vo vzorkách odobratých pacientovi s odstupom niekoľkých dní (bez liečby) môžu byť tieto patogény detegované (pozitívny výsledok) alebo nie (negatívny výsledok).
GONORRHEA
Kvapavka je bakteriálne infekčné pohlavné ochorenie. Je charakterizovaný zápalom slizníc urogenitálnych orgánov u dospelých a poškodením očnej spojovky u novorodencov (blennorrhea).
Pôvodcom kvapavky sú gonokoky ( Neisseria gonorrhoeae ).
Hlavná cesta infekcie je sexuálna, možný je aj prenos z matky na plod a veľmi zriedkavo prostredníctvom domácich prostriedkov, prostredníctvom osobných hygienických potrieb.
Kvapavka je jednou z najčastejších pohlavne prenosných chorôb. Vstupnou bránou infekcie je bunkový epitel (močová trubica, krčka maternice, spojovky a konečník). V tele sa gonokoky šíria cez sliznice, krv a lymfatické cesty.
Keď sa gonokoky dostanú do tela, nie vždy spôsobujú ochorenie, pre vznik infekcie má veľký význam virulencia patogénov (kmene gonokokov sa líšia stupňom virulencie), ich koncentrácia a stav imunitného systému človeka.
Klinické prejavy kvapavky sa medzi mužmi a ženami značne líšia. U žien sa ochorenie často vyskytuje s miernymi príznakmi alebo asymptomatické, čo z nich robí nosiče infekcie a zohráva veľkú epidemickú úlohu. U mužov sa ochorenie prejavuje aktívne, výtokom hnisu z močovej trubice, sprevádzaným bolesťou pri močení (kvapavka uretritída).
Inkubačná doba kvapavky u žien je 2-3 týždne, u mužov - 5-7 dní. Možný je akútny, subakútny a chronický priebeh ochorenia (s periodickými exacerbáciami pod vplyvom sexuálneho vzrušenia, alkoholu, pikantného jedla a u žien aj ochladzovania organizmu počas menštruácie). Neliečená kvapavka má zvyčajne zdĺhavý priebeh a stáva sa chronickou, postupne sa šíri do susedných orgánov (u mužov - prostata, semenné vačky a nadsemenníky, u žien - vajcovody a vaječníky). Najčastejšími komplikáciami vzostupnej formy kvapavky u žien sú endometritída, salpingitída a ooforitída a u mužov prostatitída. Chronická kvapavka u mužov aj žien môže viesť k sekundárnej neplodnosti a vyžaduje si dlhodobú liečbu.

Okrem chorôb urogenitálnych orgánov sú to kvapavkové zápaly slizníc očí (blennorrhea), úst, konečníka a kolenných (menej často iných) kĺbov.
Prenesená choroba nezanecháva imunitu, ktorá chráni pred opätovnou infekciou.
Včasná diagnóza uľahčí vyliečenie kvapavky.
Laboratórna diagnostika
Tradičnými metódami laboratórnej diagnostiky kvapavky sú mikroskopické vyšetrenie a kultivácia s gonokokovou kultúrou. Vzhľadom na subjektívne hodnotenie výsledkov má mikroskopická metóda nízku špecificitu a poskytuje falošne pozitívne aj falošne negatívne výsledky. Kultivačná izolácia gonokokov často poskytuje falošne negatívne výsledky v dôsledku straty životaschopnosti gonokokov počas transportu biomateriálu, ako aj v dôsledku zvyšujúceho sa počtu nekultivovateľných L-foriem.
Optimálnou modernou metódou laboratórnej diagnostiky kvapavky je PCR vyšetrenie biomateriálu (výtery z urogenitálneho výteru, výtery, z hltana, zo spojovky oka, kĺbová tekutina).
TRICHOMONIÁZA
Trichomoniáza (trichomoniáza) je spôsobená prvokmi Trichomonas vaginalis
. Toto ochorenie je charakterizované komplexným poškodením genitourinárneho systému.
Choroba sa prenáša sexuálne, ako aj z matky na plod. Zriedkavo je možný kontakt a prenos v domácnosti - cez uteráky, špongie. Trichomonas môžu zostať životaschopné v nezriedených sekrétoch, v rôznych soľných roztokoch vo vonkajšom prostredí, chránené pred vysychaním a UV žiarením, na vlhkej bielizni, špongiách, v moči aj niekoľko hodín, ale neznášajú dobre hypotonické roztoky, sušenie a teploty nad 45 ° C ich okamžite zabije.
Inkubačná doba sa zvyčajne pohybuje od 4 do 28 dní u približne 50 % infikovaných jedincov, ale môže trvať len 1 až 3 dni.
Je možný asymptomatický nosič a klinicky výrazný priebeh ochorenia. Nosiči T. vaginalis predstavujú veľké epidemiologické nebezpečenstvo. Ochorenie je všadeprítomné a vyskytuje sa rovnako často u mužov a žien. Výsledkom prepravy s dobrou imunitou môže byť samoliečenie. Prechod z nosičstva na manifestnú (aktívne sa prejavujúcu) formu ochorenia môže nastať v dôsledku rozvoja iných infekčných ochorení, hypotermie, únavy, zmien hormonálneho stavu, stresu a iných faktorov vedúcich k zníženiu lokálnej aj celkovej imunity.
Klinické prejavy trichomoniázy u žien sú akútna alebo subakútna vulvovaginitída, možná kolpitída, endometritída atď. Ochorenie je intermitentné. Symptómy - svrbenie, pálenie, dysurické poruchy, bolesť pri pohlavnom styku, v 75% prípadov - serózno-hnisavý výtok, zvyčajne spenený - počas menštruácie a tehotenstva vymiznú. V chronickom priebehu ochorenia prevládajú mierne symptómy.
Medzi klinické prejavy u mužov patrí poškodenie močovej trubice a prostaty, niekedy epididymitída. Symptómy sú zvyčajne vymazané, čo je spojené s pravidelným odstraňovaním významnej časti trichomonas počas močenia. Chronická infekcia v 100% prípadov vedie k rozvoju prostatitídy.
Závažnými komplikáciami trichomoniázy sú primárna a sekundárna neplodnosť, nevyvíjajúce sa tehotenstvo a spontánne potraty.
Trichomoniáza sa môže vyskytnúť ako monoinfekcia, ale častejšie ako zmiešaná alebo kombinovaná infekcia.
Prenesená choroba nezanecháva imunitu, ktorá chráni pred opätovnou infekciou.
Pre laboratórna diagnostika používajú sa metódy: PCR vyšetrenie urogenitálneho náteru, moču, spermy - na identifikáciu Trichomonas; Sérová ELISA - na detekciu protilátok (IgG) proti Trichomonas, ako aj mikroskopia v nátere a kultivácia s izoláciou kultúry Trichomonas. Často za prítomnosti charakteristických klinických prejavov postačuje výsledok štúdie PCR na to, aby lekár stanovil diagnózu.
TOXOPLAZMÓZA
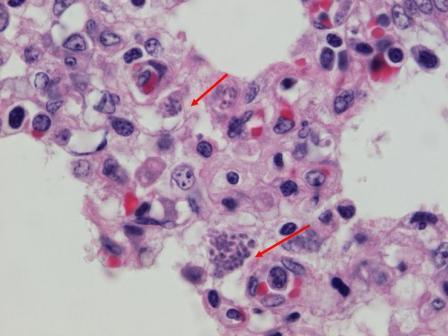
Pôvodcom toxoplazmózy je Toxoplasma gondii - najjednoduchší z triedy Sporozoea.
Zdrojom patogénu sú mačkovité šelmy, ako aj všetci medzihostitelia – iné cicavce, vtáky. Mechanizmus prenosu patogénu je fekálno-orálny, cestami prenosu sú potraviny (pri konzumácii polosurových mäsových výrobkov, častejšie však s neumytou zeleninou), voda, domácnosť. Je možná kontaktná infekcia mikrotraumou vonkajšej kože, ako aj sexuálny prenos.
Najnebezpečnejší je vertikálny mechanizmus prenosu - cez placentu z matky na plod pri primárnej infekcii tehotných žien v skoré termíny tehotenstvo (v 40% prípadov).
Toxoplazma rýchlo odumiera pri zahriatí na 55 °C (5-10 minút) v dôsledku vystavenia 50 % alkoholu. V určitej forme je toxoplazma vo vonkajšom prostredí celkom stabilná - až 6-8 mesiacov v detských pieskoviskách a pôde.
Toxoplazmóza je rozšírená. Prirodzená vnímavosť ľudí je nízka, infekcia je spôsobená najmä asymptomatickým prenášaním. Ľudia s chronickou a akútnou formou ochorejú častejšie. rôzne druhy imunodeficiencie. Inkubačná doba je 5-23 dní.
Miera infekcie populácie (počet nosičov) v rozdielne krajiny až 68 %.
Vrodená toxoplazmóza vzniká následkom infekcie plodu cez placentu pri primárnej infekcii tehotnej ženy: plod buď odumrie, alebo sa narodí dieťa s príznakmi akútnej vrodenej toxoplazmózy - intoxikácia, horúčka, žltačka, poškodenie pečene, sleziny , lymfatické uzliny a centrálny nervový systém.
Získaná toxoplazmóza sa často vyskytuje v skrytej (latentnej) forme - asymptomatické nosičstvo. Na pozadí zníženej imunity sa môže vyvinúť chronická alebo zriedkavejšie akútna forma toxoplazmózy. Chronická forma ochorenia sa vyskytuje s dlhotrvajúcou horúčkou nízkeho stupňa, bolesťami hlavy, zväčšenými lymfatickými uzlinami, pečeňou, slezinou, príznakmi myozitídy a artralgie, častým poškodením kostrového svalstva a myokardu. Chronická forma alebo nosičstvo sa môže stať akútnou v dôsledku stresu, tehotenstva alebo imunodeficiencie. Chronické a akútne formy sa v dôsledku liečby a obnovenia normálnej úrovne imunity môžu stať zdravým nosičom.
Laboratórna diagnostika
Na detekciu toxoplazmy vo vzorkách krvi, mozgovomiechového moku, bodiek lymfatických uzlín, mandlí, zvyškov plodových membrán, bioptických vzoriek postihnutých orgánov, ako aj zoškrabov z krčka maternice. PCR metóda.
Ak chcete určiť nosičstvo alebo štádium toxoplazmózy, študujte protilátky(imunoglobulíny - Ig) v krvnom sére. IgM a IgG s nízkou aviditou sú markery primárnej toxoplazmózy.
U zdravých nosičov a pri chronickej toxoplazmóze IgG sa vždy zistí(vysoká avidita) a IgM sa spravidla nezistí. Zvýšenie IgG o 2-4 krát naznačuje vývoj infekcie. Počas prvých dvoch rokov chronickej toxoplazmózy sa môže zistiť IgM. IgG s nízkou aviditou možno zistiť až 3 mesiace po infekcii.
LISTERIÓZA
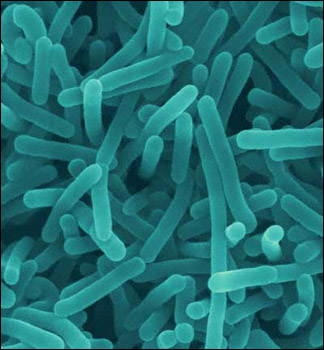
Pôvodcami listeriózy sú baktérie tohto druhu Listeria monocytogenes .
Hlavnou prírodnou nádržou sú hlodavce, vtáky, ako aj väčšina hospodárskych a domácich zvierat. Listéria je pomerne stabilná vo vonkajšom prostredí (v pôde, mäse, mlieku). Cesty infekcie - nutričné (hlavne mliečne výrobky), aerogénne, kontaktné, cez krv. Vstupnými bránami infekcie sú mandle, sliznice očí, dýchacích ciest, ústnej dutiny, čriev, ale aj mikrotraumy koža.
Nebezpečný je najmä prenos Listérie cez placentu z matky na plod, ako aj popôrodná infekcia novorodenca polietavým prachom, kontaktom alebo potravinami.
Najčastejšie je listerióza zaznamenaná u novorodencov, u ľudí s imunodeficienciou a u tých, ktorí trpia alkoholizmom. Choroba má pracovný charakter medzi pracovníkmi v chovoch dobytka a hydiny.
Bola dokázaná možnosť asymptomatického prenášania patogénu. Choroba sa rozvinie iba u 20 % infikovaných jedincov. Inkubačná doba je 2-4 týždne.
Listerióza sa vyznačuje pestrým klinickým obrazom s poškodením retrofaryngeálnych a iných lymfatických uzlín, často so septikémiou a poškodením centrálneho nervového systému.
Podľa charakteru prejavu sa pozorujú tieto formy: anginózno-septická (s mononukleózou), okuloglandulárna, septicko-týfusová, listerióza centrálneho nervového systému, meningitída, listerióza tehotných žien, septická granulomatóza, listerióza močovej trubice.
U tehotných žien listerióza zvyčajne pripomína akútnu respiračnú vírusovú infekciu alebo bolesť hrdla. Nebezpečná je vnútromaternicová infekcia plodu, ktorá vedie k potratom alebo mŕtvemu pôrodu. U plodu sa pozorujú početné abscesy a granulómy. U novorodencov sa infekcia vyskytuje vo forme sepsy a meningitídy s úmrtnosťou až 50 %.
Patogenéza listeriózy nie je úplne objasnená. Patogén sa šíri krvnými a lymfatickými cestami, preniká do rôznych orgánov a tkanív, vr. do mozgových blán centrálneho nervového systému.
Laboratórna diagnostika listerióza sa predtým uskutočňovala pomocou bakteriologických, sérologických a alergologických metód. Teraz sa ukázalo, že optimálne pomocou dvoch metód: detekcia protilátok proti Listérii pomocou ELISA a detekcia DNA Listérie pomocou PCR.
PCR je najcitlivejšia a najšpecifickejšia metóda na detekciu listérie . Vyšetrenie tehotných žien na prenos listérie alebo listeriózy pomocou PCR diagnostiky odporúča Ministerstvo zdravotníctva Ruskej federácie.
Vzorky na testovanie PCR môžu byť v závislosti od klinických prejavov: krv (v septickej forme), likvor, bodka z lymfatickej uzliny, výtery z hrdla, plodová voda, pošvový výtok, stery/odrezky z krčka maternice, krčka maternice, u novorodencov - mekónium, krv, moč.
Povinný je skríning tehotných žien na listeriózu, najmä tie, ktoré majú zaťaženú pôrodnícku anamnézu (stery z urogenitálneho traktu a zoškraby metódou PCR a krv na protilátky proti listérii metódou ELISA).
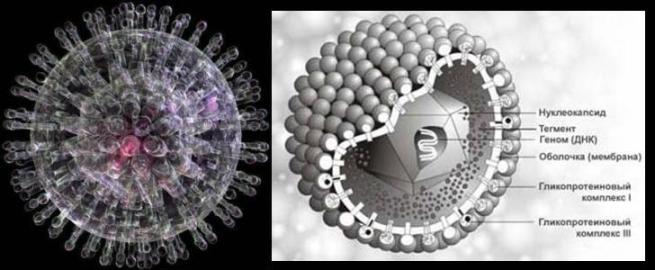
HERPESOVÁ VÍRUSOVÁ INFEKCIA
Najčastejšia infekcia vírusom herpes je spôsobená vírusmi herpes simplex typu 1 a 2 - HSV 1,2 ( herpes test).
Jediným zdrojom HSV 1.2 sú ľudia. HSV 1.2 sa môže prenášať kontaktom a sexuálnym kontaktom, je možná perinatálna a intrauterinná infekcia. Infekcia HSV 1 sa často vyskytuje v nízky vek kontaktom. HSV 2 je extrémne zriedkavo zistený u detí a vyskytuje sa hlavne u ľudí, ktorí začali sexuálnu aktivitu (sexuálny prenos). Po infikovaní sa človek stáva nositeľom herpetických vírusov na celý život.
Na kovových povrchoch (mince, kľučky dverí, vodovodné kohútiky) prežívajú herpes vírusy 2 hodiny, na plastoch a dreve - až 3 hodiny, vo vlhkej lekárskej vate a gáze - kým nevyschnú. izbová teplota(až 6 hodín).
HSV 1,2 spôsobujú podobné lézie, ale ich lokalizácia je spravidla špecifická: HSV1 - oblasť tváre, HSV2 - urogenitálna oblasť.
HSV 1 spôsobuje:
a) primárna herpetická gingivostomatitída, lézie vrstveného epitelu červeného okraja pier, často sprevádzané dysfágiou a horúčkou;
b) recidivujúci herpes - recidívy primárnych lézií, zvyčajne po hypotermii, sú sprevádzané horúčkou a zriedkavo môžu byť generalizované. Nedávno sa HSV 1 zistil aj v urogenitálnom trakte (napríklad u pacientov s nešpecifickou uretritídou).
HSV 2, genitálny herpes, spôsobuje charakteristické lézie pohlavných orgánov (sliznica penisu, vulvy, vagíny, cervikálneho kanála atď.), Často sa opakuje, sú možné atypické prejavy vývoja infekcie. V závažných prípadoch je infekcia sprevádzaná malátnosťou a horúčkou.
HSV 1.2 môže spôsobiť poškodenie očí (konjunktivitída, keratitída) a nervového systému (encefalitída, neuritída atď.), ako aj zápal pľúc, hepatitídu a iné ochorenia.
V imunodeficitnom stave tela, ako aj počas intrauterinnej infekcie je možná generalizácia herpesvírusovej infekcie s ťažkými komplikáciami. Hrozba intrauterinnej infekcie HSV nastáva, keď sa u tehotnej ženy vyvinie primárna akútna infekcia.
Laboratórna diagnostika.
Na diagnostiku herpesvírusových infekcií je potrebné použiť dve laboratórne metódy – priamu detekciu vírusovej DNA metódou PCR a stanovenie protilátok proti vírusom metódou ELISA v krvnom sére.
Počas primárnej akútnej infekcie sa HSV 1,2 nachádza v epitelových bunkách, vo vezikulách alebo trhlinách (s atypickým priebehom), zvyčajne do 7 dní po prvých prejavoch infekcie a počas sekundárnej exacerbácie (relapsu) - do 4 dní. Životnosť vírusov v epitelových bunkách a trvanie recidív závisí od stavu imunitného systému organizmu (so zníženou imunitou až 20 dní). Detekcia HSV 1,2 v zoškraboch z epitelového tkaniva indikuje akútnu fázu ochorenia a jeho absencia znamená buď latentnú fázu ochorenia alebo neprítomnosť vírusov v tele. To sa dá objasniť iba štúdiom protilátok proti vírusom. Počas exacerbácie ochorenia a spravidla u ľudí so zníženou imunitou môže byť HSV 1,2 detekovaný pomocou PCR v krvi.
Pre stanovenie diagnózy má veľký význam anamnéza a výsledky stanovenia protilátok (imunoglobulíny triedy M a G). Neprítomnosť všetkých tried imunoglobulínov znamená neprítomnosť HSV v tele. O primárna akútna infekcia Zisťujú sa IgM, IgG s nízkou aviditou a IgG na skoré proteíny HSV. O relapsov Zisťujú sa IgG až skoré proteíny HSV a IgG (vysoká avidita). IN latentná fáza(počas remisie) sa deteguje iba IgG (vysoká avidita), čo naznačuje, že pacient je nosičom HSV a momentálne nedochádza k exacerbácii.
U tehotných žien je dôležité skontrolovať aviditu IgM, IgG a IgG. Ak je identifikovaný IgG s nízkou aviditou, potom sa primárna infekcia mohla vyskytnúť pred 2 týždňami až 3 mesiacmi. Len ak sa nájde IgG s vysokou aviditou, t.j. Ak sa zistí nosičstvo HSV, potom nie je pravdepodobnosť primárnej infekcie (nebezpečná pre plod) a potom je potrebné monitorovať možné exacerbácie detekciou IgG až skorých proteínov HSV. Ak sa nezistia žiadne imunoglobulíny, potom by ste si mali dávať pozor na primárnu infekciu - pravidelne kontrolujte IgM a IgG s určením avidity (LG s nízkou aviditou sú najšpecifickejšie markery primárnej infekcie).
CYTOMEGALOVÍROVÁ INFEKCIA (CMVI)
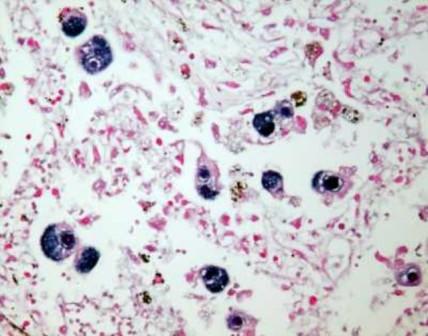
CMV infekcia je rozšírená vírusová infekcia, charakterizované rôznorodými prejavmi od asymptomatických až po ťažké formy s poškodením vnútorných orgánov a centrálneho nervového systému.
Cytomegalovírusy (CMV) patria do skupiny herpetických vírusov.
Rezervoárom a zdrojom nákazy je len človek. Vírus sa nachádza v slinách, mlieku, moči, výkaloch, semennej tekutine a cervikálnych sekrétoch. K prenosu infekcie dochádza krvou, slinami, pohlavným stykom a tiež vertikálne – z matky na plod cez placentu.
U zdravých ľudí s normálnou úrovňou imunity spravidla primárna infekcia vedie k latentnej infekcii (asymptomatické alebo zdravé prenášanie). 60-80% dospelej populácie je nositeľmi CMV. S poklesom imunity je možný vývoj CMV u nosičov a primárna infekcia s vývojom aktívneho, klinicky exprimovaného CMV. Stav imunity sa znižuje: počas tehotenstva, po transfúzii krvi alebo transplantácii orgánov, pri liečbe rakoviny, po dlhodobých a chronických infekciách, pri nedostatku vitamínov atď.
CMV môže infikovať všetky orgány a tkanivá. U jedincov s oslabeným imunitným systémom sa môžu vyvinúť ochorenia ako mononukleóza, chorioretinitída, narušený psychomotorický vývoj u detí, hluchota, zápal sietnice, ale aj intersticiálna pneumónia a diseminovaný CMV. U oslabených jedincov CMV spôsobuje poškodenie gastrointestinálneho traktu. Ukázalo sa, že CMV môže spôsobiť rozvoj množstva malígnych ochorení. CMV podporuje aktiváciu a progresiu infekcie HIV.
Primárna CMV infekcia je pre tehotné ženy veľmi nebezpečná, pretože existuje vysoká pravdepodobnosť infekcie plodu. U novorodencov môže CMV infekcia zahŕňať komplex príznakov: žltačku, ťažké poškodenie kože a vnútorných orgánov – pečene, sleziny, nadobličiek a mozgu.
Laboratórna diagnostika CMV metódou PCR je veľmi účinná pre všetky formy CMV. Ako klinický materiál sa používa krv, moč, cerebrospinálny mok, škrabanie/náter z cervikálneho kanála.
Pri vyšetrovaní tehotných žien je dôležité nielen diagnostikovať CMV infekciu, ale aj rozlišovať primárny infekcia z sekundárne(nie je tak nebezpečné pre plod). Ak to chcete urobiť, musíte použiť kombinácia výskumu PCR a stanovenia špecifických protilátok imunoglobulíny (Ig) testom ELISA.
IgM a IgG s nízkou aviditou sa produkujú, keď primárny CMVI. Najšpecifickejšie markery primárnej infekcie sú IgG s nízkou aviditou, vznikajú len počas primárnej infekcie a možno ich zistiť do 5 mesiacov od okamihu infekcie. Včasné proteíny IgG až CMV sa objavujú počas primárnej infekcie aj počas sekundárnej infekcie a relapsov. Detekcia IgG s vysokou aviditou (v neprítomnosti IgM a IgG na skoré CMV proteíny) indikuje zdravý nosič, latentný stav CMV. Ak je tehotná nositeľka CMV, tak primárna infekcia nehrozí, je však potrebné sledovať aktivitu vírusov pomocou IgG testu na včasné CMV proteíny. Pri absencii protilátok proti CMV hrozí primárna infekcia, ktorá je pre plod nebezpečná, preto je potrebné sledovať možný výskyt IgM a IgG s nízkou aviditou – svedkov primárnej infekcie.
PAPILOMATÓZA
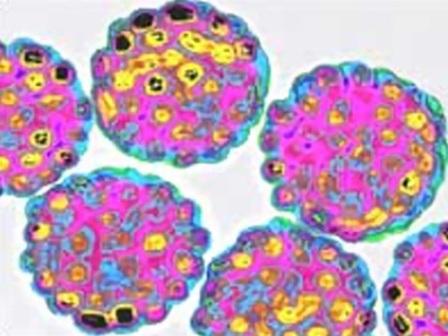
Ľudské papilomavírusy (HPV – ľudský papilomavírus) spôsobujú rôzne typy papilomatóz. Existuje viac ako 100 typov HPV, ktoré sú označené číslami a sú rozdelené do skupín podľa rôzneho stupňa onkogénneho rizika (riziko vzniku malígnych zmien v tkanivách). Rôzne typy HPV sa prednostne vyvíjajú v rôznych epiteliálnych tkanivách.
HPV sa prenáša kožnými mikrotraumami kontaktným a sexuálnym kontaktom, ako aj z matky na plod.
Genitálna infekcia ľudským papilomavírusom je jednou z najčastejších pohlavne prenosných chorôb (20-60% infikovaných jedincov). Toto ochorenie sa najčastejšie zisťuje u mladých žien a je spojené so skorým nástupom sexuálnej aktivity a veľkým počtom sexuálnych partnerov.
Ďalšími epidemiologickými rizikovými faktormi pre rozvoj infekcie ľudským papilomavírusom sú zmeny hormonálneho stavu, imunosupresia (zníženie imunity), prítomnosť iných infekcií (HIV, chlamýdie, bakteriálna vaginóza a iné).
Klinické prejavy papilomatózy závisia od typu vírusu a závažnosti ochranných vlastností tela (stav imunitného systému).
Latentné obdobie infekcie ľudským papilomavírusom od okamihu infekcie až do objavenia sa klinických prejavov môže trvať až 5 rokov.
Papilomavírusy typu 6 a 11 spôsobujú bežné ochorenie s charakteristickým vývojom genitálnych bradavíc. Tento typ papilomatózy je prakticky neonkogénny (nízke riziko vzniku onkogénnej papilomatózy).
Ak sa zistí HPV s vysokým onkogénnym rizikom, odporúča sa: vykonať špeciálnu antivírusovú terapiu, zvýšiť celkovú imunitu tela, obnoviť mikrobiocenózu v pošve (pomáha posilniť lokálnu imunitu) a tiež pravidelne raz za tri mesiace navštevovať gynekológ-onkológ.
Pre laboratórna diagnostika infekcia papilomavírusom pomocou metódy PCR. Biomateriálom na výskum je zoškrabanie z miesta podozrenia na léziu, biopsia. Metóda PCR dokáže odhaliť určité typy HPV. Na tento účel sú vytvorené vhodné testovacie systémy. Kontrola na prítomnosť vysokoonkogénneho rizikového HPV je dôležitá tak pri preventívnych prehliadkach, ako aj pri patologických stavoch krčka maternice.
Štúdie PCR HPV umožňujú odhaliť onkogénne papilomavírusy dlho pred objavením sa onkologických zmien viditeľných pre lekára.
Vakcína GARDASILúčinne chráni proti papilomavírusom typu 16, 18, 6, 11.
KANDIDIAZA

Viac ako 70% mykóz-kandidóz je spôsobených hubou Candida albicans
. Mykózy spôsobujú aj iné huby rodu Candida, ako aj iné rody húb.
Candida albicans – môže byť bežne prítomná v malých množstvách v ústnej dutine, v gastrointestinálnom trakte, vo vagíne (103-105 buniek/ml). Znížená imunita, hypotermia, narušenie normálnej mikrobiocenózy (napríklad v dôsledku užívania antibiotík) môže viesť ku kandidóze.
Urogenitálna kandidóza môže byť endogénneho pôvodu (aktivácia existujúcej Candida albicans alebo recidivujúca kandidóza), prenášaná sexuálne, ako aj kontaktom a kontaktom v domácnosti - prostredníctvom uterákov, špongií a iných predmetov osobnej hygieny v bazénoch. K infekcii detí môže dôjsť aj pri prechode pôrodnými cestami a pri dojčení.
Inkubačná doba urogenitálnej kandidózy je v priemere 10-20 dní.
Urogenitálna kandidóza je častá u ľudí so zníženou imunitou, u žien užívajúcich perorálnu alebo vnútromaternicovú antikoncepciu a tiež v poslednom trimestri tehotenstva.
Kandidóza často sprevádza iné zápalové a/alebo nádorové ochorenia pohlavných orgánov (30 – 65 %). Je to spôsobené znížením úrovne imunity tela počas vývoja mnohých chorôb. Rozvoj kandidózy navyše narúša celistvosť slizníc, čím sa otvára brána ďalším infekciám. Preto sa pri kandidóze často vyskytujú zmiešané infekcie.
Mukokutánna urogenitálna kandidóza sa u žien prejavuje ako vulvovaginitída. Toto je charakterizované: pocitom nepohodlia, svrbením vo vulve a vagíne, syrovou leucorrhoeou, opuchom slizníc, bolesťou pri pohlavnom styku. Chronická forma vulvovaginálnej kandidózy sa spravidla zhoršuje pred menštruáciou (5-7 dní).
Pri liečbe kandidózy je dôležité zvýšiť imunitu tela, ako aj obnoviť normálnu vaginálnu mikrobiocenózu. To zabezpečí odolnosť voči opätovnej infekcii Candida albicans a relapsom (exacerbácie chronického ochorenia).
Muži trpia urogenitálnou kandidózou oveľa menej často ako ženy. Najbežnejšou formou je kandidálna balanopostitída. Klinické prejavy sú svrbenie, pálenie, bolesť v oblasti žaluďa penisu. Koža hlavy a vnútorná vrstva predkožky je opuchnutá, hyperemická, pokrytá sivobielym povlakom a povrchovými eróziami. Kandidová uretritída sa zvyčajne vyskytuje tajne, zriedkavo v akútnej forme. Komplikácie kandidálnej uretritídy môžu zahŕňať prostatitídu, epididymitídu, cystitídu a iné ochorenia urogenitálneho traktu.
Taktika liečby kandidózy závisí od formy ochorenia. Povrchová kandidóza sa lieči vonkajšími liekmi av prípade recidivujúcej urogenitálnej kandidózy alebo šírenia plesňovej infekcie po tele sa používajú kurzy komplexnej terapie antimykotikami s imunokorekciou.
Laboratórna diagnostika
Na identifikáciu Candida albicans a Candida sp. Pri urogenitálnom nátere sa používa metóda PCR. Pri diagnostike mykóz sa používa aj mikrobiologická kultivačná metóda na izoláciu kultúr húb a stanovenie ich citlivosti na antimykotiká.
Herpes je jedným z najbežnejších vírusových ochorení na planéte. Podľa štatistík je najmenej 90% populácie nositeľmi tohto vírusu. Klinické príznaky sa pri rôznych typoch herpesu líšia, ochorenie sa môže prejaviť na koži a slizniciach. Typy 1 a 2 a dekódovanie údajov je spôsob, ako identifikovať patogén, určiť jeho typ a zvoliť vhodný liečebný režim.

Čo je to patogén?
Pôvodcom herpesu je DNA vírus. Najčastejšie postihuje kožu, sliznice, pohlavné orgány a menej často - tkanivá nervového systému a vnútorné orgány.Infekcia sa môže vyskytnúť jedným z nasledujúcich spôsobov:
- kontakt (aj pri používaní bežných domácich potrieb a osobnej hygieny);
- vo vzduchu;
- sexuálne;
- vertikálne (z matky na dieťa počas tehotenstva a počas pôrodu).
Vírus sa po vstupe do tela nemusí dlho klinicky prejavovať. Ľudský imunitný systém udržuje populáciu patogénov pod kontrolou a nie je schopný reprodukovať sa. Prvé príznaky sa vyskytujú pri znížení úrovne imunitnej obrany, vrátane sezónnych imunodeficiencií. Preto herpes často sprevádza iné vírusové a bakteriálne ochorenia, plesňové infekcie.
Pacient nemusí vedieť, že je nosičom vírusu, ale napriek tomu infikuje ostatných.
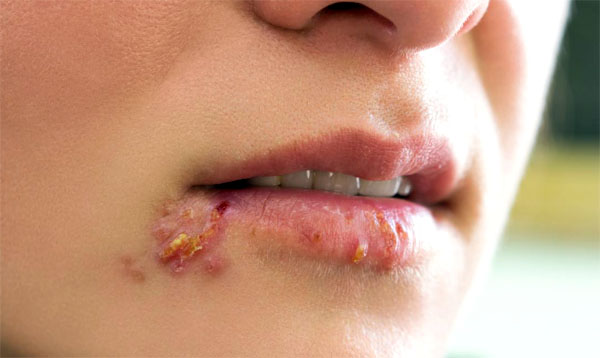
Herpesvírus typu 1
Najčastejšie je ochorenie lokalizované na koži tváre a tela a prejavuje sa nasledujúcimi príznakmi:
- sčervenanie kože v mieste aktivácie vírusu;
- výskyt malej vyrážky (pľuzgiere sa samy otvárajú a na ich mieste sa tvoria vredy);
- svrbenie a opuch.
Ochorenie sa prejavuje lokálne, no niektorí pacienti sa sťažujú aj na horúčku, zimnicu, slabosť a bolesti svalov. Počas obdobia relapsu herpesu je pacient najnebezpečnejší pre ostatných, pretože patogén je v obsahu vezikúl.
Herpesvírus typu 2
Herpes druhého typu je klasifikovaný ako pohlavne prenosná choroba. Okrem toho existujú aj kontaktné, domáce a vertikálne prenosové trasy. Klinicky sa ochorenie prejavuje ako vyrážka na genitáliách a koži stehien. Testy na herpesvírus sú povinné počas tehotenstva. Vírus je nebezpečný pre plod: existuje riziko vzniku patológií, ako aj infekcia dieťaťa počas pôrodu.
V akých prípadoch by ste mali kontaktovať laboratórium?

Pri recidíve ochorenia je možné jednoduchým vyšetrením určiť herpes vírus typu 1 a 2. Charakteristická svrbivá vyrážka, ktorá má špecifickú lokalizáciu, je jediným znakom, ktorý bude základom diagnózy. Okrem toho sa bubliny často objavujú na rovnakom mieste, na tej istej strane.
Krv do laboratória na analýzu potrebujete darovať iba v niekoľkých prípadoch:
- ak sa herpes prejavuje neštandardne, vo vymazanej forme alebo s komplikáciami;
- počas plánovania tehotenstva;
- ak potrebujete zistiť trvanie infekcie (napríklad počas tehotenstva na posúdenie potenciálneho rizika pre plod).
Vyrážka môže byť znakom veľkého počtu ochorení infekčného a neinfekčného pôvodu. Pomocou krvného testu môžete určiť typ vírusu, potvrdiť diagnózu a podľa potreby predpísať liečbu.
Metódy stanovenia herpes vírusu v krvi
Existuje niekoľko techník detekcie. Sú účinné v kontroverzných situáciách, ako aj v prípadoch, keď je choroba asymptomatická. Počas recidívy môžete preskúmať aj obsah pľuzgierov, kožné škrabance či šmuhy zo slizníc. Ošetrujúci lekár určí, aké testy je potrebné vykonať na základe možností laboratória a finančnej situácie pacienta.
Existuje niekoľko štandardných pravidiel, ktoré vám umožnia získať čo najpresnejší výsledok. Testy sa robia na prázdny žalúdok. Najčastejšie sa krv odoberá ráno, od 8. do 10. hodiny. Deň predtým by ste nemali jesť mastné jedlá ani alkohol. Výsledky testov môžu byť ovplyvnené aj stresom alebo iným emocionálnym stresom.
Testovanie herpesu typu 1 a 2 sa najčastejšie vykonáva pomocou dvoch metód - PCR (polymerázová reťazová reakcia) a ELISA (enzyme-linked immunosorbent assay). Môžu sa použiť aj iné metódy v závislosti od vybavenia laboratória a jeho technických možností.
Polymerázová reťazová reakcia (PCR)
PCR je citlivá reakcia, ktorá umožňuje odhaliť DNA vírusových buniek v testovanom materiáli. Podstatou metódy je, že určitý gén sa mnohokrát kopíruje, v dôsledku čoho sa dá identifikovať prítomnosť a typ patogénu. Je dôležité, aby k reakcii nedošlo, ak testovaná DNA nie je v materiáli.
Polymerázová reťazová reakcia umožňuje odhaliť vírus ihneď po infekcii, dlho predtým, ako sa choroba začne klinicky prejavovať. Predpisuje sa aj v prípadoch, keď je potrebné určiť konkrétny typ vírusu, a nielen jeho prítomnosť.
Laboratórium poskytuje formuláre s indikátormi, ktoré sa dajú ľahko dešifrovať sami. výsledok indikuje prítomnosť vírusu v krvi, negatívny výsledok indikuje jeho neprítomnosť. Toto je najspoľahlivejšia a najcitlivejšia analýza, ktorá odhalí aj najmenšiu koncentráciu patogénu. Polymerázová reťazová reakcia poskytuje jeden z najspoľahlivejších výsledkov, preto sa považuje za drahú. Formuláre obsahujú aj informácie o type herpesu.
Enzymovo viazaný imunosorbentový test (ELISA)
ELISA je reakcia, ktorá je založená na izolácii komplexu antigén-protilátka. Herpes vírus typu 1 alebo 2 je pre telo antigén (cudzia látka), v reakcii na ktorú imunitný systém vylučuje špeciálne proteíny - protilátky (imunoglobulíny alebo Ig).
Protilátky sú transportované v krvnom obehu cez telo na miesto ochorenia a tam začnú bojovať s infekciou. Existuje niekoľko hlavných tried imunoglobulínov, ktoré možno zistiť počas testu na herpes:
- IgM sú prvé protilátky, ktoré sa tvoria v tele pacienta. Môžu sa nájsť v krvi pacienta do 2 týždňov od okamihu infekcie. Okrem toho sa tieto proteíny objavujú počas prebúdzania vírusu pri chronickom oparu.
- IgG sú protilátky, na základe ktorých môžeme hovoriť o chronickej infekcii, ktorá je v tele pacienta už dlhší čas. Počet imunoglobulínov tejto triedy sa prudko zvyšuje s ďalším relapsom herpesu.
- IgG k skorým proteínom herpes vírusu sú protilátkové proteíny, ktoré sa objavujú v krvi po IgM a tiež naznačujú prítomnosť ochorenia v akútnej alebo chronickej forme.
- Hodnotia aj taký ukazovateľ ako . Charakterizuje schopnosť tohto imunoglobulínu viazať sa na vírus a vytvárať komplex antigén-protilátka. Na začiatku ochorenia je tento indikátor slabo vyjadrený, ale v aktívna fáza chorôb prudko pribúda.
Výsledky interpretuje lekár. Každé laboratórium má svoje vlastné normálne ukazovatele. Pacient dostane formulár s uvedením jeho hodnôt protilátok, ako aj tých, z ktorých má vychádzať. Ak je množstvo imunoglobulínov pod normou, výsledok je negatívny, ak je vyšší, výsledok je pozitívny.
| IgM | IgG na skoré skoré proteíny | Neskoré IgG | Výsledok |
| - | + | + | Ak pacient predtým nemal herpes, tento výsledok naznačuje primárnu akútnu infekciu. Počas tehotenstva v tomto prípade existuje ohrozenie plodu. Ak je človek nosičom vírusu (ochorenie sa predtým prejavilo klinicky alebo bolo zistené v laboratóriu), hovoríme o relapse herpesu. Počas tehotenstva imunitný systém matky poskytuje ochranu plodu, ale liečba môže byť potrebná. |
| - | - | + | Pacient je nosičom vírusu herpes simplex a jeho telo má vyvinutú imunitu, ktorá neumožňuje, aby sa choroba klinicky prejavila. Tento výsledok sa zistí počas obdobia remisie herpesu. |
| + | + | - | Takéto údaje naznačujú prvú fázu vývoja herpetickej infekcie. Počas tejto fázy dochádza k ohrozeniu života plodu. |
| + | + | + | |
| - | - | - | Osoba nikdy nebola vystavená vírusu herpesu a jeho imunitný systém proti nemu neposkytuje ochranu. Ak sa tento test vykonáva počas tehotenstva, lekári sa obávajú infekcie a rozvoja akútneho herpesu. V tomto prípade bude ohrozený stav plodu. |
Testy na aviditu IgG sa dešifrujú samostatne. Možné výsledky sú uvedené v tabuľke:
| Index avidity, % | Výsledok |
| 50-60% | Tento indikátor je prahovou zónou a nemôže indikovať žiadny výsledok. Štúdie sa musia zopakovať po 14 dňoch. |
| pod 50 % | Výsledok naznačuje prítomnosť imunoglobulínov s nízkou aviditou. Zisťujú sa počas primárnej infekcie. |
| nad 60 % | Boli zistené imunoglobulíny s vysokou aviditou. Tento výsledok sa môže objaviť pri chronickom oparu alebo u nosičov vírusu. |
| Negatívne | Telo pacienta nikdy nebolo v kontakte s vírusom. Počas tehotenstva je potrebné monitorovať ukazovatele, pretože neexistuje žiadna imunitná ochrana matky ani plodu. |
Výsledky testov sa môžu v rôznych laboratóriách líšiť. Závisia od vybavenia a iných faktorov, ale vo všeobecnosti sú spoľahlivé.
Imunofluorescenčná reakcia (RIF)
RIF je ďalší spôsob, ako odhaliť vírus v testovanom materiáli vrátane krvi. Táto reakcia ukazuje najpresnejší výsledok, ak je koncentrácia patogénu vysoká. Podstatou metódy je pridanie špeciálnych farbív s protilátkami do substrátu (krv) a jeho následná mikroskopia. Ak je prítomný vírus, chemicky reaguje s protilátkami a pod mikroskopom žiari.
Dešifrovanie krvného testu na herpes pomocou RIF je výsledkom mikroskopie. Charakteristická žiara naznačuje prítomnosť patogénu. Presnosť údajov bude ovplyvnená nielen množstvom herpes vírusu, ale aj prítomnosťou inej infekcie v krvi. Ak je tam vo vysokej koncentrácii, môžete získať falošne pozitívny výsledok.
Táto metóda pozostáva z izolácie vírusu z testovaného materiálu a infikovania biologických objektov (bunkové kultúry, kuracie embryá) v laboratórnych podmienkach. Metóda je časovo náročná a v bežných situáciách sa nepoužíva. Najčastejšie sa používa na vedecký výskum. Na jeho vykonanie je potrebné špeciálne vybavené virologické laboratórium, ktoré izoluje patogén v miestnosti a zabráni jeho šíreniu.

Záver
Herpes je jednou z najčastejších chorôb na svete. Jeho charakteristickým znakom je, že patogén zostáva v krvi pacienta mnoho rokov a len niekedy spôsobuje klinické prejavy ochorenia. Nepredstavuje nebezpečenstvo pre dospelého, ale môže spôsobiť tehotenské patológie a prenášať sa z matky na dieťa počas pôrodu. Najlepšia cesta herpes prevencia - podpora vlastného imunitného systému, ktorý bude kontrolovať vírusovú populáciu a predchádzať prejavom príznakov ochorenia.Interpretácia krvného testu na herpes typu 1 a 2. Aké testy sa robia?
4 (80 %) 4 hlasyV zásade lekár vypíše odporúčanie na krvný test pre tých, ktorí majú vonkajšie príznaky herpetickej infekcie. To sa robí s cieľom presnejšie stanoviť diagnózu a predpísať najvhodnejšiu liečbu. Ale okrem toho by ženy, ktoré sú už tehotné alebo len plánujú počať dieťa, mali byť testované na herpes.
Tí predstavitelia spravodlivého pohlavia, ktorí nepociťujú žiadne príznaky a plánujú otehotnieť alebo už nosia dieťa, sú povinní podstúpiť laboratórny krvný test na zistenie prítomnosti protilátok proti infekcii. Prítomnosť herpesu v tele predstavuje veľké nebezpečenstvo pre plod a tento vírus je zaradený do skupiny infekcií TORCH, ktoré sú škodlivé pre nenarodené dieťa.
Ako sa choroba určuje?
Proces diagnostiky herpesu môže byť vizuálny a laboratórny. V podstate každý lekár môže určiť prítomnosť tohto vírusu počiatočným vizuálnym vyšetrením pacienta. Vonkajšie príznaky herpesu boli zoskupené pľuzgierovité vyrážky na tele, vredy, erózie a rany.
Laboratórna diagnostika pozostáva z niekoľkých postupov, ktoré zahŕňajú nasledujúce testy na herpes:
- imunofluorescenčná reakcia (RIF);
- virologická štúdia;
- polymerázová reťazová reakcia (PCR).
Všetky uvedené laboratórne metódy na diagnostiku herpesu sú považované za najpresnejšie a najšpecifickejšie, ale vysoké náklady na ich implementáciu ich automaticky zaraďujú do zoznamu zriedka používaných.

Okrem uvedených laboratórnych metód na diagnostikovanie herpesu existujú aj:
- sérologická metóda (táto možnosť neumožňuje samostatne určiť herpes vírusy typu 1 a 2);
- G-špecifický imunodotový glykoproteínový test HSV (určuje prítomnosť herpes vírusu a jeho typ s presnosťou 98%).
Objednanie laboratórneho krvného testu na diagnostiku herpes vírusu je zriedkavé. Jeho nevyhnutnosť existuje len vtedy, keď je možnosť vizuálnej diagnostiky komplikovaná niektorými faktormi.
Testy na prítomnosť vírusov typu 1 a 2
Testovanie na prítomnosť herpesu sa stáva veľmi dôležitým, aj keď každý vie, že toto ochorenie je jedným z najbežnejších ochorení na planéte. Nosičmi herpesu typu 1 a 2 je 70-90% svetovej populácie, no našťastie polovica z nich nepociťuje žiadne príznaky jeho prítomnosti. Herpes vírus sa prenáša niekoľkými spôsobmi, a to:
- pri kontakte s dopravcom;
- sexuálne;
- vo vzduchu;
- vnútromaternicové (keď jeden z rodičov je nosičom infekcie).
Najzávažnejšie následky má plod v maternici. Vírus je lokalizovaný v nervových gangliách dospelého jedinca a neničí bunky a nervový systém plodu je úplne bezbranný voči napadnutiu vírusom. V dôsledku toho u nenarodeného dieťaťa dochádza k nezvratným zmenám v mozgových bunkách a iných orgánoch, ktoré nepriaznivo ovplyvňujú fungovanie celého tela. Za hlavné klinické prejavy takejto infekcie možno považovať zníženie intelektuálnych schopností (Downov syndróm) a narušenie duševnej a fyzickej aktivity (detská mozgová obrna).
Preto každá tehotná žena potrebuje urobiť krvné testy na herpes a s istotou zistiť, či je nosičom vírusu alebo nie. Keď sa zistí herpes vírus budúca mama podstupuje dlhý priebeh liečby, ktorý pomôže predchádzať následkom ochorenia. Lekári však odporúčajú navštíviť lekára a nechať sa otestovať ešte pred počatím, pretože to umožní ochorenie vopred identifikovať a odstrániť bez poškodenia dieťaťa.
V zásade sa na diagnostiku herpesu typu 1 a 2 používa ELISA (enzyme-linked immunosorbent assay) a PCR (reťazová reakcia).
Prepojený imunosorbentový test
Tento typ diagnózy, ktorý určuje vírus ochorenia, je krvný test v laboratóriu. Pomocou špeciálnych biologických reakcií je možné zistiť prítomnosť a množstvo protilátok, ktoré sa inak nazývajú imunoglobulíny.
Protilátky sú proteíny, ktoré vznikajú z krvných buniek. V momente, keď sa vírus dostane do ľudského tela, protilátky s ním začnú interagovať a vytvoria komplex, následne neutralizujú infekciu. Imunoglobulíny sú rôzne a každý vírus produkuje svoje vlastné protilátky. Imunoglobulíny sa vďaka svojmu pohybu s prietokmi krvi dostanú do ktoréhokoľvek kúta tela a tam zasiahnu svojho agresora.
- Prvé protilátky, ktoré sa v organizme vytvoria v momente, keď sa vírus dostane do človeka, sa nazývajú imunoglobulíny M (Ig M). Ich výskyt v krvi je zaznamenaný do 2 týždňov od okamihu infekcie. Tieto protilátky sú primárnymi indikátormi, avšak u takmer 30% ľudí výskyt imunoglobulínov M naznačuje prebudenie vírusu, ktorý je v tele už dlho.
- V momente, keď ochorenie prešlo do chronickej formy, sú v krvi pacienta zistené imunoglobulíny Ig G. Pri reaktivácii herpetickej infekcie v čase oslabenia imunitného systému alebo pod vplyvom iných faktorov sa počet G protilátok prudko zvyšuje. .
- Okrem vyššie uvedeného existuje Ig G k skorým proteínom herpesu typu 1 a 2. Tento typ imunoglobulínu sa objavuje v krvi neskôr ako Ig M a tiež indikuje aktiváciu alebo prítomnosť akútnej formy chronického herpesu.
Posledným typom protilátok proti herpes vírusu je avidita Ig G voči HSV (). Avidita je hodnotenie schopnosti Ig G imunoglobulínov interagovať s infekciou a následnou deaktiváciou vírusu. Zapnuté počiatočná fáza Ochorenia Ig G interagujú veľmi pomaly a slabo s patogénom herpesu a majú nízku úroveň avidity. Následne, keď príde signál z imunitného systému, avidita Ig G imunoglobulínov sa zvyšuje.
Normálne hodnoty pre protilátky G a Ig M
Každé laboratórium, ktoré vykonáva krvné testy, stanovuje svoje vlastné štandardné ukazovatele, ktoré sú uvedené vo formulári. Interpretácia tohto alebo toho výsledku nie je vždy jasná pre bežného pacienta. Ak je hladina protilátok nízka, uvedené hodnoty indikujú negatívny výsledok testu a ak hodnoty prekročia štandardný prah, potom údaje indikujú pozitívny test.
Vysvetlenie výsledku analýzy:
- Anti – HSV Ig G. Interpretácia tohto výsledku naznačuje, že analýza odhalila prítomnosť protilátok proti vírusu a že ochorenie už prebehlo. Prítomnosť týchto protilátok sa dá určiť počas života človeka.
- Anti – HSV Ig M. V krvi boli nájdené protilátky proti herpes vírusu, ktoré poukazujú na akútny chorobný proces. Po kompletnej liečbe zostanú tieto výsledky analýzy ešte 2-3 mesiace.
- Anti – HSV Ig M-/Anti – HSV Ig G-. Dekódovanie výsledku naznačuje úplnú absenciu infekcie. Tehotné ženy sa vyšetrujú každý trimester.
- Anti – HSV Ig M+/Anti – HSV Ig G+. Infekcia vírusom v počiatočnom štádiu. V tomto prípade existuje riziko infekcie dieťaťa v maternici.
- Anti – HSV Ig M+/Anti – HSV Ig G+. Dekódovanie výsledku znamená exacerbáciu alebo prítomnosť pomalej formy.
- Anti – HSV Ig M-/Anti – HSV Ig G+. Vírusová infekcia je v remisii. Ak sa interpretácia tejto analýzy vzťahuje na tehotnú ženu, potom zistená infekcia nepoškodí nenarodené dieťa, ale v každom prípade bude predpísaná liečba choroby.
Príprava na nadchádzajúci test na herpes
Testovanie na prítomnosť protilátok proti vírusu sa vykonáva na prázdny žalúdok. To znamená, že pred vykonaním testu by pacient nemal konzumovať jedlo ani tekutiny počas 8 hodín. Deň pred darovaním krvi sa musíte zdržať vyprážaných a tučné jedlá. Test na herpes vírus by sa mal vykonať v určitom čase dňa, ktorý určí ošetrujúci lekár. Väčšinou je tento čas pred 10:00.
Pred darovaním krvi je potrebné vylúčiť emocionálne vzrušenie a fyzickú aktivitu. To všetko do určitej miery ovplyvňuje konečný výsledok štúdie. Pred vstupom do testovacej miestnosti si musíte v čakárni oddýchnuť aspoň 15 minút. Pred testom na herpes je zakázané používať akékoľvek lieky. Ak to nie je možné, mali by ste o tom informovať svojho lekára.
Vzhľadom na to, že rôzne laboratóriá používajú na diagnostiku svoje vlastné jednotky merania, testy a reagencie, interpretácia výsledkov analýzy vírusu infekcie sa môže navzájom líšiť. V tomto prípade je vhodné zopakovať krvný test na herpes v rovnakom laboratóriu. Na základe dvoch výsledkov bude lekár schopný stanoviť presnejšiu diagnózu.
Prečo je potrebná diagnostika?
Herpes je jednou z najnepríjemnejších chorôb. Toto ochorenie pozostáva z početných skupinových vyrážok, ktoré sú lokalizované v určitých oblastiach tela v závislosti od typu herpesu. Výskyt týchto znakov naznačuje, že imunita osoby je oslabená. Ohniská takýchto „prechladnutí“ sa väčšinou vyskytujú v období jeseň-zima.
Ako vedci zistili, herpes vírus sa nachádza v ľudskom tele počas celého jeho života. Príčiny infekcie sú:
- slabý imunitný systém,
- chronické choroby,
- fajčenie,
- Zneužívanie alkoholu,
- tehotenstvo a pod.
Herpes vírus sa šíri kontaktom s biologickými tekutinami a vzdušnými kvapôčkami z nosiča na zdravý človek. V súčasnosti štatistiky tvrdia, že takmer 90% svetovej populácie je infikovaných herpesom.
Úplne vyliečiť herpes je nemožné, ale existuje veľa prostriedkov, ktoré dokážu potlačiť vonkajšie a vnútorné príznaky prítomnosti vírusu v tele. Moderná medicína číta veľké množstvo liekov, ktoré pomôžu vyliečiť všetky príznaky ochorenia. Aby bola liečba rýchla a úspešná, budete musieť diagnostikovať prítomnosť herpesu vopred a začať sa čo najskôr zbaviť tejto choroby. Preto je potrebné poznať existujúce testy na herpes v medicíne a čo znamenajú.
Vírus herpes simplex je extrémne bežný na celom svete a každý rok zaznamenávame jeho nárast. Dôvodom je, že väčšina infekcií prebieha bez príznakov. K prenosu najčastejšie dochádza v obdobiach asymptomatickej vírusovej záťaže. Symptomaticky sa herpes môže prejaviť v atypických vyrážkach, preto okrem vyšetrenia dermatológom musíte byť testovaný na herpes:
- detekcia vírusu v oblasti genitálií alebo v exsudáte vyrážky;
- stanovenie antigénov v krvi.
Niektoré laboratóriá používajú molekulárne sérologické metódy, ktoré testujú krv na manifestný herpes, ak iné testy ukazujú negatívne výsledky. Sú tiež schopní určiť, ako dlho je infekcia v tele.
Vzorky z pľuzgierových lézií sa majú odobrať počas prvých troch dní od objavenia sa. Keď sa objavia kôry, koncentrácia vírusu klesne. Pitie alkoholu môže inaktivovať vírus a urobiť test falošným. Tampóny s alginátom vápenatým tiež ničia herpes.
Testy na herpes sa vykonávajú dvoma spôsobmi:
- na priamu diagnostiku sa vezikula prepichne sterilnou ihlou, po ktorej sa vírusové častice zo zdroja infekcie odoberú tampónom Mylar;
- pri nepriamych sa odoberie 8-10 ml krvi do skúmavky.
Výskum vírusových častíc
Priame testy potvrdzujú prítomnosť vírusu v oblastiach vyrážky alebo v genitálnych sekrétoch. Ideálna vzorka je odobratá z bubliny, ktorá sa objavila najneskôr pred 24 hodinami. V prípade viacerých vyrážok sa robia ploty na viacerých miestach.
Virologická metóda sa považuje za zlatý štandard diagnostiky, jej citlivosť však závisí od štádia lézie v čase odberu vzorky.
Citlivosť je tiež 75% počas prvej epizódy vyrážky a 50% počas recidívy. Darovaný materiál sa naočkuje do živnej pôdy, ktorú tvoria fibroblasty predkožky, kuracie embryá alebo obličky králika. Kultúra sa skúma po 7-10 dňoch.
Pomocou centrifúgy sa doba zrenia vírusových kultúr skráti na 16-48 hodín, ale zníži sa aj citlivosť metódy.
Spôsob farbenia špecifických protilátok zahŕňa stimuláciu syntézy galaktozidázy, ktorá spôsobuje, že infikované bunky žiaria modro. Po aplikácii imunofluorescencie sa bunky skúmajú pod mikroskopom. Rozsah tejto metódy je široký:
- výber antivírusového lieku;
- hodnotenie účinnosti terapie.
Výsledky sa dostanú k lekárovi do dvoch dní.
Analýza na atypický herpes alebo v kontroverzných prípadoch je doplnená biologickou vzorkou: biele laboratórne myši sú infikované infikovaným materiálom na posúdenie aktivity vírusu.

Vyšetrenie pod mikroskopom
Na zber a štúdium materiálu sa z infikovanej kože alebo slizníc urobí škrabanie.
Cytológia zahŕňa posúdenie bunkovej morfológie a štádia infekcie. Typ bunkového poškodenia je určený tvarom a počtom jadier v bunkách. Herpes simplex je charakterizovaný obrovskými viacjadrovými bunkami Tzanck. Takto môžete rozlíšiť chronickú recidivujúcu infekciu. Opakované lézie sa posudzujú podľa prítomnosti intranukleárnych inklúzií.
Táto metóda je rýchla a cenovo dostupná, pretože výsledky možno získať po troch hodinách.
Prečítajte si tiež:
Diagnostiku urýchľuje aj elektrónový mikroskop, ale presnosť závisí od množstva vírusu vo vzorke. Ak je koncentrácia nižšia ako 1:10 až 6. mocnina častíc na 1 ml, potom je potrebná centrifugácia. Pod elektrónovým mikroskopom nie je možné rozlíšiť herpes simplex od ovčích kiahní. Výsledok je možné získať za tri hodiny, ale metóda sa považuje za náročnú a drahú.
DNA diagnostika vírusov
Nové metódy na určenie infekcie vírusom herpes zahŕňajú hybridizáciu a polymerázovú reťazovú reakciu.
Pri hybridizácii DNA sa vírusový genóm určuje potom, čo sa naviaže na značenú molekulu. Metóda sa však zriedka používa kvôli dlhému čakaniu na výsledky - od piatich do siedmich dní. Ak je vírusová záťaž vo vzorke nízka, výsledky sú falošne negatívne.
Polymerázová reťazová reakcia zahŕňa vytvorenie viacerých kópií kúska DNA pomocou enzýmu DNA polymerázy.
Na diagnostiku sa vyberie gén, ktorý odlišuje herpes vírus od ostatných.
Metóda dokáže zistiť prítomnosť vírusu, poskytnúť informácie o počte vírusových kópií alebo kvantifikovať vírusovú záťaž. Ak chcete sledovať dynamiku jedného výsledku analýzy, musíte odoslať materiál na diagnostiku PCR v jednom laboratóriu.
![]()
Existuje možnosť skreslenia výsledku:
- falošne negatívne výsledky sa získajú pri porušení technológie alebo pri použití činidiel nízkej kvality;
- falošne pozitívne – pri počítaní kópií DNA pomocou otvorených metód.
Existuje presnejšia technika PCR, pri ktorej sa kópie DNA počítajú v priebehu cyklov, a nie na konci procesu.
Metóda reverznej transkripcie na počítanie vírusovej mRNA, indikátora, ktorý hodnotí aktivitu expresie vírusového génu, pomáha rozlíšiť latentnú infekciu od reaktivovanej.
Na vysoko presnú diagnostiku PCR stačí jedna molekula DNA a výsledky budú hotové do šiestich hodín. Je to PCR, ktorá stanovuje spojenie medzi úrovňou aktivity vírusu a závažnosťou prejavov infekčného procesu.
Stanovenie antigénov
Na stanovenie vírusových antigénov je potrebná imunofluorescencia. Na vykonanie analýzy sú imunoglobulíny označené farbivami, ktoré poskytujú zelenú alebo karmínovú žiaru. Metóda eliminuje falošne pozitívne a falošne negatívne výsledky PCR.
Sérologické metódy
Na detekciu IgM a IgG imunoglobulínov vírusu musíte darovať krv na herpes:
- Keď sa zistí IgM, hovoria o akútnom procese, hoci špecifické imunoglobulíny sa objavia 7-14 dní po infekcii a zostávajú v krvi až 1-3 mesiace. Niekedy bunky pretrvávajú dlhšie, čo skresľuje obraz o priebehu infekcie.
- Protilátky sekundárnej imunitnej odpovede IgG sa zisťujú v krvi s ďalším vývojom infekcie, čo naznačuje latentnú a chronickú infekciu, ako aj reaktiváciu herpesu.
Kombináciou PCR a sérologickej diagnostiky sa hodnotí fungovanie imunitného systému.
Vysoké počty PCR so slabou expresiou protilátok znamenajú nízku humorálnu imunitu, na základe ktorej sa predpisujú imunoglobulínové prípravky alebo stimulácia tvorby protilátok.
Posúdenie imunity je potrebné pri recidíve vírusu, pretože potláča imunitu infikovaného organizmu. Sérologická metóda odhaľuje nedostatok imunitnej odpovede a ukazuje účinnosť liekovej terapie herpesu.

Informácie pre ženy
Ženy pri plánovaní tehotenstva potrebujú vedieť, kde a ako sa nechať testovať na herpes. Dermatológ by mal dešifrovať laboratórne testy. Vo výsledkoch je oproti typu špecifických imunoglobulínov „plus“, čo znamená pozitívny výsledok alebo detekcia, ako aj „mínus“ - neboli zistené žiadne častice, čo je dôležité pre identifikáciu štádia infekcie:
- v neprítomnosti IgM a prítomnosti IgG na skoré proteíny a neskoré proteíny hovoria o akútnom štádiu infekcie alebo relapsu;
- v neprítomnosti IgM a IgG na skoré proteíny, ale prítomnosť IgG na neskoré proteíny, hovoria o prenášaní vírusu;
- prítomnosť IgM a IgG na skoré proteíny bez detekcie protilátok proti neskorým proteínom indikuje primárnu akútnu infekciu;
- prítomnosť IgM, IgG na skoré a neskoré proteíny indikuje primárnu infekciu;
- absencia všetkých typov protilátok znamená, že neexistuje žiadna infekcia.
Krvné testy na herpes simplex sa môžu podávať tehotným ženám na zistenie protilátok IgG, ktoré naznačujú, že plod je chránený.
Aby ste herpes rýchlo a správne vyliečili, musíte včas vykonať štúdiu herpesu. Vírusový test možno vykonať kedykoľvek, aby sme sa uistili, či je vírus prítomný a aký typ vírusu sa v tele usadil. Existuje niekoľko typov herpesu. Za najbežnejšie sa považujú tri typy: herpes na perách a iných častiach tváre, genitálny herpes, ovčie kiahne alebo pásový opar. Krvný test na herpes pomôže otestovať prítomnosť vírusu. Osoba nemusí mať žiadne vonkajšie prejavy, ale je nositeľom infekcie. Diagnostika herpesu je dôležitá pri plánovaní tehotenstva. Keďže prenos vírusu zo ženy na nenarodený plod môže spôsobiť vážne komplikácie.
Herpesvírusová infekcia sa ťažko zamieňa s inými vírusovými ochoreniami. Charakteristickým znakom akéhokoľvek typu sú: tvorba bublín s kvapalinou, ktoré prasknú a tvoria sa rany, potom sa pokryjú kôrkou. Po určitom čase zmiznú a pokožka sa uzdraví.
Vírusom 1. typu sa môžu nakaziť všetci ľudia, dokonca aj novorodenci. Genitálny herpes počas sexuálnej aktivity. Orálnym kontaktom sa vírusy typu 1 a 2 môžu preniesť na pery a intímne orgány.
Krvný test na herpetickú infekciu sa často ponúka tehotným ženám a tým, ktorí plánujú dieťa. Štúdia určuje prítomnosť protilátok proti herpesvírusovej infekcii.
Krv sa daruje na herpes pomocou laboratórnej metódy, ktorá pozostáva z niekoľkých fáz:
- Imunofluorescenčná reakcia (RIF).
- Virologické vyšetrenie.
Tieto metódy určujú presný výsledok, ale kvôli vysokým nákladom sa testovanie na herpes robí len zriedka.
Krv je možné darovať aj inými spôsobmi, ktoré sú dostupnejšie a rozšírenejšie:
- sérologické vyšetrenie (pomáha len odhaliť vírus, ale neurčuje aký typ, najmä 1. a 2. typ);
- špecifický imunodotový glykoproteín (štúdia stanovuje herpes a jeho typ).
Diagnostické metódy
Diagnóza vírusov typu 1 a 2 sa vykonáva pomocou dvoch metód: enzýmovo viazaný imunosorbentový test (ELISA) a PCR (polymerázová reťazová reakcia).
Pomocou ELISA sa zisťuje prítomnosť a počet protilátok, ktoré sa nazývajú imunoglobulíny. Pre každý vírus sú klasifikované rôzne protilátky. Napríklad, keď je vírus prítomný v ľudskom tele, deteguje sa imunoglobulín M (IgM). Môžu byť zistené do 14 dní od infekcie. V niektorých prípadoch prítomnosť IgM naznačuje aktiváciu infekcie, ktorá vstúpila do tela už dávno a bola tam v kľudovom stave.

Pri chronickom ochorení sa v krvnom teste na herpes zisťujú imunoglobulíny IgG. Keď sa vírus stane aktívnym, IgG je zvyčajne zvýšený. Rozlišuje sa aj IgG na skoré skoré proteíny vírusu.
Keď sa človek nakazí herpesvírusovou infekciou, v krvi sa tvoria protilátky. Na ich identifikáciu možno použiť metódu ELISA. Najprv sa objavia protilátky IgM, potom IgG. Ich celkový počet pomáha určiť štádium ochorenia. Interpretácia testov je nasledovná: ak je hladina protilátok nízka, potom je výsledok negatívny. Typicky IgG znamená pozitívny titer. A titre IgM a IgA sú negatívne. Norma titrov ukazuje indikátory IgG (1:4) a IgM (1:5). Keď je prekročená, naznačuje to relaps ochorenia.
Analytické ukazovatele
Metóda ELISA poskytuje 100% výsledok a dokáže odhaliť aj to, ktoré (typy 1 a 2) sú v tele prítomné.
Existujú dva spôsoby, ako určiť herpes vírus:
- kvalitatívne. ELISA pomáha určiť prítomnosť protilátok a aký typ vírusu je prítomný u osoby;
- kvantitatívne. S jeho pomocou je možné zistiť titer protilátok a stav ľudskej imunity.

Ak je titer protilátok vysoký, znamená to pozitívny výsledok a to, že daná osoba nedávno prekonala túto chorobu.
Metóda PCR pomáha odhaliť vírus v krvi, slinách, moči alebo spúte. Dá sa zistiť v počiatočnom štádiu infekcie. Metóda ELISA zisťuje iba prítomnosť protilátok v tele (IgG a IgM) a nediagnostikuje herpes. Preto sa dodatočne používa metóda PCR, ktorá dokáže identifikovať pôvodcu ochorenia.
Vyšetrenie zahŕňa detekciu vírusu v nátere pomocou PCR a krvný test na prítomnosť protilátok proti HSV. Stojí za zmienku, že diagnostika pomocou PCR neidentifikuje typy vírusov. Krvný test dokáže presne zistiť, ktorý typ vírusu je prítomný.
Dekódovanie krvného testu PCR na herpes dáva záver: negatívny titer (neexistuje žiadny patogén) a pozitívny titer (existuje infekcia). Niekedy môže dôjsť k výrazne pozitívnemu výsledku. Táto metóda pomáha identifikovať aj malé množstvo vírus v krvi pomocou titra. Výhodou PCR je detekcia herpesvírusovej infekcie typu 1 a 2 ihneď po infekcii, keď sa ešte neprejavila.
Krvný test na herpes sa má vykonať ráno na prázdny žalúdok. Pred odberom krvi by ste nemali 8 hodín jesť a deň predtým zo stravy vylúčiť aj mastné a olejové jedlá, alkohol a lieky.
Musíte znížiť fyzickú aktivitu a nenervovať sa. Pred darovaním krvi sa odporúča pokojne sedieť pol hodiny.
Oplatí sa brať test zodpovedne. Nesprávny prístup môže poskytnúť skreslené informácie: titer môže byť príliš vysoký alebo príliš nízky. Potom bude liečba neúčinná.
Krv na analýzu sa odoberá z ulnárnej žily. Na určenie typu vírusu sa zriedka odoberá moč od dieťaťa alebo dospelého.
Čo znamenajú výsledky?
Dešifrovanie testov pomôže určiť prítomnosť vírusu u dieťaťa alebo dospelého. Je lepšie, ak takýto názor poskytne skúsený odborník. Na kúsku papiera budú uvedené indikátory s číslami, ako aj to, aká hladina protilátok sa normálne vyžaduje u dospelého a dieťaťa.
Keď sú ukazovatele nižšie ako norma, je to negatívny výsledok, a ak je viac, je to pozitívny výsledok. Existujú prípady, keď sa dosiahne výrazne pozitívny výsledok. Potom sa odporúča zopakovať test, aby sa zabezpečila správna diagnóza. Možno, že pacient porušil pravidlá na vykonanie testu, takže množstvo titra ukázalo nadhodnotený výsledok.
Rozdelenie ukazovateľov je nasledovné:

- anti- HSV Igg. Vysoké hladiny naznačujú herpetickú infekciu v tele. Normálne indikátory sa zisťujú pri absencii infekcie;
- anti-HSV IgM. Exacerbácia ochorenia, je možný veľmi pozitívny výsledok;
- anti – HSV IgM – a HSV Igg –. Nedostatok protilátok. Tento výsledok je zlý pre tehotné ženy, pretože sú potrebné na ochranu pred herpesom;
- anti – HSV IgM + a Anti – HSV Igg +. Ak sú titre pozitívne, naznačuje to počiatočnú fázu infekcie vírusom alebo exacerbáciu. Existuje nebezpečenstvo infekcie dieťaťa počas tehotenstva;
- anti – HSV IgM - a Anti – HSV Igg +. Tento indikátor je normálny, naznačuje remisiu ochorenia. Nie je možné infikovať nenarodené dieťa, ale na účely prevencie je potrebné vykonať liečbu.
Pri detekcii IgM protilátok na nízky titer poukazuje na začínajúcu infekciu alebo na zhoršenú formu ochorenia. Na stanovenie presnej diagnózy sa odporúča test po určitom čase zopakovať a porovnať titer. Je potrebné zvýšiť titer aspoň 4-krát, až potom sa môže potvrdiť exacerbácia ochorenia.
Interpretácia sa môže v rôznych laboratóriách líšiť, pretože sa používajú rôzne činidlá a sú stanovené špeciálne štandardy pre jednotky merania (titre).
Potreba analýzy
Prečo sa nechať testovať na herpes?

Táto otázka znepokojuje mnohých ľudí. Koniec koncov, s vizuálnym vyšetrením môže lekár diagnostikovať ochorenie na základe vonkajších znakov. Ale genitálny herpes môže byť rozpoznaný iba laboratórnymi testami.
Existuje mnoho infekčných chorôb, ktoré sa prenášajú sexuálne. Preto je pomocou testov možné identifikovať herpes a začať včasnú terapiu. Nebezpečenstvo herpesu spočíva v tom, že sa môže preniesť na dieťa pôrodnými cestami a následky pre dojčatá môžu byť ťažké. Preto tehotné ženy opakovane darujú krv na zistenie herpesu typu 1 a 2.
Okrem toho, ak sú ľudia často obťažovaní herpesovými vyrážkami, je potrebné identifikovať ich príčinu. Kvalitatívna metóda pomáha študovať ľudský imunitný systém a schopnosť bojovať proti vírusu. Následne sa dá upraviť imunitný systém. Na tento účel sa odporúča viesť zdravý životný štýl, vyhnúť sa stresu a správne jesť.
Krvný test je potrebný, pretože špecialisti nielen detegujú vírus v ľudskom tele, ale tiež určujú, či je infekcia primárna alebo latentná.