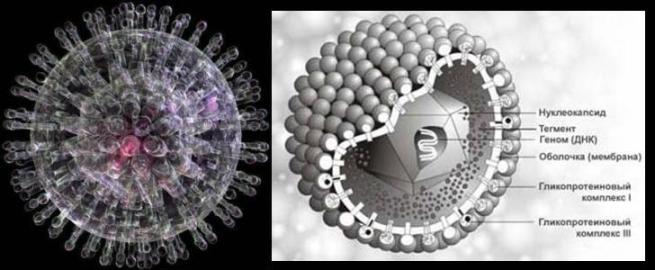
Analiza HSV jg g pozitivna. Laboratorijske metode za proučavanje herpesa
Samo liječnik, na temelju proučavanja povijesti bolesti, promatranja kliničkih manifestacija i analize rezultata laboratorijskih testova, dijagnosticira pacijenta i propisuje liječenje.
Rana i točna dijagnoza temelj je racionalne i učinkovite terapije, te u većini slučajeva omogućuje predviđanje mogućih mogućnosti daljnjeg tijeka i ishoda bolesti.
Za laboratorijsku dijagnostiku zaraznih bolesti koriste se različite metode.
Nijedna od suvremenih metoda za otkrivanje bakterijskih i virusnih infekcija ne daje 100% dijagnozu. Stoga, za dobivanje pouzdanih rezultata, laboratorijska dijagnostika, u pravilu, mora uključivati kombinaciju najmanje dvije metode istraživanja ili ponovljene studije koristeći istu metodu.
Najpouzdanije suvremene metode laboratorijske dijagnostike infekcija:
- dijagnostika pomoću PCR metode- identificirati DNA patogena,
- ELISA- za otkrivanje antitijela koja proizvodi ljudsko tijelo kao odgovor na prisutnost patogena,
- Mikrobiološka metoda Izolacija kultura patogena s određivanjem osjetljivosti na antibiotike.
Koriste se različite kombinacije metoda ovisno o biologiji uzročnika i njihovoj interakciji s imunološkim sustavom čovjeka, kao io obliku bolesti.
Na primjer, za laboratorijsku dijagnostiku klamidije, virusa herpes skupine ( herpes test), Toxoplasma se analiziraju rezultatima PCR i ELISA studija. A za otkrivanje mikoplazmoze i ureaplazmoze koristi se kombinacija PCR dijagnostike s izolacijom kultura i određivanjem osjetljivosti na antibiotike. Za identifikaciju nespecifične oportunističke mikroflore koristi se mikroskopija razmaza i mikrobiološka metoda izolacije kultura.
LANČANA REAKCIJA POLIMERAZE (PCR)
PCR metoda je otkrivena 1983. godine. Trenutno se PCR široko koristi za znanstvena i praktična istraživanja u području dijagnostike zaraznih i genetskih bolesti.
Svrha PCR-a, kao metode laboratorijske dijagnostike infekcija, je identificirati u uzorku biološkog materijala DNA željenog mikroorganizma – uzročnika infektivnog procesa.
Za provođenje PCR studije prvo se izolira sva DNK iz biološkog materijala dobivenog od pacijenta. Zatim se provodi amplifikacija, tj. opetovano kopiranje strogo definiranih fragmenata DNA specifičnih za željene mikroorganizme i bilježe se dobiveni rezultati.
Za identifikaciju svakog mikroorganizma postoji vlastiti PCR test sustav, koji ima određene parametre: specifičnost (95-100%) i osjetljivost (102 - 104 stanica/ml). Dijagnostika pomoću PCR-a je po svojim parametrima najoptimalnija metoda za izravnu detekciju uzročnika infekcije.
Reprezentativni uzorak biološkog materijala za PCR istraživanje uzročnika infekcija je uzorak uzet s mjesta gdje se potencijalno nalaze željeni mikroorganizmi i razvija infekcija.
Uzročnici spolno prenosivih bolesti nalaze se prvenstveno u urogenitalnom području - u uretri, rodnici, cervikalnom kanalu, kao i u mokraći, sjemenu i soku prostate.
Ako uzorak biomaterijala sadrži dovoljan broj željenih mikroorganizama, PCR dijagnostika će dati pozitivan odgovor.
Ako uzorak biomaterijala ne sadrži željene mikroorganizme ili ih ima u nemjerljivoj količini (manjoj od osjetljivosti testnog sustava), tada će odgovor PCR testa biti negativan.
Imunoenzimski test (ELISA)
ELISA je otkrivena i počela se koristiti u znanstvenoj i medicinskoj praksi sredinom 60-ih godina prošlog stoljeća.
Među metodama imunotestiranja, ELISA je tehnološki najnaprednija i omogućuje kvantitativnu analizu.
ELISA testni sustavi temelje se na specifičnom vezanju ANTIGENA na ANTITIJELO i enzimskoj reakciji u boji koja otkriva rezultat te interakcije.
ELISA vam omogućuje kvantitativno otkrivanje u krvnom serumu:
- antitijela na uzročnike infekcije (IgM, IgA, IgG),
- hormoni,
- tumorski markeri,
- autoantitijela.
Da bi se dobio visokokvalitetni serum za ELISA studije, krv se mora donirati ujutro na prazan želudac.
SPOLNO PRENOSIVE BOLESTI (SPB)
Spolno prenosive bolesti (STD) trenutno zauzimaju jedno od vodećih mjesta u strukturi zarazne patologije. Prema podacima Svjetske zdravstvene organizacije (WHO), prevalencija spolno prenosivih bolesti značajno raste.
Spolno prenosive bolesti su čimbenik rizika i uzrok teške patologije ženskih i muških spolnih organa, neplodnosti, komplikacija trudnoće i poroda, bolesti novorođenčadi, uroloških patologija, kao i nekih kroničnih bolesti krvnih žila, zglobova, pluća i dr.
Uzročnici spolno prenosivih bolesti su bakterije, protozoe, gljivice i virusi. Spolno prenosive bolesti mogu se prenijeti spolnim putem, s majke na plod, a rijetko kontaktom u kućanstvu (preko spužvi, ručnika, ruku).
Infekcija uzročnicima STD ne dovodi uvijek do infekcije i razvoja bolesti. Mnogo ovisi o stanju imunološkog sustava, koncentraciji i virulenciji specifičnih uzročnika.
Sve spolno prenosive bolesti mogu postati kronične i postojane.
Nakon preboljele spolno prenosive bolesti nema imuniteta na ponovnu infekciju.
Razlozi prevalencije spolno prenosivih bolesti:
- česta promjena seksualnih partnera,
- kršenje pravila osobne higijene,
- kasna dijagnoza,
- neliječene infekcije,
- otežana dijagnoza i liječenje kroničnih i latentnih (asimptomatskih) oblika bolesti, kao i zdravo nositeljstvo nekih oportunističkih mikroorganizama, uzročnika spolno prenosivih bolesti.
VAŽNO: pravovremeno postaviti dijagnozu, započeti liječenje i pratiti rezultat liječenja.
Kliničke manifestacije spolno prenosivih bolesti često su nespecifične ili blage, a moguć je dugi asimptomatski tijek bolesti.
To komplicira simptomatsku dijagnozu mnogih spolno prenosivih bolesti i povećava važnost identifikacije uzročnika bolesti pomoću laboratorijske dijagnostike.
Za dijagnosticiranje spolno prenosivih bolesti koriste se različite laboratorijske metode koje izravno ili neizravno identificiraju uzročnike.
Laboratorijska dijagnostička strategija i otkrivanje uzročnika spolno prenosivih bolesti ovisi o karakteristikama tijeka bolesti, fazi razvoja infekcije, kao io ciklusima biološkog razvoja odgovarajućih uzročnika, njihovom broju u vrijeme prikupljanja biomaterijala, te karakteristike interakcije uzročnika infekcije s ljudskim imunološkim sustavom.
MIKROBIOCENOZA VAGINE, POREMEĆAJI MIKROBIOCENOZE I METODE NJEZINE KOREKCIJE
Mikrobiocenoza je stabilna zajednica mikroorganizama u određenom staništu.
Zdravlje žene uvelike ovisi o stanju vaginalne mikrobiocenoze.
Normalna mikrobiocenoza rodnice je stabilna i štiti rodnicu i cijeli genitourinarni sustav od razvoja infekcija.
Danas je utvrđeno da je normalna vaginalna mikroflora vrlo raznolika i uključuje više od 50 vrsta bakterija. Neke od tih bakterija su oportunističke. Kada njihov sadržaj u vagini ne prelazi normu, ne uzrokuju bolesti. Međutim, ako je mikrobiocenoza poremećena, njihov se broj povećava i mogu uzrokovati različita patološka stanja rodnice. Na primjer, gardnerela, mikoplazma, ureaplazma, kandida, anaerobne bakterije iz rodova Prevotella, Bacteroides, Mobiluncus, Fusobacterium, kao i Atopobium vaginae itd. mogu biti prisutne normalno u količinama od 102 do 104-5 CFU/ml u 7% -30% žena. Isti se mikroorganizmi često nalaze kod poremećaja mikrobiocenoze rodnice (disbakterioza) u količinama većim od 104-5 CFU/ml.
Najvažniju ulogu u stabilnosti mikrobiocenoze rodnice imaju laktobacili i hormoni - estrogeni, neophodni za rast laktobacila.
U normalnoj mikroflori žena reproduktivne dobi prevladavaju laktobacili (80-90%).
Prekrivajući sluznicu rodnice, laktobacili sprječavaju infekciju izvana unesenim mikroorganizmima i ne dopuštaju razmnožavanje oportunističkih bakterija koje su inače prisutne u malim količinama.
Antibakterijsko djelovanje laktobacila povezano je s proizvodnjom mliječne i drugih organskih kiselina koje stvaraju kiselu sredinu u rodnici, kao i vodikovog peroksida i drugih antibakterijskih tvari.
Mikrobiocenoza rodnice vrlo je dinamičan ekološki sustav.
Pri rođenju rodnica novorođene djevojčice je sterilna, ali već u prva 24 sata života naseljavaju je mikroorganizmi. Nakon nekoliko dana u vagini počinju prevladavati laktobacili. To je zbog prisutnosti estrogena koje dijete prima od majke.
Do kraja razdoblja novorođenčadi, majčini estrogeni nestaju, a time i laktobacili.
S početkom puberteta pojavljuju se vlastiti estrogeni i stvaraju se uvjeti za rast laktobacila. Od tog vremena, laktobacili počinju zauzimati dominantan položaj u vagini i kasnije održavati taj položaj tijekom reproduktivnog razdoblja kod žena.
U zdravih žena u reproduktivnoj dobi sastav vaginalne mikroflore može se mijenjati u različitim fazama menstrualnog ciklusa, jer istodobno se mijenja razina estrogena i, sukladno tome, broj laktobacila.
Tijekom trudnoće povećava se broj laktobacila u vagini žene. Time se smanjuje rizik od infekcije ovojnica patogenim mikroorganizmima, fetusa u razvoju i novorođenčeta dok prolazi kroz porođajni kanal.
Nakon poroda dolazi do privremenog poremećaja mikrobiocenoze rodnice, ali do 6. tjedna nakon poroda sastav mikroflore se normalizira.
Kada nastupi menopauza, smanjuje se razina estrogena i smanjuje se broj laktobacila. Stabilnost mikrobiocenoze je poremećena, razina zaštite urogenitalnog područja se smanjuje, a na toj pozadini značajno se povećava učestalost upalnih bolesti.
BAKTERIJSKA VAGINOZA
Bakterijska vaginoza (BV) je raširena bolest žena u generativnoj dobi.
Bakterijska vaginoza je nespecifična bolest. Temelj bolesti je kršenje normalne mikrobiocenoze vagine. Zapravo, BV je vaginalna disbioza. U tom se slučaju množe oportunistički mikroorganizmi koji obično žive u vagini u malim količinama. Teški poremećaji u sastavu vaginalne mikroflore kod BV-a visoki su čimbenik rizika za nastanak raznih upalnih bolesti spolnih organa, komplikacija trudnoće i poroda. Vaginalna disbakterioza može uzrokovati razvoj poremećaja u drugim organima i sustavima ženskog tijela.
Predisponirajući čimbenici za razvoj BV su: uporaba antibiotika; dugotrajna uporaba intrauterinih kontraceptiva; upalne bolesti genitalnih organa; hormonska neravnoteža popraćena menstrualnim nepravilnostima; promjena stanja lokalnog imuniteta; učinci stresa na tijelo; alergijske reakcije; korištenje kontraceptiva sa spermicidnim djelovanjem; redovito ispiranje; česta promjena seksualnih partnera.
Dijagnoza bakterijske vaginoze
Klinička manifestacija BV je obilan iscjedak iz genitalnog trakta neugodnog "ribljeg" mirisa koji se pojačava nakon spolnog odnosa. Ponekad su mogući svrbež i problemi s mokrenjem.
Da bi se dijagnosticirala BV, nakon ginekološkog pregleda uzima se vaginalni iscjedak iz stražnjeg vaginalnog forniksa. Nakon provođenja aminskog testa, mjerenja kiselosti medija i mikroskopije razmaza, liječnik može postaviti preliminarnu dijagnozu.
Potvrda točnosti preliminarne dijagnoze je procjena kvantitativnog i kvalitativnog sastava vaginalne mikroflore pacijenta, dobivena kao rezultat bakteriološkog pregleda.
Klasična kulturalna metoda je prilično skupa i dugo traje da bi se dobili rezultati. Anaerobi povezani s BV su mikroorganizmi koji se teško mogu uzgajati. Ako u uzorku postoje postojani oblici bakterija (oblici koji se ne mogu uzgajati), mogu se dobiti lažno negativni rezultati.
Stoga, za određivanje sastava vaginalne mikroflore pri dijagnosticiranju disbioze (BV, itd.), možemo preporučiti sveobuhvatnu PCR studiju razmaza iz stražnjeg vaginalnog forniksa za:
- mobiljuncus, bacteroides, prevotella, fusobacteria, atopobium vaginalis, kao i gardnerella, mycoplasma, ureaplasma i gljivice iz roda candida (pozitivan rezultat kada je količina u uzorku veća od 10 4 stanica/ml),
- laktobacili (polukvantitativni test: tri mogućnosti odgovora - manje od 10 4, 10 4 -10 6, više od 10 6 stanica/ml).
Liječenje bakterijske vaginoze
Suvremeno liječenje bakterijske vaginoze sastoji se od 2 faze.
Ciljevi terapije su:
- eliminacija oportunističkih mikroorganizama (1. faza liječenja);
- obnova normalne vaginalne mikroflore (2. faza liječenja).
U fazi 1 koriste se antibakterijski lijekovi. Treba uzeti u obzir da kod oralne primjene antibiotika, uz visoku učinkovitost, veliki broj neželjene nuspojave. Stoga je poželjna lokalna intravaginalna primjena lijekova. Nažalost, antibiotici koji se koriste u liječenju BV također imaju negativan učinak na laktobacile, što rezultira nedostatkom laktobacila, što može uzrokovati ponovnu BV (recidiv). Stoga je važan dio liječenja BV-a uspostavljanje normalne razine laktobacila i stabilne mikrobiocenoze rodnice u 2. fazi liječenja.
Za obnovu vaginalne mikrobiocenoze koriste se probiotici (Acilact, Lactobacterin, itd.). Rezultat uporabe ovih lijekova je obnova normalne mikrobiocenoze i smanjenje učestalosti recidiva bakterijske vaginoze.
HLAMIDIOZE

Klamidija- bakterije koje uzrokuju razne bolesti urogenitalnog trakta i konjunktivitis (Chlamydia trachomatis), klamidijsku pneumoniju, faringitis, proktitis, aterosklerozu, sarkoidozu, bronhijalnu astmu, koronarnu bolest srca (Chlamydia pneumoniae), ornitoza (Chlamydia psittaci). Klamidija također uzrokuje poliartritis, gastroenteritis, meningoencefalitis i pijelonefritis.
Chlamydia pneumoniae Javlja se samo kod ljudi i prenosi se kapljicama u zraku samo od bolesne osobe.
Chlamydia trachomatis javlja se uglavnom kod ljudi, ali se otkriva i kod životinja (mačke, psi, štakori, zečevi itd.) koje mogu biti izvori infekcije za ljude. Prijenos klamidijske infekcije može se prenositi spolnim putem i s majke na fetus (u maternici - 6-7%, ili tijekom poroda - do 40%). Također nije isključen kontaktni i kućni put prijenosa - kroz ručnike, spužve, bazene. Postoji koncept "obiteljske" klamidije, u kojoj se klamidijska infekcija razvija kod roditelja i djece - članova iste obitelji. Infekcija djece može se dogoditi kroz zajedničku posteljinu i predmete za osobnu higijenu. Nakon infekcije, infekcija može dugo trajati prikriveno. Razdoblje inkubacije je od 5 do 30 dana.
Prema WHO urogenitalna klamidija (Chlamydia trachomatis) jedna je od tri vodeće spolno prenosive bolesti, može dovesti do neplodnosti (do 50%), uzrokuje cervicitis, endometritis, vulvovaginitis, uretritis, cistourethritis, proktitis, epididimitis, kronični pijelonefritis, salpingitis i druge bolesti.
Značajke urogenitalne klamidije: odsutnost karakterističnih kliničkih manifestacija, sposobnost da se razvije u perzistentni oblik i "uzlazna" klamidija. Najteži oblik uzlazne klamidije je Reiterova bolest koja zahvaća zglobove i sluznicu očiju.
Vodeći stručnjaci u našoj zemlji i SZO preporučuju obavezno testiranje na klamidijsku infekciju:
- žene i muškarci s upalnim bolestima genitourinarnog sustava;
- osobe koje pate od reaktivnih oblika artritisa;
- osobe s nedijagnosticiranim trajnim febrilnim stanjima;
- bolesnika s primarnom neobičnom ili kroničnom atipičnom upalom pluća;
- mladi pacijenti sa znakovima cistitisa u odsutnosti bakteriurije, sa znakovima koronarne bolesti srca, bronhijalne astme i ateroskleroze;
- bolesnika s dugotrajnom, kroničnom upalom oka.
Laboratorijska dijagnostika klamidija se temelji na korištenju dvije metode - PCR dijagnostike i ELISA. Ako se sumnja na klamidiju, preporuča se provesti PCR studije strugotina iz cervikalnih / uretralnih kanala, konjunktive oka i zglobne tekućine (ovisno o kliničkim manifestacijama). Štoviše, ako se dobiju negativni rezultati, potrebno je ponoviti prikupljanje materijala još 1-2 puta s intervalom od 2-3 tjedna i provesti analizu. To je zbog bioloških karakteristika klamidije i, sukladno tome, činjenice da ne svaki put kada se prikuplja materijal, detektabilan broj patogena ulazi u uzorak.
Paralelno s PCR studijama, potrebno je provjeriti sadržaj antitijela na klamidiju (IgA i IgG) u krvnom serumu pomoću ELISA metode. Ako se dobiju pozitivni rezultati, ove se studije ponavljaju nakon 2-3 tjedna kako bi se dobili dinamički podaci.
Detekcija IgA i IgG odgovara razvoju infekcije, detekcija samo IgA u stalno niskim titrima - perzistentna klamidija, a samo IgG u niskim titrima - dugotrajna klamidija. Nakon klamidije, IgG mogu cirkulirati u krvi do 5 godina, ali ne pružaju imunološku zaštitu od ponovne infekcije.
Analiza kombinacije rezultata dviju metoda (PCR i ELISA) omogućit će liječniku da postavi dijagnozu i propisuje liječenje čak i kod perzistentne i "uzlazne" klamidije.
INFEKCIJE UZROKOVANE MIKOPLAZMOM, UREAPLAZMOM
Bakterijske zarazne bolesti uzrokovane mikoplazmama ( Mycoplasma hominis, Mycoplasma genitalium ) i ureaplazma ( Ureaplasma urealyticum, Ureaplasma parvum ) - karakteriziraju različite lezije genitourinarnih organa.
Izvor infekcije je samo osoba – mikoplazmatska infekcija ili zdravi nositelj mikoplazmi/ureaplazme. Prijenos infekcije uzrokovane mikoplazmama ili ureaplazmama može se dogoditi spolnim kontaktom i s majke na fetus (u maternici ili tijekom poroda). Moguć je i prijenos putem kontakt-kućanstva - preko ručnika, spužvi i drugih predmeta za osobnu higijenu.
Razdoblje inkubacije nakon infekcije traje od 3 dana do 5 tjedana (obično 15-20 dana). Infekcija mikoplazmama/ureaplazmama ne dovodi uvijek do razvoja bolesti.
Ureaplazma i mikoplazma često su uzročnici kroničnih upalnih bolesti urogenitalnog područja. Štoviše, u pravilu uzrokuju povezane infekcije, sudjelujući u kombiniranim bolestima - s bakterijskom vaginozom, trihomonijazom, klamidijom i drugima.
Kronična infekcija ureaplazmom najvjerojatnije dovodi do pijelonefritisa i urolitijaze. Mikoplazma / ureaplazma kod muškaraca - može uzrokovati razvoj uretritisa i ureaplazma prostatitis. Kod žena mikoplazma/ureaplazma može uzrokovati razne patologije i biti prisutna kao zdravi nositelj (do 30%). Zdravo nositeljstvo ovih patogena stvara prijetnju razvoju bolesti sa smanjenim imunitetom, a tijekom trudnoće i prijenosom infekcije na fetus.
Posljednjih godina značajno se povećala uloga infekcije ureaplazmom i mikoplazmom u razvoju upalnih bolesti genitourinarnih organa, što između ostalog dovodi do sekundarne ženske i muške neplodnosti.
Infekcije mikoplazmom/ureaplazmom imaju visoku sposobnost da postanu kronične i razviju se u perzistentni (latentni) oblik. S padom imuniteta može se aktivirati trajna infekcija, a zdravi nositelj može prijeći u manifestni oblik, uzrokujući razne bolesti reproduktivne sfere, intrauterino oštećenje fetusa, kronične upalni procesi i autoimuna patološka stanja.
Moguće je razviti "uzlaznu" ureaplazmozu, čiji je najteži oblik Reiterova bolest s oštećenjem zglobova.
Postojani oblici Infekcije mikoplazmom teško je dijagnosticirati i liječiti. U tim su slučajevima kliničke manifestacije bolesti zamagljene ili ih uopće nema, a rezultati laboratorijskih pretraga mogu biti kontradiktorni.
Dugi asimptomatski tijek i niz nespecifičnih kliničkih manifestacija kompliciraju simptomatsku dijagnozu infekcija uzrokovanih mikoplazmama / ureaplazmama i povećavaju važnost identifikacije uzročnika pomoću laboratorijske dijagnostike.
Laboratorijska dijagnostika infekcija uzrokovanih mikoplazmama / ureaplazmama temelji se na primjeni dviju metoda - PCR i kulture uz izolaciju kultura patogena i određivanje njihove osjetljivosti na antibiotike. Primivši pozitivan rezultat PCR testa struganje urogenitalnog razmaza, potrebno je dostaviti sličan uzorak biomaterijala za kultura (s određivanjem osjetljivosti na antibiotike). S obzirom na to da su mikoplazme/ureaplazme koje su rezistentne na antibiotike izuzetno česte, za učinkovito liječenje potrebno je odabrati lijek na koji su mikoplazme/ureaplazme bolesnika osjetljive.
Ako uz pozitivan PCR rezultat nije moguće izolirati kulture mikoplazme / ureaplazme (tj. negativan rezultat kulture), to s velikom vjerojatnošću znači prisutnost perzistentna infekcija , kod kojih patogeni gube sposobnost rasta na hranjivim podlogama ( nekultivirani oblici). Ovaj rezultat je vrlo važan za odabir taktike liječenja, jer tijekom perzistencije mikoplazme / ureaplazme, u pravilu nedostupan antibioticima.
Broj perzistentnih mikoplazmi u urogenitalnom traktu je mali i varira ovisno o stanju imunološkog sustava, fiziološkom ciklusu i drugim čimbenicima u vrijeme uzimanja biomaterijala. Stoga uzorak za PCR istraživanje ne sadrži uvijek detektabilnu količinu mikoplazme / ureaplazme (više od 104 stanica/ml). Kao rezultat toga, u uzorcima uzetim od pacijenta u razmaku od nekoliko dana (bez tretmana), ti se patogeni mogu otkriti (pozitivan rezultat) ili ne (negativan rezultat).
GONOREJA
Gonoreja je bakterijska zarazna spolna bolest. Karakterizira ga upala sluznice genitourinarnih organa u odraslih i oštećenje spojnice očiju u novorođenčadi (blenoreja).
Uzročnici gonoreje su gonokoki ( Neisseria gonorrhoeae ).
Glavni put infekcije je spolni, moguć je i prijenos s majke na fetus i, izuzetno rijetko, putem kućanstva, putem predmeta za osobnu higijenu.
Gonoreja je jedna od najčešćih spolno prenosivih bolesti. Ulazna vrata infekcije su stanični epitel (mokraćna cijev, cerviks, konjunktiva i rektum). U organizmu se gonokoki šire sluznicama, krvnim i limfnim putovima.
Kada gonokoki uđu u tijelo, ne uzrokuju uvijek bolest, već je za razvoj infekcije od velike važnosti virulencija uzročnika (sojevi gonokoka razlikuju se po stupnju virulentnosti), njihova koncentracija i stanje ljudskog imunološkog sustava.
Kliničke manifestacije gonoreje uvelike se razlikuju između muškaraca i žena. Često se u žena bolest javlja s blagim simptomima ili asimptomatski, što ih čini nositeljima infekcije i ima veliku epidemijsku ulogu. U muškaraca se bolest manifestira aktivno, s ispuštanjem gnoja iz uretre, popraćeno bolom pri mokrenju (gonorejski uretritis).
Razdoblje inkubacije gonoreje kod žena je 2-3 tjedna, kod muškaraca - 5-7 dana. Moguć je akutni, subakutni i kronični tijek bolesti (s povremenim egzacerbacijama pod utjecajem spolnog uzbuđenja, alkohola, začinjene hrane, a kod žena i hlađenja tijela tijekom menstruacije). Neliječena gonoreja obično ima dugotrajan tijek i postaje kronična, postupno se šireći na susjedne organe (kod muškaraca - prostata, sjemene mjehuriće i epididimis, kod žena - jajovodi i jajnici). Najčešće komplikacije uzlaznog oblika gonoreje kod žena su endometritis, salpingitis i ooforitis, a kod muškaraca - prostatitis. Kronična gonoreja, i kod muškaraca i kod žena, može dovesti do sekundarne neplodnosti i zahtijeva dugotrajno liječenje.

Uz bolesti genitourinarnih organa, postoje gonorealne upale sluznice očiju (blenoreja), usta, rektuma, koljena (rjeđe drugih) zglobova.
Prenesena bolest ne ostavlja za sobom imunitet koji štiti od ponovne infekcije.
Pravovremena dijagnoza olakšat će izlječenje gonoreje.
Laboratorijska dijagnostika
Tradicionalne metode laboratorijske dijagnostike gonoreje su mikroskopija razmaza i kultura s kulturom gonokoka. Zbog subjektivne procjene rezultata mikroskopska metoda ima nisku specifičnost i daje lažno pozitivne i lažno negativne rezultate. Izolacija gonokoka iz kulture često daje lažno negativne rezultate zbog gubitka vitalnosti gonokoka tijekom transporta biomaterijala, kao i zbog sve većeg broja L-formi koje se ne mogu kultivirati.
Optimalna moderna metoda laboratorijske dijagnoze gonoreje je PCR ispitivanje biomaterijala (urogenitalni brisevi, strugotine, iz ždrijela, iz konjunktive oka, zglobne tekućine).
TRIHOMONIJAZA
Trihomonijazu (trihomonijazu) uzrokuju protozoe Trichomonas vaginalis
. Ovu bolest karakterizira složeno oštećenje genitourinarnog sustava.
Bolest se prenosi spolnim putem, kao i s majke na plod. Rijetko je moguć kontakt i prijenos u kućanstvu - preko ručnika, spužvi. Trichomonas može ostati vitalan u nerazrijeđenom sekretu, u raznim slanim otopinama u vanjskom okruženju, zaštićen od isušivanja i UV zraka, na mokrom rublju, spužvama, u urinu nekoliko sati, ali ne podnosi dobro hipotonične otopine, te sušenje i temperature iznad 45°C. °C ubija ih trenutno.
Razdoblje inkubacije obično traje od 4 do 28 dana u približno 50% zaraženih osoba, ali može biti kratko od 1 do 3 dana.
Mogući su i asimptomatski nosioci i klinički izražen tijek bolesti. Veliku epidemiološku opasnost predstavljaju kliconoše T. vaginalis. Bolest je sveprisutna i jednako se često javlja kod muškaraca i žena. Ishod prijevoza s dobrim imunitetom može biti samoizlječenje. Prijelaz iz nosivosti u manifestni (aktivno manifestirani) oblik bolesti može se dogoditi zbog razvoja drugih zaraznih bolesti, hipotermije, umora, promjena hormonskog statusa, stresa i drugih čimbenika koji dovode do smanjenja lokalnog i općeg imuniteta.
Kliničke manifestacije trihomonijaze u žena su akutni ili subakutni vulvovaginitis, mogući kolpitis, endometritis itd. Bolest je intermitentna. Simptomi - svrbež, žarenje, dizurični poremećaji, bol tijekom spolnog odnosa, u 75% slučajeva - serozno-gnojni iscjedak, obično pjenast - nestaju tijekom menstruacije i trudnoće. U kroničnom tijeku bolesti prevladavaju blagi simptomi.
Kliničke manifestacije u muškaraca uključuju oštećenje mokraćne cijevi i prostate, a ponekad i epididimitis. Simptomi su obično izbrisani, što je povezano s redovitim uklanjanjem značajnog dijela trichomonasa tijekom mokrenja. Kronična infekcija u 100% slučajeva dovodi do razvoja prostatitisa.
Teške komplikacije trihomonijaze su primarna i sekundarna neplodnost, trudnoća koja se ne razvija i spontani pobačaji.
Trihomonijaza se može javiti kao monoinfekcija, ali češće kao miješana ili kombinirana infekcija.
Prenesena bolest ne ostavlja imunitet koji štiti od ponovne infekcije.
Za laboratorijska dijagnostika koriste se metode: PCR ispitivanje urogenitalnog razmaza, urina, sjemena - za identifikaciju Trichomonasa; ELISA seruma - za otkrivanje antitijela (IgG) na Trichomonas, kao i mikroskopija razmaza i kultura s izolacijom kulture Trichomonasa. Često, u prisutnosti karakterističnih kliničkih manifestacija, rezultat PCR studije dovoljan je da liječnik postavi dijagnozu.
TOKSOPLAZMOZA
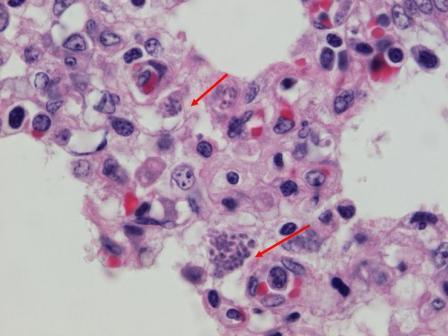
Uzročnik toksoplazmoze je Toxoplasma gondii - najjednostavniji iz klase Sporozoea.
Izvor uzročnika su mačke, kao i svi posredni domaćini - drugi sisavci, ptice. Mehanizam prijenosa uzročnika je fekalno-oralni, putevi prijenosa su hrana (kod konzumiranja polusirovih mesnih proizvoda, ali češće s neopranim povrćem), voda, kućanstvo. Moguća je kontaktna infekcija mikrotraumama vanjskog pokrova, kao i spolni prijenos.
Najopasniji je vertikalni mehanizam prijenosa - kroz placentu s majke na fetus tijekom primarne infekcije trudnica u rani datumi trudnoća (u 40% slučajeva).
Toksoplazma brzo umire kada se zagrije na 55 ° C (5-10 minuta), od izlaganja 50% alkohola. U određenom obliku toksoplazma je prilično stabilna u vanjskom okruženju - do 6-8 mjeseci u dječjim pješčanicima i tlu.
Toksoplazmoza je široko rasprostranjena. Prirodna osjetljivost ljudi je niska; infekcija je uglavnom uzrokovana asimptomatskim nosiostvom. Ljudi s kroničnim i akutnim oblicima imaju veću vjerojatnost da obole. različite vrste imunodeficijencija. Razdoblje inkubacije je 5-23 dana.
Stopa zaraženosti stanovništva (broj kliconoša) u različite zemlje do 68%.
Kongenitalna toksoplazmoza nastaje kao posljedica infekcije fetusa kroz placentu tijekom primarne infekcije trudnice: fetus ili umire ili se rađa dijete sa simptomima akutne kongenitalne toksoplazmoze - intoksikacija, groznica, žutica, oštećenje jetre, slezene. , limfni čvorovi i središnji živčani sustav.
Stečena toksoplazmoza često se javlja u skrivenom (latentnom) obliku - asimptomatsko nositeljstvo. U pozadini smanjenog imuniteta može se razviti kronični ili, rjeđe, akutni oblik toksoplazmoze. Kronični oblik bolesti javlja se s dugotrajnom subfebrilnošću, glavoboljama, povećanjem limfnih čvorova, jetre, slezene, simptomima miozitisa i artralgije, čestim oštećenjima skeletnih mišića i miokarda. Kronični oblik ili prijevoz može postati akutan zbog stresa, trudnoće ili imunodeficijencije. Kronični i akutni oblici, kao rezultat liječenja i obnove normalne razine imuniteta, mogu postati zdravi nosač.
Laboratorijska dijagnostika
Za otkrivanje toksoplazme u uzorcima krvi, cerebrospinalnoj tekućini, točkama limfnih čvorova, krajnika, ostacima fetalnih membrana, uzorcima biopsije zahvaćenih organa, kao iu strugotinama iz cervikalnog kanala. PCR metoda.
Da biste odredili prijevoz ili stadij toksoplazmoze, proučite protutijela(imunoglobulini – Ig) u krvnom serumu. IgM i IgG niske avidnosti markeri su primarne toksoplazmoze.
U zdravih kliconoša i kod kronične toksoplazmoze IgG se uvijek otkriva(visoke avidnosti), a IgM se u pravilu ne otkriva. Povećanje IgG za 2-4 puta ukazuje na razvoj infekcije. Tijekom prve dvije godine kronične toksoplazmoze može se otkriti IgM. IgG niske avidnosti može se otkriti do 3 mjeseca nakon infekcije.
LISTERIOZA
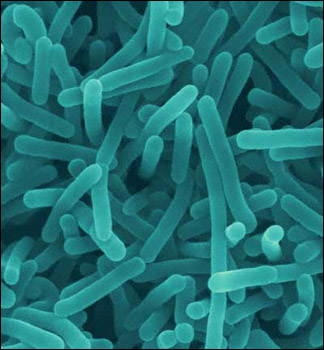
Uzročnici listerioze su bakterije vrste Listeria monocytogenes .
Glavni prirodni rezervoar su glodavci, ptice, kao i većina domaćih i domaćih životinja. Listerija je prilično stabilna u vanjskom okruženju (u tlu, mesu, mlijeku). Putevi infekcije - prehrambeni (uglavnom mliječni proizvodi), aerogeni, kontaktni, putem krvi. Ulazna vrata infekcije su krajnici, sluznice očiju, dišnog trakta, usne šupljine, crijeva, kao i mikrotraume koža.
Osobito je opasan prijenos listerije kroz posteljicu s majke na plod, kao i postporođajna infekcija novorođenčeta prašinom u zraku, kontaktom ili hranom.
Najčešće se listerioza bilježi kod novorođenčadi, kod osoba s imunodeficijencijama i kod onih koji pate od alkoholizma. Bolest je profesionalne prirode među radnicima na farmama stoke i peradi.
Dokazana je mogućnost asimptomatskog prijenosa uzročnika. Samo 20% zaraženih osoba razvije bolest. Razdoblje inkubacije je 2-4 tjedna.
Listerioza je karakterizirana raznolikom kliničkom slikom s oštećenjem retrofaringealnih i drugih limfnih čvorova, često sa septikemijom i oštećenjem središnjeg živčanog sustava.
Prema prirodi manifestacije razlikuju se sljedeći oblici: anginalno-septički (s mononukleozom), okuloglandularni, septičko-tifusni, listerioza središnjeg živčanog sustava, meningitis, listerioza trudnica, septička granulomatoza, listerioza uretre.
U trudnica listerioza obično nalikuje akutnoj respiratornoj virusnoj infekciji ili grlobolji. Intrauterina infekcija fetusa je opasna, dovodi do pobačaja ili mrtvorođenih. U fetusu se opažaju brojni apscesi i granulomi. U novorođenčadi infekcija se javlja u obliku sepse i meningitisa sa smrtnošću do 50%.
Patogeneza listerioze nije u potpunosti razjašnjena. Uzročnik se širi krvlju i limfnim putem, prodire u razne organe i tkiva, uklj. u moždane ovojnice središnjeg živčanog sustava.
Laboratorijska dijagnostika listerioze prethodno se provodilo bakteriološkim, serološkim i alergološkim metodama. Sada se pokazalo da optimalni koristeći dvije metode: dokazivanje antitijela na Listeriu metodom ELISA i detekcija DNA listerije metodom PCR.
PCR je najosjetljivija i najspecifičnija metoda za otkrivanje listerije . Ministarstvo zdravstva Ruske Federacije preporuča ispitivanje trudnica za nošenje listerije ili listerioze pomoću PCR dijagnostike.
Uzorci za PCR testiranje mogu biti, ovisno o kliničkim manifestacijama: krv (u septičnom obliku), likvor, punktat iz limfnog čvora, brisevi grla, amnionska tekućina, vaginalni iscjedak, razmazi/strugotine s cerviksa, cervikalni kanal, u novorođenčadi - mekonij, krv, urin.
Obavezan je probir trudnica na listeriozu, osobito onih s opterećenom opstetričkom anamnezom (urogenitalni brisevi i strugotine PCR metodom i krv na antitijela na listeriju ELISA metodom).
INFEKCIJA VIRUSOM HERPESA
Najčešću herpes virusnu infekciju uzrokuju herpes simplex virusi tipa 1 i 2 - HSV 1,2 ( herpes test).
Jedini izvor HSV 1.2 su ljudi. HSV 1.2 može se prenijeti kontaktom i spolnim kontaktom, moguća je perinatalna i intrauterina infekcija. HSV 1 infekcija često se javlja u ranoj dobi putem kontakta. HSV 2 iznimno se rijetko otkriva kod djece, a uglavnom se nalazi kod osoba koje su započele spolne odnose (spolni prijenos). Jednom zaražena osoba postaje doživotni nositelj virusa herpesa.
Na metalnim površinama (kovanice, kvake, slavine) herpes virusi preživljavaju 2 sata, na plastici i drvu do 3 sata, u vlažnoj medicinskoj vati i gazi - dok se ne osuše. sobna temperatura(do 6 sati).
HSV 1,2 uzrokuje slične lezije, ali njihova lokalizacija je u pravilu specifična: HSV1 - područje lica, HSV2 - urogenitalno područje.
HSV 1 uzrokuje:
a) primarni herpetički gingivostomatitis, lezije slojevitog epitela crvenog ruba usana, često praćene disfagijom i groznicom;
b) rekurentni herpes - relapsi primarnih lezija, obično nakon hipotermije, praćeni su vrućicom, a rijetko se mogu generalizirati. Nedavno je HSV 1 također otkriven u urogenitalnom traktu (na primjer, u bolesnika s nespecifičnim uretritisom).
HSV 2, genitalni herpes, uzrokuje karakteristične lezije genitalija (sluznica penisa, vulve, rodnice, cervikalnog kanala itd.), često se ponavlja, moguće su atipične manifestacije razvoja infekcije. U težim slučajevima infekcija je popraćena malaksalošću i povišenom temperaturom.
HSV 1.2 može uzrokovati oštećenje očiju (konjunktivitis, keratitis) i živčanog sustava (encefalitis, neuritis itd.), kao i upalu pluća, hepatitis i druge bolesti.
U stanju imunodeficijencije tijela, kao i tijekom intrauterine infekcije, moguća je generalizacija herpesvirusne infekcije s teškim komplikacijama. Prijetnja intrauterine HSV infekcije javlja se kada trudnica razvije primarnu akutnu infekciju.
Laboratorijska dijagnostika.
Za dijagnosticiranje herpesvirusnih infekcija potrebno je koristiti dvije laboratorijske metode - izravnu detekciju virusne DNA metodom PCR i određivanje protutijela na viruse metodom ELISA u krvnom serumu.
Tijekom primarne akutne infekcije, HSV 1.2 nalazi se u epitelnim stanicama, u vezikulama ili pukotinama (s atipičnim tijekom), obično unutar 7 dana nakon prvih manifestacija infekcije, a tijekom sekundarne egzacerbacije (relapsa) - do 4 dana . Životni vijek virusa u epitelnim stanicama i trajanje relapsa ovise o stanju imunološkog sustava organizma (sa smanjenim imunitetom do 20 dana). Otkrivanje HSV 1.2 u strugotinama epitelnog tkiva ukazuje na akutnu fazu bolesti, a njegova odsutnost znači ili latentnu fazu bolesti ili odsutnost virusa u tijelu. To se može razjasniti samo proučavanjem antitijela na viruse. Tijekom pogoršanja bolesti i, u pravilu, kod osoba sa smanjenim imunitetom, HSV 1,2 može se otkriti PCR-om u krvi.
Za postavljanje dijagnoze od velike je važnosti anamneza i rezultati određivanja antitijela (imunoglobulina klase M i G). Odsutnost svih klasa imunoglobulina znači odsutnost HSV-a u tijelu. Na primarna akutna infekcija Otkrivaju se IgM, IgG niske avidnosti i IgG prema ranim HSV proteinima. Na recidiva Otkrivaju se IgG na rane HSV proteine i IgG (visoke avidnosti). U latentna faza(tijekom remisije) detektira se samo IgG (visoka avidnost), što ukazuje da je pacijent nositelj HSV-a, a egzacerbacije trenutno nema.
Za trudnice je važno provjeriti IgM, IgG i IgG avidnost. Ako se identificira IgG niske avidnosti, tada se primarna infekcija mogla dogoditi prije 2 tjedna do 3 mjeseca. Ako se pronađe samo IgG visoke avidnosti, tj. Ako se otkrije nositeljstvo HSV-a, tada nema vjerojatnosti primarne infekcije (opasne za fetus), a tada je potrebno pratiti moguće egzacerbacije otkrivanjem IgG na ranim HSV proteinima. Ako se imunoglobulini ne otkriju, treba se čuvati primarne infekcije - povremeno provjeriti IgM i IgG uz određivanje avidnosti (niskoavidni IgG su najspecifičniji markeri primarne infekcije).
CITOMEGALOVIRUSNA INFEKCIJA (CMVI)
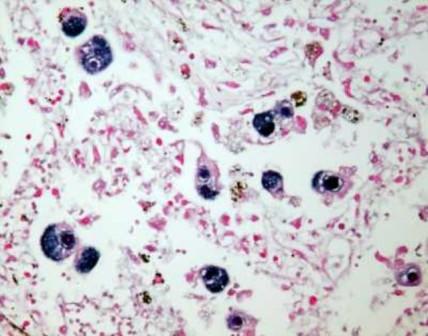
CMV infekcija je široko rasprostranjena virusna infekcija, karakteriziran raznolikim manifestacijama od asimptomatskih do teških oblika s oštećenjem unutarnjih organa i središnjeg živčanog sustava.
Citomegalovirusi (CMV) pripadaju skupini herpes virusa.
Rezervoar i izvor infekcije je samo čovjek. Virus se može naći u slini, mlijeku, urinu, izmetu, sjemenoj tekućini i cervikalnom sekretu. Prijenos infekcije događa se krvlju, slinom, spolnim odnosom, a također i vertikalno - od majke do fetusa kroz posteljicu.
U pravilu, kod zdravih ljudi s normalnom razinom imuniteta, primarna infekcija dovodi do latentne infekcije (asimptomatska ili zdrava nosivost). 60-80% odrasle populacije nositelji su CMV-a. S padom imuniteta moguć je i razvoj CMV kod nositelja i primarna infekcija s razvojem aktivnog, klinički izraženog CMV. Imunološki status se smanjuje: tijekom trudnoće, nakon transfuzije krvi ili transplantacije organa, tijekom liječenja raka, nakon dugotrajnih i kroničnih infekcija, kod nedostatka vitamina itd.
CMV može zaraziti sve organe i tkiva. Osobe s oslabljenim imunološkim sustavom mogu razviti bolesti kao što su mononukleoza, korioretinitis, poremećen psihomotorni razvoj djece, gluhoća, upala mrežnice, kao i intersticijska upala pluća i diseminirani CMV. Kod oslabljenih osoba CMV uzrokuje oštećenje gastrointestinalnog trakta. Dokazano je da CMV može uzrokovati razvoj niza malignih bolesti. CMV potiče aktivaciju i progresiju HIV infekcije.
Primarna CMV infekcija je vrlo opasna za trudnice, jer postoji velika vjerojatnost infekcije fetusa. U novorođenčadi CMV infekcija može uključivati kompleks simptoma: žuticu, teška oštećenja kože i unutarnjih organa - jetre, slezene, nadbubrežnih žlijezda i mozga.
Laboratorijska dijagnostika CMV metodom PCR vrlo je učinkovit za sve oblike CMV-a. Kao klinički materijal koriste se krv, urin, cerebrospinalna tekućina, struganje/bris iz cervikalnog kanala.
Prilikom pregleda trudnica važno je ne samo dijagnosticirati CMV infekciju, već i razlikovati primarni infekcija od sekundarni(nije toliko opasno za fetus). Da biste to učinili, morate koristiti kombinacija PCR istraživanja i određivanja specifičnih protutijela , imunoglobulini (Ig) ELISA testom.
IgM i IgG niske avidnosti nastaju kada primarni CMVI. Najspecifičniji markeri primarne infekcije su IgG niske avidnosti, nastaju samo tijekom primarne infekcije i mogu se otkriti do 5 mjeseci od trenutka infekcije. IgG na CMV rane proteine pojavljuje se i tijekom primarne infekcije i tijekom sekundarne infekcije i recidiva. Detekcija IgG visoke avidnosti (u nedostatku IgM i IgG na rane CMV proteine) ukazuje na stanje zdravog nositelja, latentno stanje CMV. Ako je trudnica nositeljica CMV-a, tada nema opasnosti od primarne infekcije, ali je potrebno pratiti aktivnost virusa pomoću IgG testa za rane CMV proteine. U nedostatku protutijela na CMV postoji opasnost od primarne infekcije koja je opasna za fetus, pa je potrebno pratiti eventualnu pojavu IgM i IgG niske avidnosti – svjedoka primarne infekcije.
PAPILOMATOZA
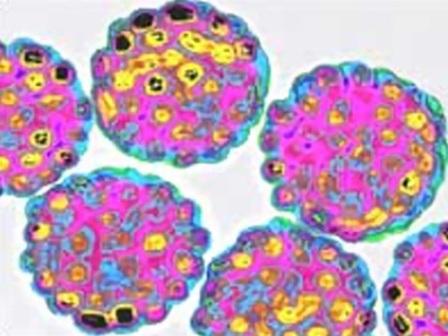
Humani papiloma virusi (HPV - humani papilomavirus) uzrokuju različite vrste papilomatoze. Postoji više od 100 tipova HPV-a koji su označeni brojevima i podijeljeni u skupine prema različitim stupnjevima onkogenog rizika (rizik od razvoja malignih promjena u tkivima). Različiti tipovi HPV-a prvenstveno se razvijaju u različitim epitelnim tkivima.
HPV se prenosi mikrotraumama kože kontaktom i spolnim kontaktom, kao i s majke na fetus.
Genitalna infekcija humanim papiloma virusom jedna je od najčešćih spolno prenosivih bolesti (20-60% zaraženih osoba). Bolest se najčešće otkriva kod mladih žena, a povezana je s ranim početkom spolne aktivnosti i velikim brojem spolnih partnera.
Dodatni epidemiološki čimbenici rizika za razvoj infekcije humanim papiloma virusom su promjene u hormonskom statusu, imunosupresija (pad imuniteta), prisutnost drugih infekcija (HIV, klamidija, bakterijska vaginoza i druge).
Kliničke manifestacije papilomatoze ovise o vrsti virusa i težini zaštitnih svojstava tijela (stanje imunološkog sustava).
Latentno razdoblje infekcije humanim papiloma virusom od trenutka infekcije do pojave kliničkih manifestacija može trajati do 5 godina.
Papilomavirusi tipa 6 i 11 uzrokuju čestu bolest s karakterističnim razvojem genitalnih bradavica. Ova vrsta papilomatoze praktički nije onkogena (mali rizik od razvoja onkogene papilomatoze).
Ako se otkrije HPV visokog onkogenog rizika, preporuča se: provesti posebnu antivirusnu terapiju, povećati opći imunitet tijela, obnoviti mikrobiocenozu u vagini (pomaže u jačanju lokalnog imuniteta), a također redovito, jednom svaka tri mjeseca, posjetiti ginekolog-onkolog.
Za laboratorijska dijagnostika infekcija papiloma virusom pomoću PCR metode. Biomaterijal za istraživanje je struganje s sumnjivog mjesta lezije, biopsija. PCR metodom mogu se otkriti određeni tipovi HPV-a. U tu svrhu kreiraju se odgovarajući testni sustavi. Provjera prisutnosti HPV-a visokog onkogenog rizika važna je kako tijekom preventivnih pregleda tako i kod patoloških stanja vrata maternice.
PCR studije HPV-a omogućuju otkrivanje onkogenih papiloma virusa puno prije pojave onkoloških promjena uočljivih liječniku.
Cjepivo GARDASIL učinkovito štiti od papiloma virusa tipa 16, 18, 6, 11.
KANDIDIJAZA

Više od 70% mikoza-kandidijaza uzrokovano je gljivicama Candida albicans
. Mikoze uzrokuju i druge gljivice iz roda Candida, kao i drugi rodovi gljiva.
Candida albicans - normalno može biti prisutna u malim količinama u usnoj šupljini, u gastrointestinalnom traktu, u rodnici (103-105 stanica/ml). Smanjeni imunitet, hipotermija, poremećaj normalne mikrobiocenoze (na primjer, kao rezultat uporabe antibiotika) mogu dovesti do kandidijaze.
Urogenitalna kandidijaza može biti endogenog podrijetla (aktivacija postojeće Candide albicans ili rekurentna kandidijaza), prenosive spolnim putem, kao i kontaktom i kontaktom u kućanstvu – preko ručnika, spužvi i drugih potrepština za osobnu higijenu, u bazenima. Do infekcije djece može doći i tijekom prolaska kroz rodni kanal i tijekom dojenja.
Razdoblje inkubacije urogenitalne kandidijaze je u prosjeku 10-20 dana.
Urogenitalna kandidijaza česta je kod osoba smanjenog imuniteta, kod žena koje koriste oralne ili intrauterine kontraceptive te u posljednjem tromjesečju trudnoće.
Često kandidijaza prati druge upalne i/ili tumorske bolesti genitalija (30-65%). To je zbog smanjenja razine imuniteta tijela tijekom razvoja mnogih bolesti. Osim toga, razvoj kandidijaze narušava cjelovitost sluznice, otvarajući vrata drugim infekcijama. Stoga se kod kandidijaze često nalaze mješovite infekcije.
Mukokutana urogenitalna kandidijaza manifestira se kod žena kao vulvovaginitis. Karakterizira ga: osjećaj nelagode, svrbež u vulvi i vagini, sirasta leukoreja, oticanje sluznice, bol tijekom spolnog odnosa. Kronični oblik vulvovaginalne kandidijaze pogoršava se, u pravilu, prije menstruacije (5-7 dana).
U liječenju kandidijaze važno je povećati imunitet organizma, kao i uspostaviti normalnu mikrobiocenozu rodnice. To će pružiti otpornost na ponovnu infekciju Candidom albicans i recidive (pogoršanja kronične bolesti).
Muškarci mnogo rjeđe od žena pate od urogenitalne kandidijaze. Najčešći oblik je kandidalni balanopostitis. Kliničke manifestacije su svrbež, peckanje, bol u području glavića penisa. Koža glave i unutarnjeg sloja prepucija je otečena, hiperemična, prekrivena sivkasto-bijelom prevlakom i površinskim erozijama. Kandidozni uretritis obično se javlja tajno, rijetko u akutnom obliku. Komplikacije kandidalnog uretritisa mogu uključivati prostatitis, epididimitis, cistitis i druge bolesti genitourinarnog trakta.
Taktika liječenja kandidijaze ovisi o obliku bolesti. Površinska kandidijaza liječi se vanjskim lijekovima, au slučaju ponavljajuće urogenitalne kandidijaze ili širenja gljivične infekcije po cijelom tijelu koriste se tečajevi kompleksne terapije antifungalnim lijekovima s imunokorrekcijom.
Laboratorijska dijagnostika
Za identifikaciju Candida albicans i Candida sp. U urogenitalnom brisu koristi se PCR metoda. U dijagnostici mikoza koristi se i metoda mikrobiološke kulture kojom se izoliraju kulture gljivica i utvrđuje njihova osjetljivost na antimikotike.
Herpes je jedna od najčešćih virusnih bolesti na planetu. Prema statistikama, najmanje 90% stanovništva su nositelji ovog virusa. Klinički znakovi razlikuju se za različite vrste herpesa, bolest se može manifestirati na koži i sluznicama. Tipovi 1 i 2 i dekodiranje podataka način je identificiranja patogena, određivanja njegove vrste i odabira odgovarajućeg režima liječenja.

Što je patogen?
Uzročnik herpesa je DNA virus. Najčešće zahvaća kožu, sluznice, genitalne organe, a rjeđe - tkiva živčanog sustava i unutarnjih organa.Do infekcije može doći na jedan od sljedećih načina:
- kontakt (uključujući korištenje uobičajenih kućanskih predmeta i osobne higijene);
- u zraku;
- spolni;
- okomito (s majke na dijete tijekom trudnoće i tijekom poroda).
Nakon ulaska u tijelo, virus se možda dugo neće klinički manifestirati. Ljudski imunološki sustav drži populaciju patogena pod kontrolom i on se ne može razmnožavati. Prvi simptomi javljaju se kada se smanji razina imunološke obrane, uključujući i sezonske imunodeficijencije. Stoga herpes često prati druge virusne i bakterijske bolesti, gljivične infekcije.
Pacijent možda ne zna da je nositelj virusa, ali ipak zarazi druge.
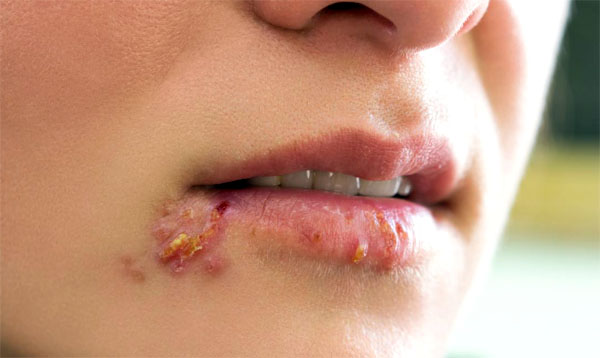
Herpesvirus tipa 1
Najčešće je bolest lokalizirana na koži lica i tijela i manifestira se sljedećim simptomima:
- crvenilo kože na mjestu aktivacije virusa;
- pojava malog osipa (mjehurići se otvaraju sami, a na njihovom mjestu nastaju čirevi);
- svrbež i oticanje.
Bolest se manifestira lokalno, ali se neki pacijenti žale i na vrućicu, zimicu, slabost i bolove u mišićima. Tijekom razdoblja relapsa herpesa, pacijent je najopasniji za druge, budući da je patogen u sadržaju vezikula.
Herpesvirus tipa 2
Herpes drugog tipa klasificira se kao spolno prenosiva bolest. Osim toga, postoje i kontaktni, kućanski i vertikalni prijenosni putovi. Klinički, bolest se očituje osipom na genitalijama i koži bedara. Testovi na herpesvirus su obvezni tijekom trudnoće. Virus je opasan za fetus: postoji rizik od razvoja patologija, kao i infekcije djeteta tijekom poroda.
U kojim slučajevima treba kontaktirati laboratorij?

Tijekom relapsa bolesti, virus herpesa tipa 1 i 2 može se odrediti jednostavnim pregledom. Karakterističan osip s svrbežom, koji ima specifičnu lokalizaciju, jedini je znak koji će biti temelj za dijagnozu. Osim toga, mjehurići se često pojavljuju na istom mjestu, s iste strane.
Krv trebate dati laboratoriju na analizu samo u nekoliko slučajeva:
- ako se herpes manifestira nestandardno, u izbrisanom obliku ili s komplikacijama;
- tijekom planiranja trudnoće;
- ako trebate saznati trajanje infekcije (na primjer, tijekom trudnoće za procjenu potencijalnog rizika za fetus).
Osip može biti znak velikog broja bolesti zaraznog i neinfektivnog podrijetla. Pomoću krvnog testa možete odrediti vrstu virusa, potvrditi dijagnozu i po potrebi propisati liječenje.
Metode određivanja herpes virusa u krvi
Postoji nekoliko tehnika otkrivanja. Oni su učinkoviti u kontroverznim situacijama, kao iu slučajevima kada je bolest asimptomatska. Tijekom relapsa također možete pregledati sadržaj mjehurića, strugotinu kože ili mrlje sluznice. Liječnik će odrediti koje testove treba poduzeti na temelju mogućnosti laboratorija i financijske situacije pacijenta.
Postoji nekoliko standardnih pravila koja će vam omogućiti da dobijete najtočniji rezultat. Testovi se uzimaju na prazan želudac. Najčešće se krv uzima ujutro, od 8 do 10 sati. Dan prije ne smijete jesti masnu hranu i alkohol. Na rezultate testa može utjecati i stres ili bilo koji drugi emocionalni stres.
Testiranje na herpes tipa 1 i 2 najčešće se provodi pomoću dvije metode - PCR (lančana reakcija polimeraze) i ELISA (imunoenzimski test). Mogu se koristiti i druge metode, ovisno o opremljenosti laboratorija i njegovim tehničkim mogućnostima.
Lančana reakcija polimerazom (PCR)
PCR je osjetljiva reakcija koja vam omogućuje otkrivanje DNK virusnih stanica u materijalu koji se testira. Suština metode je da se određeni gen višestruko kopira, na temelju čega se može identificirati prisutnost i vrsta patogena. Važno je da do reakcije neće doći ako DNK koja se testira nije u materijalu.
Lančana reakcija polimerazom omogućuje otkrivanje virusa odmah nakon infekcije, mnogo prije nego što se bolest počne klinički manifestirati. Također se propisuje u slučajevima kada je potrebno utvrditi specifičnu vrstu virusa, a ne samo njegovu prisutnost.
Laboratorij nudi obrasce s pokazateljima koje je lako sami dešifrirati. rezultat ukazuje na prisutnost virusa u krvi, negativan rezultat ukazuje na njegovu odsutnost. Ovo je najpouzdanija i najosjetljivija analiza koja otkriva i najmanju koncentraciju uzročnika. Lančana reakcija polimeraze daje jedan od najpouzdanijih rezultata, stoga se smatra skupom. Obrasci također sadrže podatke o vrsti herpesa.
Imunoenzimski test (ELISA)
ELISA je reakcija koja se temelji na izolaciji kompleksa antigen-antitijelo. Herpes virus tipa 1 ili 2 je antigen za tijelo (strana tvar), kao odgovor na koji imunološki sustav luči posebne proteine - antitijela (imunoglobuline ili Ig).
Antitijela se prenose krvotokom kroz tijelo do mjesta oboljenja i tamo se počinju boriti protiv infekcije. Postoji nekoliko glavnih klasa imunoglobulina koji se mogu otkriti tijekom herpes testa:
- IgM su prva antitijela koja se stvaraju u tijelu bolesnika. Mogu se naći u krvi bolesnika unutar 2 tjedna od trenutka infekcije. Osim toga, ti se proteini pojavljuju tijekom buđenja virusa u kroničnom herpesu.
- IgG su protutijela, na temelju kojih se može govoriti o kroničnoj infekciji koja je u tijelu bolesnika dulje vrijeme. Broj imunoglobulina ove klase naglo se povećava sa sljedećim relapsom herpesa.
- IgG na rane proteine virusa herpesa su proteini antitijela koji se pojavljuju u krvi nakon IgM i također ukazuju na prisutnost bolesti u akutnom ili kroničnom obliku.
- Oni također procjenjuju takav pokazatelj kao. Karakterizira sposobnost ovog imunoglobulina da se veže na virus i formira kompleks antigen-antitijelo. Na početku bolesti ovaj pokazatelj je slabo izražen, ali u aktivna faza bolesti naglo rastu.
Rezultate tumači liječnik. Svaki laboratorij ima svoje normalne pokazatelje. Pacijent dobiva obrazac s podacima o njegovim vrijednostima antitijela, kao i onima na kojima se temelji. Ako je količina imunoglobulina ispod normale, nalaz je negativan, ako je viša, nalaz je pozitivan.
| IgM | IgG na rane rane proteine | Kasni IgG | Proizlaziti |
| - | + | + | Ako pacijent prethodno nije imao herpes, ovaj rezultat ukazuje na primarnu akutnu infekciju. Tijekom trudnoće, u ovom slučaju, postoji prijetnja fetusu. Ako je osoba nositelj virusa (bolest se ranije očitovala klinički ili je otkrivena u laboratoriju), govorimo o recidivu herpesa. Tijekom trudnoće imunološki sustav majke štiti fetus, no liječenje može biti potrebno. |
| - | - | + | Bolesnik je nositelj virusa herpes simplexa, a njegovo tijelo je razvilo imunitet koji ne dopušta da se bolest klinički očituje. Ovaj rezultat nalazi se tijekom razdoblja remisije herpesa. |
| + | + | - | Takvi podaci ukazuju na prvu fazu razvoja herpes infekcije. Tijekom ove faze postoji opasnost za život fetusa. |
| + | + | + | |
| - | - | - | Osoba nikada nije bila izložena virusu herpesa, a njegov imunološki sustav ne pruža zaštitu od njega. Ako se ovaj test provodi tijekom trudnoće, liječnici se brinu o infekciji i razvoju akutnog herpesa. U tom će slučaju stanje fetusa biti ugroženo. |
Testovi za IgG avidnost dešifriraju se zasebno. Mogući rezultati prikazani su u tablici:
| Indeks avidnosti, % | Proizlaziti |
| 50-60% | Ovaj pokazatelj je zona praga i ne može pokazati nikakav rezultat. Studije se moraju ponoviti nakon 14 dana. |
| Ispod 50% | Rezultat ukazuje na prisutnost imunoglobulina niske avidnosti. Otkrivaju se tijekom primarne infekcije. |
| Iznad 60% | Otkriveni su imunoglobulini visoke avidnosti. Ovaj se rezultat može pojaviti kod kroničnog herpesa ili kod nositelja virusa. |
| Negativan | Tijelo pacijenta nikada nije bilo u kontaktu s virusom. Tijekom trudnoće potrebno je pratiti pokazatelje, budući da nema imunološke zaštite za majku i fetus. |
Rezultati ispitivanja mogu se razlikovati u različitim laboratorijima. Oni ovise o opremi i drugim čimbenicima, ali općenito su pouzdani.
Reakcija imunofluorescencije (RIF)
RIF je još jedan način otkrivanja virusa u materijalu koji se testira, uključujući krv. Ova reakcija pokazuje najtočniji rezultat ako je koncentracija uzročnika visoka. Suština metode svodi se na dodavanje posebnih boja s antitijelima u supstrat (krv) i njegovo naknadno mikroskopiranje. Ako je virus prisutan, on kemijski reagira s antitijelima i svijetli pod mikroskopom.
Dešifriranje testa krvi za herpes prema RIF-u je rezultat mikroskopije. Karakterističan sjaj ukazuje na prisutnost patogena. Na točnost podataka neće utjecati samo količina virusa herpesa, već i prisutnost druge infekcije u krvi. Ako je tamo u visokoj koncentraciji, možete dobiti lažno pozitivan rezultat.
Ova metoda sastoji se u izolaciji virusa iz ispitivanog materijala i inficiranju bioloških objekata (stanične kulture, pileći embriji) u laboratorijskim uvjetima. Metoda je dugotrajna i ne koristi se u normalnim situacijama. Najčešće se koristi za znanstvena istraživanja. Za njegovu provedbu potreban je posebno opremljen virološki laboratorij za izolaciju uzročnika u prostoriji i sprječavanje njegovog širenja.

Zaključak
Herpes je jedna od najčešćih bolesti na svijetu. Njegova karakteristična značajka je da patogen ostaje u krvi pacijenta dugi niz godina i samo ponekad uzrokuje kliničke manifestacije bolesti. Ne predstavlja opasnost za odraslu osobu, ali može uzrokovati patologije trudnoće i prenijeti s majke na dijete tijekom poroda. Najbolji način prevencija herpesa - podrška vlastitom imunološkom sustavu, koji će kontrolirati populaciju virusa i spriječiti pojavu simptoma bolesti.Tumačenje krvnog testa za herpes tipa 1 i 2. Koji se testovi uzimaju?
4 (80%) 4 glasaUglavnom, liječnik piše uputnicu za analizu krvi onima koji imaju vanjske znakove herpes infekcije. To se radi kako bi se točnije postavila dijagnoza i propisao najprikladniji tretman. Ali osim toga, žene koje su već trudne ili tek planiraju začeti dijete trebaju se testirati na herpes.
One predstavnice lijepog spola koje nemaju nikakvih simptoma, a planiraju trudnoću ili već nose dijete, moraju proći laboratorijski test krvi kako bi se utvrdila prisutnost protutijela na infekciju. Prisutnost herpesa u tijelu predstavlja veliku opasnost za fetus, a ovaj virus se ubraja u skupinu TORCH infekcija koje su štetne za nerođeno dijete.
Kako se utvrđuje bolest?
Proces dijagnosticiranja herpesa može biti vizualni i laboratorijski. Uglavnom, svaki liječnik može odrediti prisutnost ovog virusa početnim vizualnim pregledom pacijenta. Vanjski simptomi herpesa bili su grupirani mjehurasti osip na tijelu, čirevi, erozije i rane.
Laboratorijska dijagnostika sastoji se od nekoliko postupaka koji uključuju sljedeće testove za herpes:
- reakcija imunofluorescencije (RIF);
- virološka studija;
- lančana reakcija polimeraze (PCR).
Sve navedene laboratorijske metode za dijagnosticiranje herpesa smatraju se najtočnijim i najspecifičnijim, no visoka cijena njihove provedbe automatski ih stavlja na popis rijetko korištenih.

Osim navedenih laboratorijskih metoda za dijagnosticiranje herpesa, postoje i:
- serološka metoda (ova opcija ne omogućuje odvojeno određivanje herpes virusa tipa 1 i 2);
- G-specifični imunodot glikoprotein HSV test (određuje prisutnost herpes virusa i njegovu vrstu s 98% točnosti).
Naručivanje laboratorijske analize krvi za dijagnosticiranje virusa herpesa rijetko je. Njegova potreba postoji samo kada je mogućnost vizualne dijagnoze komplicirana nekim čimbenicima.
Testovi na prisutnost virusa tipa 1 i 2
Testiranje na prisutnost herpesa postaje vrlo važno čak i kada svi znaju da je ova bolest jedna od najčešćih bolesti na planetu. 70-90% svjetske populacije su nositelji herpesa tipova 1 i 2, ali na sreću, polovica njih ne osjeća nikakve simptome njegove prisutnosti. Virus herpesa prenosi se na nekoliko načina, i to:
- nakon kontakta s prijevoznikom;
- seksualno;
- u zraku;
- intrauterini (kada je jedan od roditelja nositelj infekcije).
Najozbiljnije posljedice su one koje doživljava fetus u maternici. Virus je lokaliziran u živčanim ganglijima odrasle osobe i ne uništava stanice, a fetalni živčani sustav je potpuno bespomoćan od napada virusa. Kao rezultat toga, nerođeno dijete doživljava nepovratne promjene u moždanim stanicama i drugim organima koje nepovoljno utječu na funkcioniranje cijelog tijela. Glavne kliničke manifestacije takve infekcije mogu se smatrati smanjenjem intelektualnih sposobnosti (Downov sindrom) i oštećenjem mentalne i tjelesne aktivnosti (cerebralna paraliza).
Stoga svaka trudnica treba napraviti krvne pretrage na herpes i sa sigurnošću utvrditi je li nositeljica virusa ili ne. Kada se otkrije virus herpesa buduća mama prolazi kroz dugi tijek liječenja koji će pomoći u sprječavanju posljedica bolesti. Međutim, liječnici savjetuju posjet liječniku i testiranje čak i prije začeća, jer će to omogućiti da se bolest unaprijed identificira i eliminira bez štete za dijete.
U osnovi, za dijagnosticiranje herpesa tipa 1 i 2 koriste se ELISA (imunoenzimski test) i PCR (lančana reakcija).
Vezani imunosorbentni test
Ova vrsta dijagnoze, koja određuje virus bolesti, je krvni test u laboratoriju. Posebnim biološkim reakcijama moguće je utvrditi prisutnost i količinu protutijela koja se inače nazivaju imunoglobulini.
Antitijela su proteini koji nastaju iz krvnih stanica. U trenutku kada virus uđe u ljudsko tijelo, antitijela počinju komunicirati s njim i formirati kompleks, naknadno neutralizirajući infekciju. Imunoglobulini su različiti, a svaki virus proizvodi vlastita protutijela. Zahvaljujući svom kretanju krvotokom, imunoglobulini mogu dospjeti u bilo koji kutak tijela i tamo doći do svog agresora.
- Prva antitijela koja se stvaraju u tijelu u trenutku kada virus uđe u osobu nazivaju se imunoglobulini M (Ig M). Njihova pojava u krvi primjećuje se unutar 2 tjedna od trenutka infekcije. Ova antitijela su primarni pokazatelji, međutim, kod gotovo 30% ljudi, pojava imunoglobulina M ukazuje na buđenje virusa koji je u tijelu dugo vremena.
- U trenutku kada je bolest postala kronična, u krvi bolesnika otkrivaju se imunoglobulini Ig G. Kada se herpesna infekcija ponovno aktivira u vrijeme slabljenja imunološkog sustava ili pod utjecajem drugih čimbenika, broj antitijela G naglo raste. .
- Osim navedenog, postoji Ig G za rane proteine herpesa tipa 1 i 2. Ova vrsta imunoglobulina pojavljuje se u krvi kasnije od Ig M, a također ukazuje na aktivaciju ili prisutnost akutnog oblika kroničnog herpesa.
Posljednja vrsta antitijela na herpes virus je Ig G avidnost na HSV (). Avidnost je procjena sposobnosti Ig G imunoglobulina za interakciju s infekcijom i naknadnu deaktivaciju virusa. Na početno stanje Bolesti Ig G vrlo sporo i slabo stupaju u interakciju s patogenom herpesa i imaju nisku razinu avidnosti. Nakon toga, kako stiže signal iz imunološkog sustava, avidnost Ig G imunoglobulina raste.
Normirane vrijednosti antitijela G i Ig M
Svaki laboratorij koji provodi krvne pretrage postavlja svoje standardne pokazatelje koji su navedeni na obrascu. Tumačenje ovog ili onog rezultata nije uvijek jasno prosječnom pacijentu. Ako je razina antitijela niska, navedene vrijednosti označavaju negativan rezultat testa, a ako vrijednosti prelaze standardni prag, tada podaci ukazuju na pozitivan test.
Objašnjenje rezultata analize:
- Anti – HSV Ig G. Tumačenje ovog rezultata pokazuje da je analiza otkrila prisutnost antitijela na virus, te da je bolest već pretrpjela. Prisutnost ovih antitijela može se utvrditi tijekom života osobe.
- Anti – HSV Ig M. U krvi su pronađena antitijela na virus herpesa što ukazuje na akutni proces bolesti. Nakon kompletnog tretmana, ovi rezultati analize ostaju još 2-3 mjeseca.
- Anti – HSV Ig M-/Anti – HSV Ig G-. Dekodiranje rezultata ukazuje na potpunu odsutnost infekcije. Žene koje su trudne pregledavaju se u svakom tromjesečju.
- Anti – HSV Ig M+/Anti – HSV Ig G+. Infekcija virusom u početnoj fazi. U tom slučaju postoji opasnost od infekcije djeteta u maternici.
- Anti – HSV Ig M+/Anti – HSV Ig G+. Dekodiranje rezultata znači egzacerbaciju ili prisutnost usporenog oblika.
- Anti – HSV Ig M-/Anti – HSV Ig G+. Virusna infekcija je u remisiji. Ako se tumačenje ove analize odnosi na trudnicu, tada otkrivena infekcija neće štetiti nerođenom djetetu, ali će u svakom slučaju biti propisano liječenje bolesti.
Priprema za nadolazeće testiranje na herpes
Testiranje na prisutnost antitijela na virus provodi se na prazan želudac. To znači da prije uzimanja testa pacijent ne smije uzimati hranu ili tekućinu 8 sati. Dan prije davanja krvi morate se suzdržati od pržene i masna hrana. Test na virus herpesa treba provesti u određeno doba dana, što će odrediti liječnik. Uglavnom je to vrijeme prije 10 ujutro.
Prije davanja krvi potrebno je isključiti emocionalno uzbuđenje i tjelesnu aktivnost. Sve to u određenoj mjeri utječe na konačni rezultat studije. Prije ulaska u prostoriju za testiranje potrebno je odmoriti se u čekaonici najmanje 15 minuta. Prije testiranja na herpes zabranjeno je koristiti bilo kakve lijekove. Ako to nije moguće, trebate obavijestiti svog liječnika.
Zbog činjenice da različiti laboratoriji koriste vlastite mjerne jedinice, testove i reagense za dijagnozu, tumačenje rezultata analize na virus infekcije može se međusobno razlikovati. U tom slučaju preporučljivo je ponoviti krvni test za herpes u istom laboratoriju. Na temelju dva nalaza liječnik će moći postaviti točniju dijagnozu.
Zašto je potrebna dijagnostika?
Herpes je jedna od najneugodnijih bolesti. Ova bolest se sastoji od brojnih grupiranih osipa koji su lokalizirani na određenim područjima tijela ovisno o vrsti herpesa. Pojava ovih znakova ukazuje na to da je imunitet osobe oslabljen. Uglavnom se izbijanja takvih "prehlada" javljaju u jesensko-zimskom razdoblju.
Kao što su znanstvenici utvrdili, virus herpesa boravi u ljudskom tijelu tijekom cijelog života. Uzroci infekcije su:
- slab imunološki sustav,
- kronična bolest,
- pušenje,
- zloupotreba alkohola,
- trudnoća i tako dalje.
Virus herpesa širi se kontaktom s biološkim tekućinama i kapljicama u zraku od nosača do zdrava osoba. U ovom trenutku statistike tvrde da je gotovo 90% svjetske populacije zaraženo herpesom.
Nemoguće je potpuno izliječiti herpes, ali postoje mnoga sredstva koja mogu suzbiti vanjske i unutarnje znakove prisutnosti virusa u tijelu. Moderna medicina čita veliki broj lijekova koji će pomoći u liječenju svih simptoma bolesti. Da bi liječenje bilo brzo i uspješno, morat ćete unaprijed dijagnosticirati prisutnost herpesa i početi se riješiti ove bolesti što je prije moguće. Stoga je potrebno znati koji testovi na herpes postoje u medicini i što oni znače.
Herpes simplex virus iznimno je raširen u cijelom svijetu, a svake godine bilježi se porast učestalosti. Razlog je što se većina infekcija odvija bez simptoma. Prijenos se najčešće događa tijekom razdoblja asimptomatskog virusnog opterećenja. Simptomatski, herpes se može izraziti u atipičnim osipima, stoga, osim pregleda kod dermatologa, morate se testirati na herpes:
- otkrivanje virusa u genitalnom području ili u eksudatu osipa;
- određivanje antigena u krvi.
Neki laboratoriji koriste molekularne serološke metode kojima se krv testira na manifestni herpes ako drugi testovi pokažu negativne rezultate. Također mogu odrediti koliko dugo je infekcija u tijelu.
Uzorke iz lezija s mjehurićima treba uzeti unutar prva tri dana od pojave. Kada se pojave kraste, koncentracija virusa pada. Konzumiranje alkohola može deaktivirati virus i učiniti test lažnim. Tamponi s kalcijevim alginatom također uništavaju herpes.
Testovi na herpes provode se na dvije metode:
- za izravnu dijagnozu, vezikula se probuši sterilnom iglom, nakon čega se uzmu virusne čestice iz izvora infekcije Mylarovim brisom;
- s neizravnim, u epruvetu se uzima 8-10 ml krvi.
Istraživanje virusnih čestica
Izravni testovi potvrđuju prisutnost virusa u područjima osipa ili u genitalnim sekretima. Idealan uzorak uzima se iz mjehurića koji se pojavio najkasnije prije 24 sata. U slučaju višestrukih osipa, ograde se izrađuju na nekoliko mjesta.
Virološka metoda smatra se zlatnim standardom za dijagnozu, ali njezina osjetljivost ovisi o stadiju lezije u trenutku uzimanja uzorka.
Osjetljivost je također 75% tijekom prve epizode osipa i 50% tijekom recidiva. Donirani materijal se inokulira u hranjivu podlogu koja se sastoji od fibroblasta kožice, pilećih embrija ili zečjih bubrega. Kultura se ispituje nakon 7-10 dana.
Pomoću centrifuge vrijeme sazrijevanja virusnih kultura smanjuje se na 16-48 sati, ali se smanjuje i osjetljivost metode.
Metoda bojenja specifičnih antitijela uključuje stimulaciju sinteze galaktozidaze, koja uzrokuje plavi sjaj zaraženih stanica. Nakon primjene imunofluorescencije, stanice se ispituju pod mikroskopom. Opseg ove metode je širok:
- izbor antivirusnog lijeka;
- procjena učinkovitosti terapije.
Rezultati stižu liječniku za dva dana.
Analiza na atipični herpes ili u kontroverznim slučajevima nadopunjuje se biološkim uzorkom: bijeli laboratorijski miševi zaraženi su zaraženim materijalom kako bi se procijenila aktivnost virusa.

Pregled pod mikroskopom
Za prikupljanje i proučavanje materijala izrađuje se struganje zaražene kože ili sluznice.
Citologija uključuje procjenu stanične morfologije i stadija infekcije. Vrsta staničnog oštećenja određena je oblikom i brojem jezgri u stanici. Herpes simplex karakteriziraju divovske višejezgrene Tzanckove stanice. Tako možete razlikovati kroničnu rekurentnu infekciju. Ponovljene lezije ocjenjuju se prema prisutnosti intranuklearnih inkluzija.
Ova metoda je brza i pristupačna jer se rezultati mogu dobiti nakon tri sata.
Također pročitajte:
Elektronski mikroskop također ubrzava dijagnostiku, ali točnost ovisi o količini virusa u uzorku. Ako je koncentracija niža od 1 prema 10 na 6. potenciju čestica po 1 ml, tada je potrebno centrifugiranje. Pod elektronskim mikroskopom nemoguće je razlikovati herpes simplex od vodenih kozica. Rezultat se može dobiti za tri sata, ali se metoda smatra radno intenzivnom i skupom.
DNA dijagnostika virusa
Nove metode za određivanje infekcije herpes virusom uključuju hibridizaciju i lančanu reakciju polimerazom.
U DNA hibridizaciji, virusni genom se određuje nakon što se veže na označenu molekulu. Međutim, metoda se rijetko koristi zbog dugog čekanja na rezultate - od pet do sedam dana. Ako je količina virusa u uzorku niska, rezultati su lažno negativni.
Lančana reakcija polimeraze uključuje stvaranje višestrukih kopija dijela DNK pomoću enzima DNK polimeraze.
Za dijagnozu odabire se gen koji razlikuje virus herpesa od drugih.
Metoda može detektirati prisutnost virusa, dati informacije o broju virusnih kopija ili kvantificirati virusno opterećenje. Da biste pratili dinamiku jednog rezultata analize, morate predati materijal za PCR dijagnostiku u jednom laboratoriju.
![]()
Postoji mogućnost izobličenja rezultata:
- lažni negativi se dobivaju kada se prekrši tehnologija ili se koriste reagensi niske kvalitete;
- lažno pozitivni - kada se broje DNK kopije otvorenim metodama.
Postoji preciznija PCR tehnika u kojoj se kopije DNK broje kako ciklusi napreduju, a ne na kraju procesa.
Metoda obrnute transkripcije za brojanje virusne mRNA, pokazatelja koji procjenjuje aktivnost ekspresije virusnog gena, pomaže u razlikovanju latentne infekcije od reaktivirane.
Za visokopreciznu PCR dijagnostiku dovoljna je jedna molekula DNK, a rezultati će biti gotovi za šest sati. PCR je taj koji uspostavlja vezu između razine aktivnosti virusa i ozbiljnosti manifestacija zaraznog procesa.
Određivanje antigena
Za određivanje antigena virusa potrebna je imunofluorescencija. Za izvođenje analize, imunoglobulini su označeni bojama koje daju zeleni ili grimizni sjaj. Metoda eliminira lažno pozitivne i lažno negativne PCR rezultate.
Serološke metode
Morate donirati krv za herpes kako biste otkrili IgM i IgG imunoglobuline na virus:
- Kada se otkrije IgM, govore o akutnom procesu, iako se specifični imunoglobulini pojavljuju 7-14 dana nakon infekcije i ostaju u krvi do 1-3 mjeseca. Ponekad stanice dulje perzistiraju, što iskrivljuje sliku tijeka infekcije.
- Antitijela sekundarnog imunološkog odgovora IgG otkrivaju se u krvi s daljnjim razvojem infekcije, što ukazuje na latentnu i kroničnu infekciju, kao i reaktivaciju herpesa.
Kombinacijom PCR i serološke dijagnostike procjenjuje se funkcioniranje imunološkog sustava.
Visoki brojevi PCR sa slabom ekspresijom protutijela znače nisku humoralnu imunost, na temelju koje se propisuju pripravci imunoglobulina ili stimulacija proizvodnje protutijela.
Procjena imuniteta nužna je kod recidiva virusa, budući da potiskuje imunitet zaraženog organizma. Serološka metoda otkriva nedostatak imunološkog odgovora i pokazuje učinkovitost terapije lijekovima za herpes.

Informacije za žene
Žene trebaju znati gdje i kako se testirati na herpes kada planiraju trudnoću. Dermatolog bi trebao dešifrirati laboratorijske pretrage. U rezultatima, nasuprot vrsti specifičnih imunoglobulina, postoji "plus", što znači pozitivan rezultat ili detekcija, kao i "minus" - nisu otkrivene čestice, što je važno za prepoznavanje stadija infekcije:
- u nedostatku IgM i prisutnosti IgG ranim proteinima i kasnim proteinima, govore o akutnom stadiju infekcije ili recidiva;
- u nedostatku IgM i IgG na rane proteine, ali prisutnost IgG na kasne proteine, govore o prijenosu virusa;
- prisutnost IgM i IgG na rane proteine bez otkrivanja protutijela na kasne proteine ukazuje na primarnu akutnu infekciju;
- prisutnost IgM, IgG do ranih i kasnih proteina ukazuje na primarnu infekciju;
- odsutnost svih vrsta antitijela znači da nema infekcije.
Trudnicama se mogu dati krvne pretrage na herpes simplex kako bi se otkrila IgG protutijela, koja pokazuju da je fetus zaštićen.
Da biste brzo i ispravno izliječili herpes, morate pravovremeno provesti studiju o herpesu. U svakom trenutku možete napraviti test na virus kako biste provjerili postoji li virus i koja se vrsta virusa nastanila u tijelu. Postoji nekoliko vrsta herpesa. Tri vrste se smatraju najčešćim: herpes na usnama i drugim dijelovima lica, genitalni herpes, vodene kozice ili herpes herpes. Test krvi za herpes pomoći će u provjeri prisutnosti virusa. Osoba možda nema vanjskih manifestacija, ali je nositelj infekcije. Dijagnoza herpesa je važna pri planiranju trudnoće. Budući da prijenos virusa sa žene na nerođeni fetus može uzrokovati ozbiljne komplikacije.
Herpesvirusnu infekciju teško je zamijeniti s drugim virusnim bolestima. Karakteristična značajka bilo koje vrste su: stvaranje mjehurića s tekućinom, koji pucaju i nastaju rane, a zatim se prekrivaju skorupom. Nakon nekog vremena nestaju i koža zacjeljuje.
Svi ljudi, čak i novorođenčad, mogu se zaraziti virusom tipa 1. Genitalni herpes tijekom seksualne aktivnosti. Oralnim kontaktom virusi tipa 1 i 2 mogu se prenijeti na usne i intimne organe.
Test krvi za herpes infekciju često se nudi trudnicama i onima koji planiraju dijete. Studija određuje prisutnost protutijela na herpesvirusnu infekciju.
Krv se daje za herpes laboratorijskom metodom koja se sastoji od nekoliko faza:
- Reakcija imunofluorescencije (RIF).
- Virološko ispitivanje.
Ove metode određuju točan rezultat, ali zbog visoke cijene testiranje na herpes rijetko se radi.
Krv se može darovati i drugim metodama koje su pristupačnije i raširenije:
- serološki pregled (samo pomaže u otkrivanju virusa, ali ne određuje koji tip, osobito tipovi 1 i 2);
- specifični imunodot glikoprotein (studija utvrđuje herpes i njegovu vrstu).
Dijagnostičke metode
Dijagnostika virusa tipa 1 i 2 provodi se pomoću dvije metode: imunoenzimskom analizom (ELISA) i PCR (lančana reakcija polimerazom).
ELISA-om se utvrđuje prisutnost i broj protutijela koja se nazivaju imunoglobulini. Za svaki virus klasificiraju se različita antitijela. Na primjer, kada je virus prisutan u ljudskom tijelu, otkriva se imunoglobulin M (IgM). Mogu se otkriti unutar 14 dana od infekcije. U nekim slučajevima prisutnost IgM ukazuje na aktivaciju infekcije koja je davno ušla u tijelo i bila tamo u stanju mirovanja.

U slučaju kronične bolesti, IgG imunoglobulini se otkrivaju u testu krvi za herpes. Kada virus postane aktivan, IgG je obično povišen. Također se razlikuje IgG na rane rane proteine virusa.
Kada se osoba zarazi infekcijom herpesvirusom, u krvi se stvaraju antitijela. Za njihovu identifikaciju može se koristiti ELISA metoda. Prvo se pojavljuju antitijela IgM, a zatim IgG. Njihov ukupni broj pomaže u određivanju stadija bolesti. Tumačenje testova je sljedeće: ako je razina antitijela niska, rezultat je negativan. Tipično, IgG znači pozitivan titar. A titri IgM i IgA su negativni. Norma titara pokazuje pokazatelje IgG (1: 4) i IgM (1: 5). Kada se premaši, to ukazuje na recidiv bolesti.
Pokazatelji analize
ELISA metoda daje 100% rezultat, a također može otkriti koji su (tipovi 1 i 2) prisutni u tijelu.
Postoje dvije metode za određivanje virusa herpesa:
- kvalitativni. ELISA pomaže u određivanju prisutnosti protutijela i vrste virusa kod osobe;
- kvantitativni. Uz njegovu pomoć moguće je otkriti titar protutijela i stanje ljudskog imuniteta.

Ako je titar antitijela visok, to ukazuje na pozitivan rezultat i da je osoba nedavno bolovala.
PCR metoda pomaže u otkrivanju virusa u krvi, slini, urinu ili ispljuvku. Može se otkriti u početnoj fazi infekcije. ELISA metoda otkriva samo prisutnost antitijela u organizmu (IgG i IgM), a ne dijagnosticira herpes. Stoga se dodatno koristi PCR metoda, koja može identificirati uzročnika bolesti.
Pregled uključuje otkrivanje virusa u razmazu pomoću PCR-a i test krvi na prisutnost protutijela na HSV. Važno je napomenuti da dijagnostika pomoću PCR-a ne identificira vrste virusa. Test krvi može točno otkriti koja je vrsta virusa prisutna.
Dekodiranje PCR testa krvi za herpes daje zaključak: negativan titar (nema patogena) i pozitivan titar (postoji infekcija). Ponekad može doći do jako pozitivnog rezultata. Ova metoda pomaže identificirati čak mala količina virusa u krvi pomoću titra. Prednost PCR-a je otkrivanje herpesvirusne infekcije tipa 1 i 2 odmah nakon infekcije, kada se još nije očitovala.
Test krvi za herpes treba uzeti ujutro na prazan želudac. Prije vađenja krvi ne smijete jesti 8 sati, a dan prije isključite iz prehrane masnu i uljanu hranu, alkohol i lijekove.
Morate smanjiti tjelesnu aktivnost i ne živcirati se. Preporuča se mirno sjediti pola sata prije davanja krvi.
Vrijedno je pristupiti testu odgovorno. Pogrešan pristup može dati iskrivljenu informaciju: titar može biti previsok ili prenizak. Tada će liječenje biti neučinkovito.
Krv za analizu uzima se iz lakatne vene. Urin se rijetko prikuplja od djeteta ili odrasle osobe kako bi se odredio tip virusa.
Što znače rezultati?
Dešifriranje testova pomoći će u određivanju prisutnosti virusa u djeteta ili odrasle osobe. Bolje je ako takvo mišljenje daje iskusni stručnjak. Na papiriću će biti naznačeni pokazatelji s brojevima, kao i koja je razina antitijela potrebna normalno kod odrasle osobe i djeteta.
Kada su pokazatelji manji od norme, to je negativan rezultat, a ako je više, to je pozitivan rezultat. Postoje slučajevi kada se dobije izrazito pozitivan rezultat. Zatim se preporuča ponovno napraviti test kako bi se osigurala točna dijagnoza. Možda je pacijent prekršio pravila za polaganje testa, pa je količina titra pokazala precijenjeni rezultat.
Raščlamba pokazatelja je sljedeća:

- protiv – HSV Igg. Visoke razine ukazuju na herpes infekciju u tijelu. Normalni pokazatelji se otkrivaju u odsutnosti infekcije;
- anti-HSV IgM. Pogoršanje bolesti, moguć je vrlo pozitivan rezultat;
- anti – HSV IgM - i HSV Igg -. Nedostatak antitijela. Ovaj rezultat je loš za trudnice, jer su potrebne za zaštitu od herpesa;
- anti – HSV IgM + i anti – HSV Igg +. Ako su titri pozitivni, to ukazuje na početnu fazu infekcije virusom ili egzacerbaciju. Postoji opasnost od zaraze djeteta tijekom trudnoće;
- anti – HSV IgM - i Anti – HSV Igg +. Ovaj pokazatelj je normalan, ukazuje na remisiju bolesti. Nemoguće je zaraziti nerođeno dijete, ali u svrhu prevencije potrebno je provesti liječenje.
Kada se otkriju IgM protutijela u niskom titru, to ukazuje na početnu infekciju ili pogoršani oblik bolesti. Da bi se postavila točna dijagnoza, preporuča se nakon nekog vremena ponoviti test i usporediti titar. Potrebno je povećati titar najmanje 4 puta, tek tada se može potvrditi egzacerbacija bolesti.
Tumačenje može varirati u različitim laboratorijima, budući da se koriste različiti reagensi i da su uspostavljeni posebni standardi za mjerne jedinice (titre).
Potreba za analizom
Zašto se testirati na herpes?

Ovo pitanje zabrinjava mnoge ljude. Uostalom, vizualnim pregledom liječnik može dijagnosticirati bolest na temelju vanjskih znakova. Ali genitalni herpes može se prepoznati samo laboratorijskim pretragama.
Postoje mnoge zarazne bolesti koje se prenose spolnim putem. Stoga je uz pomoć testova moguće identificirati herpes i započeti pravovremenu terapiju. Opasnost od herpesa je u tome što se djetetu može prenijeti porođajnim kanalom, a posljedice za dojenčad mogu biti teške. Stoga trudnice opetovano daju krv za otkrivanje herpesa tipa 1 i 2.
Osim toga, ako ljude često muče herpes osip, potrebno je identificirati njegov uzrok. Kvalitativna metoda pomaže u proučavanju ljudskog imunološkog sustava i sposobnosti borbe protiv virusa. Nakon toga se imunološki sustav može prilagoditi. Da biste to učinili, preporuča se voditi zdrav način života, izbjegavati stres i pravilno jesti.
Test krvi je neophodan, jer stručnjaci ne samo da otkrivaju virus u ljudskom tijelu, već i utvrđuju je li infekcija primarna ili latentna.