एड्स और उसके लक्षण. मानव शरीर में एचआईवी (एड्स) क्यों विकसित होता है?
जो सीडी4 लिम्फोसाइटों के स्तर में गंभीर कमी की विशेषता है, जिसमें विभिन्न माध्यमिक संक्रामक और ऑन्कोलॉजिकल रोग अपरिवर्तनीय हो जाते हैं, यानी विशिष्ट उपचार अप्रभावी होता है। एड्स अनिवार्य रूप से एक प्रतिकूल घातक परिणाम की ओर ले जाता है।
2012 में, रूस में एचआईवी संक्रमण के "ताजा" मामलों वाले 69,000 से अधिक लोगों की पहचान की गई थी, जिनमें से 20,000 को इस बीमारी - एचआईवी संक्रमण, और बाकी - स्पर्शोन्मुख एचआईवी-पॉजिटिव स्थिति के साथ पंजीकृत किया गया था। नए मामलों में 17 साल से कम उम्र के बच्चों के मामले 800 से ज्यादा दर्ज किए गए हैं. 2012 का डेटा पिछले वर्ष की तुलना में 12% अधिक है। एड्स से होने वाली मौतों की संख्या लगातार बढ़ती जा रही है। 2012 में इनकी संख्या 20511 थी, जो 2011 की तुलना में 11.5% अधिक है।
मनुष्यों में एड्स के कारण
यह सिंड्रोम, एचआईवी संक्रमण की तरह, मानव इम्युनोडेफिशिएंसी वायरस (कई प्रकार) के कारण होता है, जिसे लेख में अधिक विस्तार से पढ़ा जा सकता है: "एचआईवी संक्रमण"। एचआईवी एक आरएनए वायरस है। एचआईवी की रोगजनक क्रिया की एक विशेषता प्रतिरक्षा कोशिकाओं को संक्रमित करने की क्षमता है जिनकी सतह पर कुछ रिसेप्टर्स (सीडी4) होते हैं - ये टी-लिम्फोसाइट्स, मैक्रोफेज, डेंड्राइटिक कोशिकाएं हैं। एचआईवी किसी कोशिका को संक्रमित करके उसकी मृत्यु का कारण बनता है। एचआईवी प्रजनन का तार्किक परिणाम गंभीर इम्युनोडेफिशिएंसी - एड्स का विकास है।
एड्स का स्रोत वह व्यक्ति है जो ऊष्मायन अवधि (संक्रमण के क्षण से नैदानिक लक्षणों की शुरुआत तक की अवधि) के दौरान पहले से ही संक्रामक हो जाता है, संक्रामक अवधि एचआईवी संक्रमण के बुखार चरण, माध्यमिक रोगों के अव्यक्त चरण तक जारी रहती है। सबसे बड़ी संख्यारोगी ठीक एड्स चरण (टर्मिनल चरण) में सभी जैविक मीडिया के साथ वायरस उत्सर्जित करता है।
एचआईवी संक्रमण एक रक्त-जनित रोग है, यानी संक्रमण रक्त के माध्यम से होता है, हालांकि, वायरस को गर्भाशय ग्रीवा, वीर्य द्रव, मस्तिष्कमेरु द्रव, मूत्र, लार, आँसू आदि के स्राव से भी अलग किया जा सकता है। गुप्त रूप से एचआईवी रोगी के शरीर में वायरल लोड की डिग्री पर निर्भर करता है।
तीन मुख्य संचरण तंत्र हैं:
1) यौन (एकल योनि संपर्क से 0.1% संक्रमण और गुदा संपर्क से 1% संक्रमण, लेकिन यदि नियमित संपर्क हो तो संक्रमण का प्रतिशत काफी बढ़ जाता है)। संक्रमण का एक महत्वपूर्ण जोखिम बाधा सुरक्षात्मक उपकरण (कंडोम) के उपयोग के बिना निर्बाध यौन व्यवहार है।
2) पैरेंट्रल (अंतःशिरा, इंट्रामस्क्युलर) इंजेक्शन और संक्रमित रक्त का आधान (अंतःशिरा दवा के उपयोग से संक्रमण का खतरा लगभग 30% है, संक्रमित रक्त के आधान के साथ - 90% तक)।
3) ट्रांसप्लासेंटल (मां से भ्रूण तक), जिसमें बच्चे के संक्रमित होने का खतरा 30% तक पहुंच जाता है। प्रसव और स्तनपान के दौरान भी एचआईवी का संक्रमण संभव है।
एचआईवी के प्रति संवेदनशीलता काफी अधिक है। महिला आबादी में, महिला यौनकर्मियों में जोखिम पहले से अधिक माना जाता था। वर्तमान में, एचआईवी रोगियों और नशीली दवाओं के उपयोगकर्ताओं की पत्नियों में एक निश्चित आवृत्ति के साथ एचआईवी का पता लगाया जाता है जो यौन संबंधों के दौरान सुरक्षा के साधनों की उपेक्षा करते हैं।
आपको कौन से एचआईवी परीक्षण कराने की आवश्यकता है और क्यों, इसके बारे में वीडियो:
एड्स के दौरान मानव प्रतिरक्षा प्रणाली में परिवर्तन
यह सिंड्रोम तब विकसित होता है जब सीडी4 लिम्फोसाइटों की संख्या घटकर 200 कोशिकाओं प्रति 1 μl (या 0.2 प्रति 109/लीटर से कम) हो जाती है। जब वे 1 μl में 50 कोशिकाओं से कम हो जाते हैं तो रोग का क्रम अपरिवर्तनीय हो जाता है। ये मानव शरीर की प्रतिरक्षा का गहरा उल्लंघन हैं, जिसमें शामिल होने वाली माध्यमिक बीमारियों का विरोध करने की कोई क्षमता नहीं है। अर्थात् सुरक्षा की मुख्य बाधा नष्ट हो जाती है।
सीडी4 लिम्फोसाइटों पर एचआईवी चरणों की निर्भरता
मनुष्यों में एड्स के लक्षण
एड्स चरण की अभिव्यक्तियाँ आमतौर पर एचआईवी संक्रमण के विकास के संकेतों से पहले होती हैं और, एचआईवी के पहले लक्षणों की तरह, वे बहुत विविध हैं। यह विभिन्न संक्रामक जीवाणु, वायरल, फंगल संक्रमण, घातक नवोप्लाज्म हो सकता है। उनकी विशिष्ट विशेषता सामान्यीकृत रूपों के विकास (यानी, कई अंगों और प्रणालियों की हार के साथ) के साथ-साथ उपचार की कम प्रभावशीलता के साथ तेजी से प्रगति है।
निश्चित हैं अवसरवादी बीमारियाँ एड्स की विशेषता हैं:
1) अन्नप्रणाली, श्वासनली, ब्रांकाई, फेफड़ों के कैंडिडिआसिस (जीनस कैंडिडा के कवक के कारण - श्लेष्म झिल्ली के सामान्य वनस्पतियों के प्रतिनिधि, लेकिन एड्स के साथ एक आक्रामक पाठ्यक्रम प्राप्त करना)
2) क्रिप्टोकॉकोसिस एक्स्ट्रापल्मोनरी (खमीर जैसी कैप्सुलर कवक क्रिप्टोकोसी के कारण होता है जो संक्रमित करने में सक्षम नहीं होते हैं) स्वस्थ व्यक्ति, और एड्स के साथ, तंत्रिका तंत्र, त्वचा और फेफड़ों के घावों के गंभीर रूप देखे जाते हैं)।
3) क्रिप्टोस्पोरिडिओसिस (पाचन तंत्र को नुकसान और गंभीर दस्त के विकास के साथ एक प्रोटोजोअल रोग)।
4) यकृत, प्लीहा, लसीका प्रणाली, केंद्रीय तंत्रिका तंत्र को नुकसान के साथ साइटोमेगालोवायरस संक्रमण (प्रतिरक्षात्मक रूप से मजबूत शरीर में टाइप 4 हर्पीसवायरस एक अव्यक्त रूप का कारण बनता है - स्पर्शोन्मुख; एड्स के साथ - परिवर्तन आक्रामक सामान्यीकृत होते हैं)।
5) वायरस के कारण होने वाला हर्पेटिक संक्रमण हर्पीज सिंप्लेक्सआंतरिक अंगों (ब्रोंकाइटिस, निमोनिया, एसोवागिटिस) के सामान्य रूप और क्षति के रूप में।
6) कपोसी का सारकोमा (टाइप 8 हर्पीसवायरस के कारण होने वाला एक प्रणालीगत घातक ट्यूमर जो त्वचा और आंतरिक अंगों - हड्डी के ऊतकों, जठरांत्र पथ, तंत्रिका तंत्र और अन्य) पर दिखाई देता है।
7) प्राथमिक मस्तिष्क लिंफोमा
8) लिम्फोइड इंटरस्टिशियल निमोनिया
9) माइकोबैक्टीरियोसिस (तपेदिक सहित), जो आंतरिक अंगों (फेफड़ों, त्वचा, लसीका तंत्र, हड्डी के ऊतकों) को नुकसान के साथ प्रसारित या व्यापक रूपों का चरित्र प्राप्त कर लेते हैं।
10) न्यूमोसिस्टिस निमोनिया (न्यूमोसिस्टिस के कारण होता है और लगातार फेफड़ों को गंभीर क्षति होती है)
11) केंद्रीय तंत्रिका तंत्र का टोक्सोप्लाज्मोसिस (टॉक्सोप्लाज्मोसिस - इंट्रासेल्युलर सूक्ष्मजीव - स्वस्थ लोगों में अव्यक्त या स्पर्शोन्मुख रूपों का कारण बनता है; एड्स के साथ, यह मेनिंगोएन्सेफलाइटिस और अन्य अभिव्यक्तियों के विकास के साथ केंद्रीय तंत्रिका तंत्र का एक घाव है)।
12) प्रगतिशील मल्टीफोकल ल्यूकोएन्सेफैलोपैथी।
एचआईवी संक्रमण के इस चरण की अभिव्यक्ति विविध है और किसी विशेष रोगी में एक विशेष समय पर विकसित होने वाली बीमारियों की जटिलता पर निर्भर करती है। ये वायरल मिश्रित संक्रमण हो सकते हैं (उदाहरण के लिए, साइटोमेगालोवायरस और हर्पीस सिम्प्लेक्स वायरस के कारण होने वाला हर्पेटिक), गंभीर माइकोबैक्टीरियोसिस की पृष्ठभूमि के खिलाफ एक प्रणालीगत फंगल संक्रमण विकसित होना संभव है, यह एक युवा व्यक्ति में कपोसी के सरकोमा की घटना हो सकती है क्रोनिक हेपेटाइटिस और विभिन्न एटियलजि के निमोनिया की पृष्ठभूमि के खिलाफ।
एड्स चरण की विशेषताएं, निश्चित रूप से, उत्पन्न होने वाली माध्यमिक बीमारियों की गंभीरता, लगातार पाठ्यक्रम (अर्थात, किए जा रहे विशिष्ट उपचार पर प्रभाव की कमी), रोग की प्रगति (अर्थात,) हैं। नए लक्षणों का जुड़ना, जो रोगी की स्थिति को बढ़ा देता है) और, परिणामस्वरूप, लक्षणों की अपरिवर्तनीयता।
एड्स की गैर-संक्रामक अभिव्यक्तियाँ
1) रोगियों की थकावट या कैशेक्सिया (शरीर के वजन में मूल के 10-15% से अधिक की गंभीर कमी)। आमतौर पर, दिन में 2-3 या अधिक बार क्रोनिक मल विकारों के साथ वजन कम होता है। कुपोषण का कारण लगातार अवसरवादी संक्रमण है जो भूख में कमी और आंतों में कुपोषण का कारण बनता है।
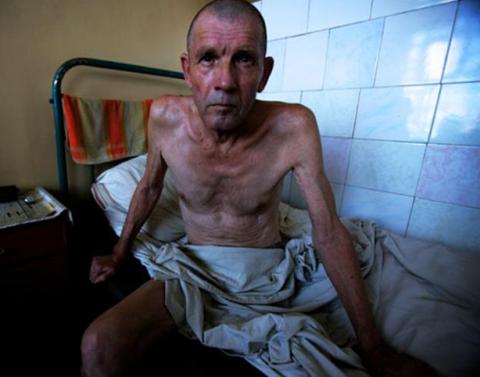
कैचेक्सिया
2) परिधीय पोलीन्यूरोपैथी (अंगों में गंभीर दर्द, खड़े होने, चलने और अन्य गतिविधियों से बढ़ जाना)।
3) मनोभ्रंश (इसका कारण वायरस का न्यूरोटॉक्सिक प्रभाव है)। रोगी की धीमी गति, असावधानी, स्मृति हानि, धीमी प्रतिक्रिया, उदासीनता, ध्यान केंद्रित करने में कठिनाई, निष्क्रियता, अलगाव से प्रकट होता है। यह 10-15% मामलों में विकसित होता है।
4) कार्डियोमायोपैथी (फोकल मायोकार्डियल क्षति का कारण) - हृदय गतिविधि की कमजोरी, शारीरिक गतिविधि के दौरान सांस की तकलीफ, दर्द, लय गड़बड़ी।
5) मायलोपैथी (रीढ़ की हड्डी को नुकसान) चरम सीमाओं के स्पास्टिक पैरापैरेसिस द्वारा प्रकट होता है, जो चाल में गड़बड़ी, चरम सीमाओं में कमजोरी, सामान्य गतिविधियों को करने में असमर्थता और संभवतः पेशाब के कार्य के उल्लंघन से प्रकट होता है।
6) गैर-हॉजकिन का लिंफोमा (विभिन्न समूहों के लिम्फ नोड्स का दर्द रहित इज़ाफ़ा)।
महत्वपूर्ण अंगों को गंभीर क्षति होने पर मृत्यु हो सकती है
(फेफड़े, मस्तिष्क, आदि), संचार संबंधी विकार और जटिलताएँ। एड्स की अवस्था 1 से 3 वर्ष तक रहती है।
एचआईवी संक्रमण में एड्स के चरण का निदान
1) नैदानिक और महामारी विज्ञान निदान। एड्स के चरण तक पहुंचने वाले लगभग सभी रोगी क्षेत्रीय एड्स केंद्रों में पंजीकृत होते हैं और नियमित चिकित्सा जांच से गुजरते हैं। एचआईवी संक्रमण के लिए महामारी विज्ञान डेटा पहले ही एकत्र किया जा चुका है। एक गंभीर पाठ्यक्रम के साथ विभिन्न अवसरवादी संक्रमणों की उपस्थिति इस चरण पर संदेह करना और रोगी की आगे की जांच करना संभव बनाती है।
2) प्रयोगशाला निदान।
- विशिष्ट - सीडी4-लिम्फोसाइटों के स्तर में 50 कोशिकाओं प्रति μl तक की कमी; वायरल लोड में वृद्धि;
- किसी विशेष संक्रमण के लिए विशिष्ट प्रयोगशाला मानदंड (एंटीजन और एंटीबॉडी के लिए रक्त और अन्य जैविक तरल पदार्थ, पीसीआर डायग्नोस्टिक्स);
- सामान्य प्रयोगशाला डेटा (रक्त, मूत्र, जैव रासायनिक अध्ययन)।
- कुछ अंगों और प्रणालियों के घावों का वाद्य निदान (अल्ट्रासाउंड, एक्स-रे, एमआरआई)।
एक। संगठनात्मक और शासन उपाय- एक सुरक्षात्मक शासन का निर्माण. एड्स चरण के सभी रोगियों को एड्स केंद्रों या संक्रामक रोग अस्पतालों के विशेष अस्पतालों में अनिवार्य अस्पताल में भर्ती कराया जाता है। बिस्तर पर आराम और अच्छा पोषण दिखाया गया।
 बी। चिकित्सा उपचार. इसमें शामिल हैं:
बी। चिकित्सा उपचार. इसमें शामिल हैं:
1) एंटीरेट्रोवाइरल थेरेपी - एआरटी (एचआईवी के प्रजनन को दबाने के उद्देश्य से) दवाओं के उदाहरण: एज़िडोथाइमिडीन, ज़िडोवुडिन, ज़ैल्सीटाबाइन, डेडानोसिन, सैक्विनवीर, नेविरापीन, लैमिवुडिन और कई अन्य। दवाओं को संयोजनों में निर्धारित किया जा सकता है जो केवल डॉक्टर द्वारा रोगियों के वायरल लोड और इम्युनोडेफिशिएंसी की गंभीरता के आधार पर निर्धारित किया जाता है। एआरटी के लिए संकेत सीडी4 लिम्फोसाइटों में प्रति μl 350 कोशिकाओं से कम की कमी है। जब उनकी संख्या 50 कोशिकाओं/μl तक पहुंच जाती है, तो चिकित्सा लगातार की जाती है।
2) द्वितीयक अवसरवादी रोगों की कीमोप्रोफिलैक्सिस
कैंडिडिआसिस और क्रिप्टोकॉकोसिस के लिए, एंटिफंगल दवाएं (निस्टैटिन,
फ्लुकोनाज़ोल, एम्फोटेरिसिन बी, आइसोकोनाज़ोल, केटोकोनाज़ोल)। टोक्सोप्लाज़मोसिज़ के साथ, पाइरीमेथामाइन, सल्फ़ैडिमेसिन और कैल्शियम फोलिनेट की एक संयुक्त योजना निर्धारित की जाती है। दाद संक्रमण के लिए, एंटीवायरल दवाओं (एसाइक्लोविर, फैम्सिक्लोविर, वैलेसीक्लोविर) का उपयोग किया जाता है। एड्स में साइटोमेगालोवायरस संक्रमण के लिए गैन्सीक्लोविर के मतभेदों की उपस्थिति में गैन्सीक्लोविर - सिमेवेन या फोस्कार्नेट के पैरेंट्रल रूप की नियुक्ति की आवश्यकता होती है। कपोसी के सारकोमा की घटना के लिए चिकित्सा आहार में विशिष्ट दवाओं (प्रोस्पिडिन, विन्क्रिस्टिन, विन्ब्लास्टाइन, एटोपोसाइड) को शामिल करने की आवश्यकता होती है। तपेदिक के मामले में, इस बीमारी के लिए मानक उपचार आहार (आइसोनियोसाइड और अन्य) की दवाएं एआरटी से जुड़ी होती हैं।
न्यूमोसिस्टोसिस के साथ, बाइसेप्टोल, बैक्ट्रीम निर्धारित हैं।
3) पॉसिंड्रोमिक थेरेपी (रोग सिंड्रोम की गंभीरता और अभिव्यक्तियों के आधार पर)
एचआईवी संक्रमण में एड्स चरण की रोकथाम
एड्स की शुरुआत की रोकथाम काफी हद तक स्वयं रोगी की चेतना पर निर्भर करती है। वायरल लोड और इम्यूनोग्राम के लिए नियमित रक्तदान के साथ एड्स केंद्र में किसी विश्वसनीय डॉक्टर के पास समय पर जाना, साथ ही अवसरवादी रोगों का समय पर निदान इस कार्य को बहुत सुविधाजनक बनाता है। 350 कोशिकाओं/μl से नीचे सीडी4 लिम्फोसाइटों के स्तर में कमी अत्यधिक सक्रिय एंटीरेट्रोवाइरल थेरेपी (HAART) की नियुक्ति के लिए एक संकेत है। उसी समय, उपस्थित चिकित्सक माध्यमिक अवसरवादी संक्रमणों की रोकथाम के लिए विशिष्ट दवाओं के निवारक पाठ्यक्रम निर्धारित करता है।
संक्रमण विशेषज्ञ डॉक्टर बायकोवा एन.आई.
शब्दावली का थोड़ा सा
"विषय को समझने के लिए, किसी को शब्दावली को परिभाषित करना होगा।"
एफ. बेकन.
एंटीबॉडीज़, उर्फ इम्युनोग्लोबुलिनप्रोटीन अणु हैं. इस शरीर में एक एंटीजन के प्रवेश के बाद वे शरीर में (सामान्य रूप से) संश्लेषित होते हैं। एंटीबॉडीज़ एंटीजन से जुड़ते हैं और उसे निष्क्रिय कर देते हैं।
एंटीजन- बड़े अणु (मैक्रोमोलेक्यूल्स) जो शरीर में एंटीबॉडी के संश्लेषण को उत्तेजित करने और उनसे जुड़ने में सक्षम हैं।
प्रतिरक्षा प्रणाली की कोशिकाएँ- बहुत सारी कोशिकाएं हैं, किसी न किसी तरह से प्रतिरक्षा प्रतिक्रियाओं में भाग लेती हैं, जिनमें से मुख्य हैं मैक्रोफेज, लिम्फोसाइट्स (टी-लिम्फोसाइट्स और बी-लिम्फोसाइट्स)। टी-लिम्फोसाइट्स मुख्य रूप से सेलुलर प्रतिरक्षा के लिए जिम्मेदार होते हैं (अर्थात, संक्रमण के प्रति शरीर की प्रतिरोधक क्षमता मुख्य रूप से कोशिकाओं के काम के कारण होती है, ये कोशिकाएं शरीर के सूक्ष्मजीवों या प्रभावित कोशिकाओं को ही नष्ट कर देती हैं - इनकी आवश्यकता क्यों है, यह एक स्रोत है संक्रमण का) बी-लिम्फोसाइट्स ह्यूमर इम्युनिटी के लिए जिम्मेदार होते हैं, यानी वे एंटीबॉडी का उत्पादन करते हैं। मैं तुरंत ध्यान देना चाहता हूं कि कोई विशुद्ध रूप से सेलुलर या विशुद्ध रूप से हास्य प्रतिरक्षा नहीं है, यह हमेशा मिश्रित होती है (एक या दूसरे प्रकार की प्रबलता)। इसके अलावा, बी-लिम्फोसाइट्स काम नहीं कर सकते हैं यदि उन्हें टी-लिम्फोसाइटों द्वारा सहायता नहीं मिलती है (उनमें से कुछ को "सहायक" कहा जाता है, अर्थात सहायक)।
एचआईवी संक्रमण
"कल किसी को बिस्तर पर जागने पर एहसास होगा कि वह एक लाइलाज बीमारी से पीड़ित है।"
वी. त्सोई.
"एचआईवी संक्रमण एक दीर्घकालिक और गंभीर बीमारी है जो मानव प्रतिरक्षा प्रणाली की कोशिकाओं को नुकसान पहुंचाती है, जिसके खिलाफ अभी तक कोई दवा विकसित नहीं हुई है। प्रभावी तरीकेउपचार और विशिष्ट प्रोफिलैक्सिस के साधन (टीके)।
एम.वी. गैलिना.
इस बीमारी में, प्रतिरक्षा का उल्लंघन जन्मजात नहीं है, लेकिन रोगज़नक़ के गुणों के एक निश्चित सेट की उपस्थिति से जुड़ा हुआ है - एचआईवी संक्रमण, हालांकि लोकप्रिय साहित्य में, इसके कारण होने वाली बीमारी के संबंध में, एड्स की अवधारणा (अधिग्रहित इम्युनोडेफिशिएंसी सिंड्रोम) अधिक आम है।
एचआईवी एक आरएनए युक्त वायरस है जो रेट्रोवायरस के परिवार से संबंधित है, जो लेंटिवायरस (धीमे वायरस) का एक उपपरिवार है। वर्तमान में, वायरस के दो प्रकार ज्ञात हैं - एचआईवी-1 और एचआईवी-2, बाद वाला मुख्य रूप से पश्चिम अफ्रीका में पाया जाता है। एचआईवी-1 और एचआईवी-2 में लिम्फोट्रोपिक (लिम्फोसाइटों पर कार्य करता है) और साइटोपैथिक (कोशिका मृत्यु का कारण) क्रिया होती है, संरचनात्मक और एंटीजेनिक विशेषताओं में भिन्न होती है। एक बार मानव शरीर में एचआईवी के कारण सीडी4+ टी कोशिकाओं की संख्या में गिरावट आ जाती है और इस प्रकार सीडी8+ टी लिम्फोसाइटों की साइटोटॉक्सिक गतिविधि कमजोर हो जाती है, जो आम तौर पर वायरस से संक्रमित कोशिकाओं को नष्ट कर देती है।
परिणामस्वरूप, शरीर में प्रवेश करने वाले फंगल, प्रोटोजोअल और अन्य संक्रमणों के रोगजनकों, साथ ही घातक कोशिकाओं पर नियंत्रण खो जाता है। इसी समय, बी-लिम्फोसाइटों के कार्य का उल्लंघन होता है, जिससे विशिष्ट एंटीबॉडी का उत्पादन करने की उनकी क्षमता कमजोर हो जाती है। परिसंचारी प्रतिरक्षा परिसरों की संख्या बढ़ जाती है, लिम्फोसाइटों के प्रति एंटीबॉडी दिखाई देते हैं, जिससे सीडी4+ टी-लिम्फोसाइटों की संख्या और कम हो जाती है। ऑटोइम्यून प्रक्रियाएं होती हैं (यानी, शरीर के अपने प्रोटीन के प्रति एंटीबॉडी का उत्पादन होता है)।
में रूसी संघवी. आई. पोक्रोव्स्की (1989) द्वारा प्रस्तावित एचआईवी संक्रमण का सबसे सुविधाजनक वर्गीकरण। सामान्य शब्दों में, मानव शरीर में एचआईवी विकास के मुख्य चरणों को निम्नानुसार दर्शाया जा सकता है: ऊष्मायन का चरण, प्राथमिक अभिव्यक्तियाँ, माध्यमिक रोग और अंतिम चरण।
ऊष्मायन चरण (चरण 1)संक्रमण के क्षण से लेकर तीव्र संक्रमण की नैदानिक अभिव्यक्तियों और/या एंटीबॉडी के उत्पादन के रूप में शरीर की प्रतिक्रिया के प्रकट होने तक (3 सप्ताह से 3 महीने तक, लेकिन पृथक मामलों में इसमें एक वर्ष तक की देरी हो सकती है) ).
इसकी बारी में प्राथमिक अभिव्यक्तियों का चरण (चरण 2)यह है अतिरिक्त सेटविशेषताएँ: तीव्र संक्रमण (2"ए"), स्पर्शोन्मुख संक्रमण (2"बी"), लगातार सामान्यीकृत लिम्फैडेनोपैथी (वयस्कों में वंक्षण लिम्फ नोड्स को छोड़कर, दो अलग-अलग समूहों में कम से कम दो लिम्फ नोड्स का आकार से अधिक का बढ़ना) 1 सेमी, बच्चों में - 0.5 सेमी से अधिक व्यास, कम से कम 3 महीने तक शेष) (2 "बी")।
तीव्र संक्रमण के चरण में, सीडी4+ टी-लिम्फोसाइटों के स्तर में क्षणिक कमी अक्सर नोट की जाती है, जो कभी-कभी माध्यमिक रोगों (कैंडिडिआसिस, हर्पीस संक्रमण) की नैदानिक अभिव्यक्तियों के विकास के साथ होती है। ये अभिव्यक्तियाँ आमतौर पर हल्की, अल्पकालिक होती हैं और थेरेपी (उपचार) पर अच्छी प्रतिक्रिया देती हैं। आमतौर पर चरण की अवधि
तीव्र संक्रमण 2-3 सप्ताह का होता है, जिसके बाद रोग प्राथमिक अभिव्यक्तियों के चरण के अन्य दो चरणों में से एक में चला जाता है - स्पर्शोन्मुख संक्रमण (बीमारी के किसी भी नैदानिक अभिव्यक्तियों की अनुपस्थिति की विशेषता) या लगातार सामान्यीकृत लिम्फैडेनोपैथी।
जैसे-जैसे बीमारी बढ़ती है, मरीज़ों में नैदानिक लक्षण दिखाई देने लगते हैं जो प्रतिरक्षा प्रणाली को होने वाली क्षति के गहरा होने का संकेत देते हैं, जो एचआईवी संक्रमण के संक्रमण को दर्शाता है। द्वितीयक रोगों का चरण (चरण 3).
स्टेज 3 "ए" आमतौर पर संक्रमण के 3-5 साल बाद विकसित होना शुरू होता है। यह श्लेष्मा के जीवाणु, कवक और वायरल घावों की विशेषता है त्वचा, ऊपरी श्वसन पथ की सूजन संबंधी बीमारियाँ। चरण 3 "बी" (संक्रमण के क्षण से 5-7 वर्षों के बाद) पर, त्वचा के घाव गहरे होते हैं और लंबे समय तक बने रहते हैं। चरण 3 "बी" (7-10 वर्षों के बाद) गंभीर, जीवन-घातक, माध्यमिक रोगों के विकास, उनकी सामान्यीकृत (सामान्य) प्रकृति और केंद्रीय तंत्रिका तंत्र को नुकसान की विशेषता है।
टर्मिनल (अंतिम) चरण में (चरण 4)अंगों और प्रणालियों के घावों वाले रोगियों में मौजूद एचआईवी संक्रमण अपरिवर्तनीय हैं, एक बीमारी दूसरे की जगह ले लेती है। द्वितीयक रोगों के लिए पर्याप्त चिकित्सा भी अप्रभावी होती है, और रोगी कुछ ही महीनों में मर जाता है। रोग के चरण के विकास की दी गई शर्तें औसत प्रकृति की हैं। कुछ मामलों में, रोग अधिक तेजी से विकसित होता है और 2-3 वर्षों के बाद अंतिम चरण में चला जाता है।
एड्स - एक्वायर्ड इम्युनोडेफिशिएंसी सिंड्रोम का निदान एचआईवी संक्रमण वाले रोगी को तब किया जाता है जब उसमें डब्ल्यूएचओ वर्गीकरण (1994) (कपोसी का सारकोमा, लिम्फोमा, वेस्टिंग सिंड्रोम, एचआईवी एन्सेफैलोपैथी, आदि) द्वारा अनुमोदित एड्स-सूचक रोग विकसित हो जाते हैं।
संक्रमण
एचआईवी संक्रमण का स्रोत एक व्यक्ति है। मनुष्यों में एचआईवी को वीर्य द्रव, ग्रीवा स्राव, लिम्फोसाइट्स, रक्त प्लाज्मा, मस्तिष्कमेरु द्रव, आँसू, लार, मूत्र और स्तन के दूध से अलग किया जा सकता है, लेकिन उनमें वायरस की सांद्रता अलग होती है। शुक्राणु, रक्त और ग्रीवा स्राव वास्तव में संक्रामक हैं।
वहां केवल यह है संचरण के तीन तरीकेएचआईवी एक व्यक्ति से दूसरे व्यक्ति में। पहला तरीका - यौन. यौन संपर्क विभिन्न तरीकों से किया जा सकता है, कुछ प्रकार के संभोग अक्सर होते हैं, जबकि इसके विपरीत, अन्य, शायद ही कभी संक्रमण का कारण बनते हैं। दूसरा किया जाता है किसी संक्रमित का इंजेक्शन या आधान रक्त एचआईवी और उसके उत्पाद; एचआईवी संक्रमित ऊतकों या अंगों के संपर्क से; अंतःशिरा दवा प्रशासन सहित दवाओं को इंजेक्ट करने के लिए इच्छित उपकरणों के बार-बार उपयोग के साथ। एचआईवी संचरण का तीसरा मार्ग है गर्भावस्था के दौरान संक्रमित माँ से उसके बच्चे में, जन्म नहर का मार्ग और स्तनपान।
उपरोक्त मार्गों से एचआईवी संचरण की संभावना समान नहीं है। इस प्रकार, संक्रमित रक्त या उसके उत्पादों का आधान लगभग हमेशा प्राप्तकर्ता में एचआईवी संक्रमण के विकास की ओर जाता है - संक्रमण की संभावना 90% से अधिक है। माँ से बच्चे में वायरस फैलने की संभावना लगभग 30% है; एकल योनि संभोग के साथ - 0.1%, गुदा - 1.0%।
अंतःशिरा दवा के उपयोग के साथ, यह 30% है। संक्रमित होने की संभावना चिकित्सा देखभालत्वचा और श्लेष्म झिल्ली की अखंडता के उल्लंघन के साथ - 0.3%। इस तथ्य के बावजूद कि एकल संभोग से संक्रमण की संभावना कम है, यौन मार्ग प्रमुख है। उच्च दर कई कारकों के कारण होती है जो यौन संपर्क के दौरान वायरस के संचरण की क्षमता को बढ़ाती हैं, अर्थात्: किसी व्यक्ति में यौन संचारित रोगों की उपस्थिति; जननांग अंगों की पुरानी सूजन संबंधी बीमारियों की उपस्थिति; जननांग अंगों के सूक्ष्म आघात की उपस्थिति; यौन साझेदारों का बार-बार परिवर्तन; सुरक्षात्मक उपकरणों की कमी.
पूर्वगामी के आधार पर, हम एचआईवी संक्रमण के लिए जोखिम भरे व्यवहार की अवधारणा तक पहुंच सकते हैं, जो वर्तमान में जोखिम समूहों (वेश्याओं, समलैंगिकों, आदि) की अवधारणा की जगह ले रहा है।
1. जोखिम भरा यौन व्यवहार. गुदा, योनि, मुख मैथुन के दौरान सुरक्षात्मक उपकरणों का उपयोग न करना खतरनाक है। लेकिन अगर हम इन तीन प्रकार के यौन संबंधों पर विचार करें, तो आपको पता होना चाहिए कि गुदा संपर्क सबसे खतरनाक है, उसके बाद योनि और फिर मौखिक संपर्क। बार-बार यौन साथी बदलने से एचआईवी संक्रमित व्यक्ति के संपर्क में आने की संभावना बढ़ जाती है और इससे यौन संचारित रोगों का संक्रमण भी हो सकता है, जिसके परिणामस्वरूप एचआईवी संक्रमण की संभावना बढ़ जाती है।
2. अंतःशिरा नशीली दवाओं के उपयोग से एचआईवी संक्रमण का खतरा। औसतन, एचआईवी संक्रमित व्यक्ति के साथ एक बार के यौन संपर्क की तुलना में दूषित इंजेक्शन उपकरण का एक बार का आदान-प्रदान और उपयोग एचआईवी संचरण के उच्च जोखिम से जुड़ा है और लगभग 30% है, लेकिन खतरे की डिग्री निकटता से संबंधित है इस प्रकार स्थानांतरित रक्त की मात्रा।
लार में वायरस के अंशों का मतलब यह बिल्कुल नहीं है कि चुंबन के माध्यम से संक्रमण संभव है। आख़िरकार, यह किसी भी तरह से रक्त में प्रवेश नहीं करता है। जब तक कि काटने के साथ... और फिर सैद्धांतिक रूप से। व्यवहार में, वायरस के संचरण के ऐसे मार्ग की कोई मिसाल नहीं है। एक ज्ञात मामला है जब एचआईवी से संक्रमित एक मानसिक रूप से बीमार व्यक्ति ने 30 चिकित्साकर्मियों को काट लिया, और उनमें से कोई भी संक्रमित नहीं हुआ। इसलिए, चुंबन को वायरस फैलाने के मामले में एक खतरनाक कार्य के रूप में वर्गीकृत करना असंभव है।
और मच्छर, पिस्सू, खटमल और अन्य खून चूसने वाले कीड़े पूरी तरह से सुरक्षित हैं। यदि वे एचआईवी प्रसारित करने में सक्षम होते, तो मानवता बहुत पहले ही समाप्त हो गई होती। और आँकड़े आत्मविश्वास से बताते हैं कि उन क्षेत्रों में भी जहाँ ऐसे कीड़े प्रचुर मात्रा में हैं, रक्त आधान, इंजेक्शन या यौन संपर्क के अलावा किसी को भी यह वायरस नहीं मिला है। यद्यपि वायरस की संरचना बहुत जटिल है, यह रासायनिक और भौतिक प्रभावों के प्रति बहुत संवेदनशील है।
त्वचा की सतह पर, एचआईवी शरीर के रक्षा एंजाइमों और बैक्टीरिया द्वारा तेजी से नष्ट हो जाता है। 57 डिग्री सेल्सियस से ऊपर गर्म करने पर यह जल्दी नष्ट हो जाता है और उबालने पर लगभग तुरंत नष्ट हो जाता है। यह अल्कोहल, एसीटोन, ईथर और उपयोग किए गए अन्य साधारण कीटाणुनाशकों के प्रभाव का सामना नहीं कर सकता है चिकित्साकर्मी. एक और बात उनमें से कुछ की लापरवाही है, जब वे उपकरणों को साफ करने के सबसे प्राथमिक तरीकों की भी उपेक्षा करते हैं।
दुर्भाग्य से, यहां तक कि डिस्पोजेबल सीरिंज, जो अब हर जगह बहुतायत में हैं, का उपयोग कई बार किया जा सकता है। इस संबंध में, सुई रहित इंजेक्टर (पिस्तौल) के साथ चिकित्सा संस्थानों (एक समय में डिस्पोजेबल सिरिंज के साथ) की आपूर्ति की समस्या है। इन्हें टीकाकरण और इंजेक्शन को सुरक्षित बनाने के लिए डिज़ाइन किया गया है: इस तरह से एचआईवी प्रसारित करना असंभव है।
एड्स का आविष्कार वैज्ञानिकों ने किया
मैंने क्लिनिकल इम्यूनोलॉजिस्ट इल्या-यू से, जो "डमीज़ के लिए दवा और बिल्कुल नहीं" मेलिंग सूची की मेजबानी करता है, लेख पर टिप्पणी करने के लिए कहा:
व्यक्तिगत रूप से, लेख के प्रति मेरा दृष्टिकोण। लोग बीमारियों से थक चुके हैं, डॉक्टरों से थक चुके हैं... वे चाहते हैं कि कोई चमत्कार हो कि डॉक्टर के पास आएं और उसका तुरंत निदान किया जाए और इलाज किया जाए और वह 100% ठीक हो जाए। और यहाँ एक ऐसा लेख है... सभी डॉक्टर ऐसे ही होते हैं... और परंपरागत रूप से आपको एड्स के इलाज की आवश्यकता नहीं होती है, क्योंकि इस तरह से रिकवरी नहीं होती है (जो सच है, आप कहीं नहीं पहुँच सकते) , और यहाँ एक नया सिद्धांत है। यह पता चला है कि ऑक्सीडेटिव तनाव को दोष देना है, और सब कुछ सरल हो जाता है। और लोग, पारंपरिक चिकित्सा में हताश होकर, समझ से बाहर तरीके से इलाज कराने के लिए दौड़ पड़ते हैं। आप ऐसी चरम सीमा तक नहीं जा सकते. सीधे शब्दों में कहें तो, कुछ महत्वपूर्ण सकारात्मकताओं के बावजूद... लेख में त्रुटियों की संख्या इतनी अधिक है... जिन पर औसत व्यक्ति का ध्यान नहीं जाएगा... और, मेरी राय में, एक खतरनाक उपचार की वकालत की गई है। एंटीऑक्सीडेंट थेरेपी बहुत अच्छी और आशाजनक है, लेकिन यह एंटीवायरल थेरेपी की जगह नहीं लेगी, और, मेरी राय में, इसका उपयोग केवल एक अतिरिक्त के रूप में किया जा सकता है।
लेख टिप्पणियाँ:
"एड्स का विकास 20वीं सदी के प्लेग के दौरान वैज्ञानिकों के जुनून से हुआ"
'एचआईवी एड्स का कारण' सिद्धांत के समर्थक वैज्ञानिक प्रमाणों के साथ इसका समर्थन नहीं कर सकते हैं, लेकिन वैकल्पिक परिकल्पनाओं को अस्वीकार करते हैं, जिससे जीवन-घातक दवा उपचार को बढ़ावा मिलता है।"
एचआईवी संक्रमण का उपचार स्वयं एचआईवी संक्रमण से अधिक जानलेवा नहीं है। वर्तमान में, चिकित्सीय उपायों के पूरे परिसर का उद्देश्य केवल जीवन को लम्बा करना और रोगी की स्थिति में सुधार करना है। एचआईवी संक्रमण को ठीक करने के तरीके मुझे ज्ञात नहीं हैं। चिकित्सीय उपायों के इस परिसर को इसमें विभाजित किया जा सकता है:
1. इटियोट्रोपिक थेरेपी: इसमें ऐसे एजेंटों का उपयोग शामिल है जो वायरस पर कार्य करते हैं - ज़िडोवुडिन, फोस्करनेट, रिबाविरिन, एसाइक्लोविर। वे वायरस के "गुणन" को कम करते हैं। परिचित नाम? रिबाविरिन का उपयोग इन्फ्लूएंजा के इलाज के लिए किया जाता है, विडारैबिन और एसाइक्लोविर का उपयोग हर्पीस संक्रमण के इलाज के लिए किया जाता है। निस्संदेह, किसी भी दवा की तरह इसके भी दुष्प्रभाव होते हैं। मूल रूप से, ये एलर्जी प्रतिक्रियाएं, अपच संबंधी विकार (मतली, दस्त), अंतःशिरा प्रशासन और अंतर्ग्रहण के साथ हैं - यकृत का उल्लंघन (एसाइक्लोविर) (यूरिया, बिलीरुबिन के रक्त में वृद्धि), हेमटोपोइजिस (ज़िडोवुडिन) का उल्लंघन। पिछले दो दुष्प्रभाव काफी गंभीर हैं, खासकर दवाओं के लंबे समय तक उपयोग से।
2. पैथोजेनेटिक थेरेपी: इसमें इम्यूनोस्टिम्युलेटिंग और इम्यूनोरिप्लेसमेंट दवाएं शामिल हैं, यानी, एक्वायर्ड इम्यूनोडिफिशिएंसी सिंड्रोम को ठीक करने के उद्देश्य से दवाएं। ये प्रतिरक्षा प्रतिक्रियाओं के प्राकृतिक नियामक हैं: थाइमस हार्मोन, इंटरल्यूकिन्स, इंटरफेरॉन और सिंथेटिक दवाएं।
3. रोगसूचक उपचार का उद्देश्य संक्रमण से लड़ना है। एचआईवी संक्रमण से पीड़ित एक मरीज को एड्स हो गया। कमजोर प्रतिरक्षा प्रणाली के साथ सभी रोगाणु (सभी और विविध) शरीर पर हमला करते हैं। ऐसे रोगी में कोई भी "जुकाम" बहुत गंभीर रूप से समाप्त हो जाता है (निमोनिया जैसा कुछ), कैंडिडा कवक मुंह में बस जाता है (थ्रश, दूसरे शब्दों में)। इन सबका इलाज क्यों नहीं?
"भ्रम की कीमत अरबों डॉलर है। यह निर्णय कि एचआईवी संक्रमण और एड्स संक्रामक और यौन संचारित हैं, केवल एंटीबॉडी के बीच कुछ संबंध पर आधारित है, जिसका अस्तित्व एक रेट्रोवायरस के कारण होता है। ऐसा लगता है कि इसकी पुष्टि विशिष्ट बीमारियों से होती है निश्चित जोखिम समूह। लेकिन पहले से ही दस वर्षों से, वैज्ञानिक पत्रिकाओं में प्रकाशन छप रहे हैं जो इस सिद्धांत का खंडन करते हैं, ज्यादातर अमेरिकी पीटर ड्यूसबर्ग के साथ-साथ एलेनी पापाडोपोलोस-एलोपोलोस और ऑस्ट्रेलिया के उनके सहयोगियों द्वारा।
एड्स संक्रामक नहीं हो सकता क्योंकि यह कोई संक्रमण नहीं है। ये एक सिंड्रोम है. एड्स एचआईवी संक्रमण के विकास (एक निश्चित चरण में) के परिणामस्वरूप होता है। वहीं, न केवल एचआईवी संक्रमण इस सिंड्रोम के विकास का कारण बन सकता है। और एचआईवी संक्रमण परिभाषा के अनुसार संक्रामक है (यह एक संक्रमण है)। यदि किसी लेख का लेखक ऐसी सरल शब्दावली से भ्रमित है, तो मैं उसके लेख की गंभीरता पर सवाल उठाऊंगा। एंटीबॉडी के बारे में एचआईवी संक्रमण से एड्स होने का सबसे विश्वसनीय सबूत स्वयंसेवकों पर एक प्रयोग करना, संक्रमित लोगों से रक्त लेना और स्वयंसेवकों (या इससे भी बेहतर, शुक्राणु) को इंजेक्ट करना है।
और फिर देखें कि क्या उन्हें एड्स हो जाता है। यदि लेख के लेखक को यकीन है कि वह सही है तो वह अपने ऊपर ऐसा प्रयोग कर सकता है। निःसंदेह, यह एक मजाक है। ऐसा प्रयोग नहीं किया जा सकता. जहां तक मुझे पता है, एक निश्चित संबंध है: 99.99999% मामलों में, जब इस रेट्रोवायरस से संक्रमित होते हैं, तो एक निश्चित समय के बाद एड्स होता है। मुझे ऐसा लगता है कि इलाज के लिए यह पर्याप्त सबूत है, खासकर जब से बीमारी इतनी गंभीर है।
"1988 में एचआईवी परीक्षण विकसित करने के लिए, यूएस नेशनल इंस्टीट्यूट ऑफ हेल्थ ने रसायन विज्ञान में नोबेल पुरस्कार विजेता डॉ. कैरी मुलिस को आमंत्रित किया, जिन्होंने कई लोगों के लिए अप्रत्याशित निष्कर्ष निकाला: "बीमारी के खिलाफ पूरे अभियान को बीसवीं सदी की काली मौत कहा जाता है। एक समझ से बाहर परिकल्पना पर बनाया गया है, जो वैज्ञानिक और सामान्य ज्ञान दोनों का खंडन करता है।" एक दशक बाद, मुलिस ने विस्तार से बताया: "मुझे समझ आया कि एचआईवी और एड्स को जोड़ने वाले कागजात ढूंढना इतना कठिन क्यों था। वे अस्तित्व में ही नहीं थे।" सभी भविष्यवाणियों के विपरीत, एड्स कभी भी प्रारंभिक जोखिम समूहों की सीमाओं को पार करने में सक्षम नहीं हुआ है: पश्चिमी विषमलैंगिकों और वेश्याओं के बीच जो दवाओं का उपयोग नहीं करते हैं, आज तक कोई महामारी नहीं है। यह है मुख्य बात जो वैज्ञानिकों को पारंपरिक बिंदु "गलतफहमी बहुत महंगी है" की वैधता के बारे में सोचने पर मजबूर करती है। एचआईवी सिद्धांत पहले ही अरबों डॉलर और दुनिया भर के हजारों वैज्ञानिकों की भारी मात्रा में अनुसंधान ऊर्जा को निगल चुका है। लेकिन इससे कोई बचत नहीं हुई है अकेला जीवन।"
दुनिया में अब लगभग 30 लाख एचआईवी संक्रमित महिलाएं हैं। एचआईवी महामारी से वे कैसे प्रभावित होते हैं, इस बारे में गंभीर गलतफहमी रही है और अब भी है। कई देशों में राष्ट्रीय एचआईवी/एड्स रोकथाम कार्यक्रम एक नियम के रूप में, पेशेवर यौन सेवाएँ प्रदान करने वाली महिलाओं को जोखिम समूह के रूप में पहचानते हैं। हालाँकि, विरोधाभासी रूप से, अधिकांश महिलाएं पत्नियां हैं, जिन्हें अपने पतियों से संक्रमण का खतरा बढ़ जाता है, वे कंडोम की उपेक्षा करती हैं और जीवनसाथी पर अत्यधिक भरोसा करती हैं। यहां तक कि गृहिणियां भी अब जोखिम समूहों में शामिल हो गई हैं, क्योंकि वे तेजी से अपने अय्याश या नशे की लत वाले पतियों का शिकार बन रही हैं।
मेक्सिको में अध्ययनों से पता चला है कि एड्स के सभी ज्ञात मामलों में से केवल 0.8% पेशेवर यौनकर्मियों में और 9% विवाहित गृहिणियों में पाए जाते हैं। इसी तरह का डेटा विकसित और विकासशील दोनों तरह के अन्य देशों में भी प्राप्त किया जा सकता है। महामारी की वृद्धि के साथ, संक्रमित महिलाओं की कुल संख्या में पत्नियों की संख्या का अनुपात बढ़ता है, और चिकित्सा हेरफेर के दौरान और यौन सेवाओं के प्रावधान के दौरान संक्रमित लोगों का अनुपात कम हो जाता है। एचआईवी संक्रमित महिलाओं में अंडाशय, गर्भाशय, गर्भाशय ग्रीवा, योनि और लेबिया के रोग बहुत आम शिकायतें हैं। अक्सर ऐसी शिकायतें एचआईवी संक्रमण की पहली अभिव्यक्ति होती हैं।
महामारी विशेषज्ञ जी.यू. पंकोव। - फिलहाल, "अनुसंधान गतिविधियों" ने कई लोगों के जीवन को बढ़ाया है, और सफलता भविष्य की बात है।
"एक अच्छी तरह से भुला दिया गया पुराना" एड्स युग के पहले कुछ वर्षों में, एचआईवी की खोज से चिह्नित, यह बीमारी स्पष्ट प्रतीत होती थी। यह वह समय था जब कई बड़े अमेरिकी शहरों में कामुक युवा समलैंगिक पुरुषों में दुर्लभ लक्षणों का तेजी से प्रदर्शन शुरू हुआ अतीत में बीमारियाँ। उदाहरण के लिए, कापोसी का सारकोमा (त्वचा कैंसर) और न्यूमोसिस्टिस निमोनिया का एक घातक रूप। यह सुझाव दिया गया है कि अनैतिक यौन संबंध और दवा सीरिंज के आदान-प्रदान के माध्यम से किसी प्रकार का सूक्ष्मजीव फैलता है। हालांकि 1981 में यह था सर्वविदित है कि प्रतिरक्षा दमन कई कारणों से हो सकता है। 70 के दशक के उत्तरार्ध में पनपने वाले समलैंगिकों और नशीली दवाओं के आदी लोगों के बढ़ते वातावरण में बीमारियाँ, दवाएं, विषाक्त पदार्थ और दवाएं बहुत आम हैं, जिनका शरीर पर विनाशकारी प्रभाव पड़ता है।
कोई भी इसे अस्वीकार नहीं करता है, लेकिन मैंने यह नहीं सुना है कि उपरोक्त सभी के कारण एचआईवी संक्रमण जैसी स्पष्ट प्रतिरक्षाविहीनता हुई है।
"यह आश्चर्य की बात नहीं है कि 1981 में इस 'नई' बीमारी को 'समलैंगिक कैंसर' कहा गया था। इनमें से कुछ बीमारियाँ एड्स युग से बहुत पहले नशीली दवाओं के आदी लोगों और हीमोफीलिया रोगियों में पाई जाती थीं। नई बात यह थी कि वे जबरदस्त दर से फैलने लगीं। "
कपोसी का सारकोमा अक्सर निम्नलिखित समूहों के लोगों में होता है:
1. एचआईवी संक्रमित लोगों में.
2. मानव टी-सेल ल्यूकेमिया वायरस से संक्रमित लोगों में।
3. आनुवंशिक प्रवृत्ति वाले लोगों में। जिन राष्ट्रों में कपोसी के सारकोमा की घटना की संभावना है, उनमें यहूदी, इटालियंस और बंटू (कांगो) नीग्रो शामिल हैं।
4. पुरुषों में यह रोग महिलाओं की तुलना में अधिक बार होता है (9:1)
5. इम्युनोडेफिशिएंसी वाले लोग।
इस प्रकार, मेरे द्वारा पढ़े गए साहित्य के अनुसार (यह पैराग्राफ हैरिसन से लिया गया है), नशीली दवाओं के आदी और हीमोफीलिया रोगियों को यहां शामिल नहीं किया गया है।
"उसे हत्या का श्रेय दिया गया। एक दुखद युग की शुरुआत के साथ, एक वैज्ञानिक खोज हुई: उन्होंने विभिन्न प्रकार की श्वेत रक्त कोशिकाओं - लिम्फोसाइटों को वर्गीकृत और गिनना सीखा। उन्होंने तुरंत देखा कि कुछ एड्स रोगियों में टी -4 प्रकार की कोशिकाओं - सहायकों की कमी है . यह तुरंत निर्णय लिया गया (बिना ठोस सबूत के) कि उन्हें किसी ऐसे एलियन द्वारा मारा जा रहा है जो इस विशेष प्रकार की कोशिका को पहचान सकता है। यह एड्स की पहचान और प्रतिरक्षाविहीनता का एक उपाय बन गया है। टी-4 कोशिकाओं की मृत्यु और एड्स की संक्रामकता ने यह विश्वास करने का कारण दिया कि किसी प्रकार का सूक्ष्मजीव इसका कारण बन रहा है।"
मानव इम्युनोडेफिशिएंसी वायरस उन सभी कोशिकाओं के साथ संपर्क करता है जिनमें सीडी4 रिसेप्टर होते हैं - टी-लिम्फोसाइट्स, मोनोसाइट्स, मैक्रोफेज और संबंधित कोशिकाएं। वायरस में एक रिसेप्टर होता है जिसके द्वारा यह CD4 रिसेप्टर के साथ इंटरैक्ट करता है। ये पहले से ही तथ्य हैं. ये सिर्फ एक अनुमान नहीं है.
"1970 के दशक में, डॉ. रॉबर्ट गैलो (एड्स वायरस के सह-खोजकर्ता) और उनके सहयोगियों ने तीन मानव रेट्रोवायरस की खोज की। यानी, सूक्ष्मजीव जो जानकारी को सामान्य तरीके से नहीं - डीएनए से आरएनए तक, बल्कि विपरीत तरीके से अनुवादित करते हैं - आरएनए से डीएनए तक। यह देखा गया कि दो रेट्रोवायरस टी-4 लिम्फोसाइटों में "रुचि लेते हैं"। इससे डोनाल्ड फ्रांसिस, गैलो और अन्य लोग इस निष्कर्ष पर पहुंचे कि एक समान वायरस एड्स रोगियों की टी-4 कोशिकाओं को मार रहा था। और जब यह बीमारी गैर-समलैंगिकों में पाई गई, तो एड्स में रुचि फिर से बढ़ गई। 1984 में अमेरिकी नस्लों में गैलो, पोपोविच और अन्य लोगों द्वारा वायरस और रेट्रोवायरस पर काम सामने आया। संभावित कारणएड्स और इस वायरस के लिए एक रक्त परीक्षण विकसित किया। यह भी भविष्यवाणी की गई थी कि दो साल से अधिक समय में कोई जीवनरक्षक टीका नहीं आएगा। एड्स और मानव इम्युनोडेफिशिएंसी वायरस (एचआईवी) के बीच संबंध अब संदेह में नहीं था, जिसे समझाना काफी मुश्किल है, क्योंकि 72 गैलो रोगियों में से केवल 26 में एचआईवी को अलग किया गया था, यानी एक तिहाई में (आधुनिक परीक्षण समान परिणाम देते हैं) )"
प्रयोगशाला निदान की प्रत्येक विधि को दो अवधारणाओं की विशेषता है: संवेदनशीलता (कितने प्रतिशत रोगियों का पता लगाया जाता है) और विशिष्टता (झूठे सकारात्मक परिणामों की आवृत्ति)। वहाँ कई हैं एचआईवी संक्रमण के प्रयोगशाला निदान के तरीके: - वायरस अलगाव
1. मोनोन्यूक्लियर लिम्फोसाइटों की संस्कृति (सांस्कृतिक विधि) का उपयोग करना - इसकी संवेदनशीलता कम है
2. पीसीआर सबसे संवेदनशील और अत्यधिक विशिष्ट तरीकों में से एक है। - इसके प्रति एंटीबॉडी का पता लगाना 1. एंजाइम इम्यूनोएसे 2. इम्यूनोब्लॉटिंग 3. इम्यूनोफ्लोरेसेंस 4. रेडियोइम्यूनोप्रेसिपिटेशन 5. एग्लूटिनेशन औसत संवेदनशीलता और विशिष्टता। - वायरस एंटीजन का पता उसी तरीके से लगाया जाता है जैसे वायरस के प्रति एंटीबॉडी का पता लगाने में - असंवेदनशील, क्योंकि परीक्षण सामग्री में एंटीजन की मात्रा अधिक नहीं होती है।
"1994 में, अमेरिकी अधिकारियों ने फ्रांसीसियों को वायरस के खोजकर्ता के रूप में मान्यता दी, उन्हें एचआईवी एंटीबॉडी के लिए अमेरिकी परीक्षण के विकास के लिए रॉयल्टी का बड़ा हिस्सा भी मिला। कुछ वैज्ञानिकों के अनुसार, इस प्रचार ने केवल सभी को चिल्लाने से विचलित कर दिया। एड्स के तंत्र को समझने में अनसुलझी समस्याएं। उदाहरण के लिए, आधिकारिक शोधकर्ता एलेनी एलोपोलोस और उनके सहयोगी गैलो के डेटा को अपने क्षेत्र में सर्वश्रेष्ठ मानते हैं, लेकिन उन्हें एचआईवी के अस्तित्व या इसके और एड्स के बीच संबंध का कोई सबूत नहीं दिखता है। ड्यूसबर्ग ने विज्ञान बम स्थापित किया: वायरस और रोगजनकों में: उम्मीदें और वास्तविकताएं, उन्होंने बताया कि अधिकांश रेट्रोवायरस हानिरहित हैं, एचआईवी संक्रमण के तुरंत बाद एंटीबॉडी द्वारा बेअसर हो जाता है।
एचआईवी को एंटीबॉडीज द्वारा आंशिक रूप से बेअसर कर दिया जाता है, और फिर यह बदल जाता है और एंटीबॉडीज उस तक नहीं पहुंच पाती हैं।
"उन्होंने काफी विश्वसनीय सबूतों की ओर इशारा किया कि एचआईवी पॉजिटिव रोगियों और एड्स से मरने वाले लोगों के रक्त में इतना कम वायरस होता है कि यह शायद ही कोई ठोस नुकसान पहुंचा सकता है।"
और एचआईवी पॉजिटिव मरीज़ एड्स या एचआईवी संक्रमण से नहीं मरते। वे एक द्वितीयक संक्रमण के जुड़ने से, ट्यूमर रोगों से मर जाते हैं जो पहले से ही प्रतिरक्षा प्रणाली की विफलता के परिणामस्वरूप उत्पन्न होते हैं।
"एचआईवी सिद्धांत के समर्थकों के लिए, यह "छोटा वायरल लोड" एक बाधा बन गया। कोई भी, यहां तक कि गैलो भी नहीं, इसे प्रतिरक्षा को नष्ट करने वाले समलैंगिक रोगज़नक़ से जोड़ सकता था। ड्यूसबर्ग द्वारा पूछे गए ये प्रश्न, गैलो के विचारों के विपरीत थे कि उन्होंने उन्हें जवाब देने से इनकार कर दिया। किसी कारण से, सभी बैठकें जहां प्रतिद्वंद्वी के असुविधाजनक काम पर चर्चा की गई, वे सख्त गोपनीयता के माहौल में आयोजित की जाने लगीं। ड्यूसबर्ग ने जोर देकर कहा कि एचआईवी संक्रमण 19 वीं शताब्दी के जीवाणुविज्ञानी रॉबर्ट के मूल सिद्धांत के अनुरूप नहीं है। कोच: रोग के सभी मामलों में सूक्ष्म जीव मौजूद नहीं होता है।
इसके कारण:
1. एचआईवी संक्रमण के निदान के लिए 100% संवेदनशील और विशिष्ट तरीकों का उपयोग नहीं किया जाता है। संवेदनशीलता में प्रत्येक निदान पद्धति की अपनी सीमा होती है। सबसे संवेदनशील विधि पोलीमरेज़ चेन रिएक्शन (लगभग 95% संवेदनशीलता) है। अन्य तरीकों में संवेदनशीलता कम होती है।
2. एड्स के सभी मामले एचआईवी के कारण नहीं होते हैं। इसके अलावा, एचआईवी संक्रमण का निदान यूं ही नहीं किया जाता है। यदि प्रयोगशाला विश्लेषण का परिणाम संदिग्ध है, तो इसे दोबारा किया जाता है, रोगी को यह नहीं बताया जाता है कि वह एचआईवी संक्रमित है।
"पिछले दशक में," ड्यूसबर्ग ने जोर देकर कहा, "जबकि पांच मिलियन चिकित्सकों ने चार लाख से अधिक एड्स रोगियों का इलाज और जांच की है, चिकित्सा साहित्य में किसी मरीज से डॉक्टर के संक्रमण का एक भी मामला वर्णित नहीं किया गया है ... एड्स यह कोई संक्रामक रोग नहीं है।” जानवरों के साथ भी ऐसा ही है: "नौ साल पहले जिन 150 चिंपैंजी को एचआईवी का इंजेक्शन लगाया गया था वे सभी अभी भी स्वस्थ हैं।"
मुझे नहीं पता कि एचआईवी बंदरों के लिए खतरनाक है या नहीं, एसआईवी उनके लिए खतरनाक है। मुझे नहीं पता कि चिम्पांजियों को क्या इंजेक्शन लगाया गया था। डॉक्टरों के बारे में. क्या एड्स (एचआईवी) से पीड़ित एक व्यक्ति दूसरे को संक्रमित करता है? जहाँ तक मुझे पता है, हाँ. जहां तक कर्मियों के संक्रमण का सवाल है... सबसे पहले, विशेष सुरक्षा सावधानियां हैं (हाथों पर दो दस्ताने आदि), और कोई भी ऐसे ही संक्रमित नहीं होना चाहता.... दूसरी बात, शायद थे, लेकिन उनके बारे में वे ज्यादा चिल्लाया नहीं... यह तथ्य नहीं है। 1988 में, आपराधिक लापरवाही (ड्रॉपर सिस्टम की गैर-बाँझपन के कारण) के कारण एलिस्टा शहर में बच्चों के रिपब्लिकन अस्पताल में शिशुओं से लेकर किशोरों तक के 73 बच्चे मानव इम्युनोडेफिशिएंसी वायरस से संक्रमित हो गए थे। एचआईवी शिशुओं से तेरह स्तनपान कराने वाली माताओं तक फैल गया। कुल मिलाकर छियासी लोग घायल हुए। वेश्याएं नहीं. समलैंगिक नहीं. नशेड़ी नहीं. और एड्स कोई संक्रामक रोग नहीं है?
"1992 में, ड्यूसबर्ग इम्युनोडेफिशिएंसी वायरस से सीधे एड्स पर स्विच करता है। वह एचआईवी को एक मौजूदा, लेकिन निष्क्रिय, हानिरहित यात्री वायरस मानता है जो केवल कुछ शर्तों के तहत एड्स से जुड़ा होता है, और अधिक सटीक रूप से, दवाओं और रसायनों के उपयोग के साथ (एक द्वारा निर्धारित सहित) डॉक्टर) दवाएं। एड्स और ल्यूक मॉन्टैग्नियर के गठन में एचआईवी की भूमिका का अध्ययन करने का निर्णय लिया गया। यदि 1984 में उन्होंने लिखा था कि सभी डेटा एड्स के कारण के रूप में वायरस को सटीक रूप से इंगित करते हैं, तो 1985 में उन्होंने पूरी तरह से अलग तरीके से बात की: "यह सिंड्रोम उन अल्पसंख्यक संक्रमित लोगों में होता है, जो अतीत में, संक्रमण से पहले, प्रतिरक्षा दमन कर चुके होते हैं।"
तो, केवल एक वर्ष में, एचआईवी के खोजकर्ताओं में से एक ने अपना विश्वास छोड़ दिया। ऑक्सीडेटिव तनाव एलेनी पापाडोपोलोस-एलोपोलोस ने 1981 में एड्स पर काम करना शुरू किया और 1986 तक एक व्यापक अध्ययन पूरा कर लिया, जिसमें कदम दर कदम उन्होंने एचआईवी संक्रमण के पूरे आधुनिक सिद्धांत को कुचल दिया। उन्होंने एक वैकल्पिक, गैर-वायरल सिद्धांत विकसित किया, जिसमें ड्यूसबर्ग की परिकल्पना शामिल थी, और एक गैर-विषाक्त और अपेक्षाकृत सस्ता उपचार प्रस्तावित किया। उसने बीच में एक संबंध भी देखा विभिन्न समूहजोखिम। समलैंगिक पुरुषों, नशीली दवाओं के आदी लोगों और हीमोफिलिया के रोगियों की कोशिकाएं लगातार शुक्राणु, नाइट्राइट, दवाओं और एक विशेष रक्त-थक्का बनाने वाले प्रोटीन (यह हीमोफिलिया के लिए निर्धारित है) के रूप में रासायनिक प्रभावों के संपर्क में रहती हैं।
ये सभी सेलुलर ऑक्सीडेंट हैं। उनकी राय में, ऑक्सीडेटिव तनाव ही एड्स का कारण बनता है। एलोपोलोस के ऑक्सीडेटिव तनाव के सिद्धांत ने टी-4 कोशिकाओं के स्पष्ट नुकसान, पुरुषों और महिलाओं के लिए निष्क्रिय गुदा सेक्स के बढ़ते जोखिम और एंटीऑक्सिडेंट के उपयोग से रोगियों की स्थिति में सुधार की सटीक भविष्यवाणी की। इन सभी भविष्यवाणियों की पुष्टि पहले ही हो चुकी है। कई वैज्ञानिक पत्रों में ऑक्सीडेटिव तनाव का वर्णन किया गया है। यहां तक कि ल्यूक मॉन्टैग्नियर ने पिछले साल कैंसर, उम्र बढ़ने और एड्स में ऑक्सीडेटिव तनाव की भूमिका पर 600 पन्नों की एक किताब प्रकाशित की थी। कई विशेषज्ञों को संदेह होने लगा कि वायरस प्रतिरक्षा प्रणाली की कोशिकाओं को मार देता है और एड्स का कारण बनता है। एलोपोलोस ने दृढ़तापूर्वक साबित कर दिया कि एड्स शरीर में रेट्रो-वायरस जैसे कणों की उपस्थिति का कारण बनता है, न कि इसके विपरीत"
सही बात यह है कि: एचआईवी संक्रमण के विकास के साथ, जब इम्युनोडेफिशिएंसी के लक्षण प्रकट होते हैं, तो अधिक वायरल कण होते हैं, क्योंकि प्रतिरक्षा प्रणाली के पास इन वायरल कणों से निपटने का समय नहीं होता है (आखिरकार, यह कमी में है)। एचआईवी संक्रमण में प्रतिरक्षा प्रतिक्रिया अस्थिर है क्योंकि वायरस अत्यधिक परिवर्तनशील है। जैसे ही शरीर में वायरस के प्रति एंटीबॉडी विकसित हो जाती है, ऐसा लगता है कि शरीर में वायरस कम हो जाएगा, यह छोटा हो गया है, क्योंकि वायरस पहले ही बदल चुका है... और ये एंटीबॉडी अब वायरस पर काम नहीं करते हैं।
ग़लत बात यह है कि: एड्स के विकास के बाद शरीर में वायरल कण दिखाई देते हैं। वे इम्युनोडेफिशिएंसी के विकास से पहले भी प्रकट होते हैं !!!, यानी, वायरस इम्युनोडेफिशिएंसी का कारण बन जाता है, न कि इसके विपरीत! अन्य वायरस के लिए, एलोपोलोस की इस राय की पुष्टि की जा सकती है, उदाहरण के लिए, ऑन्कोजेनिक वायरस के लिए।
"प्रख्यात वायरोलॉजिस्ट वीस और टेमिन इससे सहमत हैं। हालांकि, सभी स्पष्ट विसंगतियों के बावजूद, एड्स के बारे में रूढ़िवादी दृष्टिकोण कायम है। एंटी-एचआईवी थेरेपी लेख का उत्थान और पतन। यह कहने के लिए पर्याप्त है कि कोई वैज्ञानिक प्रमाण नहीं है कि ये दवाएं मार डालती हैं एचआईवी और एड्स का इलाज। इसके अलावा, उनके नुकसान का सबूत है। "
वर्तमान में मौजूद दवाएं वायरस की प्रतिकृति यानी मल्टीप्लिकेशन को कम करती हैं, लेकिन उसे मारती नहीं हैं। इसके दुष्प्रभाव भी हैं, लेकिन मेरी राय में, इसके और भी सकारात्मक पहलू हैं।
"1994 में, एक अध्ययन आयोजित किया गया था जिसमें पता चला कि एजेडटी थेरेपी के विभिन्न विकल्प न केवल अप्रभावी थे, बल्कि खतरनाक भी थे। 1749 एचआईवी संक्रमित (एड्स के लक्षणों के बिना) जिनका इलाज किया गया था विभिन्न प्रकार AZT थेरेपी से 347 लोगों की मौत हो गई। यह एचआईवी वाहकों पर किए गए सभी ज्ञात नैदानिक प्रयोगों के परिणामों से अधिक है, जिनमें एड्स के लक्षण नहीं थे या अभी दिखाई देने लगे थे। एड्स कार्यक्रम के निदेशक, सैन फ्रांसिस्को में मेडिसिन के प्रोफेसर डॉ. डोनाल्ड अब्राम्स कहते हैं: "मैंने कई लोगों को सभी एंटीवायरल उपचार से इनकार करते देखा है... मैंने बीमारी की शुरुआत से ही उनका अनुसरण किया है... वे पहले ही ऐसा कर चुके हैं।" मेरे सभी दोस्त मर गए जो एंटीवायरल थेरेपी ले रहे थे और मर गए।" "यहां तक कि फार्माकोलॉजी साहित्य की एक सरसरी समीक्षा से पता चलता है कि एजेडटी को एचआईवी-रोधी दवा नहीं माना जा सकता है: यह सभी कोशिकाओं के लिए विषाक्त है। यदि एक चीज है जो एड्स रोगियों में अभी भी जीवित है, तो वह है एंटीवायरल उपचार विधियों की अस्वीकृति " .
फार्माकोलॉजी पर पाठ्यपुस्तक के साथ एक सतही परिचय इंगित करता है कि एंटीवायरल दवाएं विशिष्ट हैं (वे वायरस, लक्ष्य के विशिष्ट एंजाइमों पर कार्य करती हैं): नेविरापीन और डेलवार्डिन वायरल रिवर्स ट्रांसक्रिपटेस के गैर-न्यूक्लियोसाइड अवरोधक हैं; सैक्विनवीर और रीतोनवीर (साथ ही इंडिनवीर, नेल्फिनावीर) एक अन्य एचआईवी प्रोटीज एंजाइम को रोकते हैं, फोस्करनेट वायरल डीएनए पोलीमरेज़ को रोकता है, डेडानोसिन और ज़ैलसिटाबाइन (साथ ही एज़िडोथाइमिडीन, स्टैवुडिन, लैमिवुडिन) न्यूक्लियोसिन एनालॉग हैं। मनुष्यों में समान एंजाइमों की एक अलग संरचना होती है, या ऐसे एंजाइम मौजूद ही नहीं होते हैं।
"अलबामा विश्वविद्यालय के डॉ. माइकल साग ने 1,000 एड्स रोगियों को ठीक करने की कोशिश की है। वह अत्याधुनिक तकनीक का उपयोग करते हैं, दवा निगम अपनी क्लिनिक में अपनी नवीनतम दवाओं का परीक्षण करने के लिए उत्सुक हैं। हाल ही में एक साक्षात्कार में, डॉ. साग ने कहा: "शायद अब हमें उन उपचारों की विफलता का अनुमान लगाना चाहिए जिनका हम अभी उपयोग करते हैं। आपको इसके लिए तैयार रहना होगा।" अपने मरने वाले मरीजों के बारे में वे कहते हैं: "वे उस बीमारी से नहीं मरते हैं जिसे परंपरागत रूप से एड्स के रूप में माना जाता है... मुझे नहीं पता क्यों, लेकिन वे मरते हैं। हम नई परिकल्पनाएँ बनाते हैं, और वे परिकल्पनाएँ ही रह जाती हैं। हम नहीं जानते कि हम क्या कर रहे हैं।" इन दवाओं की विषाक्तता के आधार पर, यह संभावना नहीं है कि कोई भी इन्हें कुछ वर्षों से अधिक समय तक ले सकता है। और सबसे बुरी बात यह है कि क्षितिज पर भी कोई गंभीर विकल्प नहीं है उपचार रणनीति.
असहमति जताने वालों को निष्कासित करना एचआईवी सिद्धांत की लंबी आयु का अधिकांश श्रेय वैज्ञानिक चिकित्सा पत्रिकाओं के अधिकांश संपादकों की अडिगता को जाता है: उन्होंने लंबे समय से एड्स के विषय को छूने से इनकार कर दिया है। इसलिए समस्या पर बहस व्यावहारिक रूप से उन लोगों के कानों तक नहीं पहुँचती है जिनसे यह सबसे पहले संबंधित है - चिकित्सक और उनके मरीज़। उदाहरण के लिए, सबसे प्रतिष्ठित वैज्ञानिक पत्रिका नेचर के संपादक जॉन मैडॉक्स ने ड्यूसबर्ग को प्रकाशित करने से इनकार कर दिया, क्योंकि उनका दृष्टिकोण कई संक्रमित लोगों को यह विश्वास दिला सकता था कि एचआईवी संक्रमण अपने आप में कोई आपदा नहीं है।
10वें बर्लिन एड्स सम्मेलन में अधिकारियों ने डच विशेषज्ञ रॉबर्ट लार्होवेन का प्रेस पास जब्त कर लिया और असंतुष्ट पत्रिका रीथिंकिंग एड्स की प्रतियां गलत टेबल पर छोड़ने के कारण उन्हें देश से निष्कासित करने की धमकी दी। 1986 से, जर्नल नेचर ने एलोपोलोस और उनके सहयोगियों के सभी लेखों को बिना किसी वैज्ञानिक तर्क के खारिज कर दिया है, केवल जर्नल में जगह की कमी का हवाला देते हुए। एड्स पर ऑस्ट्रेलिया के "आधिकारिक विशेषज्ञों" में से एक, प्रोफ़ेसर जॉन कलडोर, विनम्रतापूर्वक स्वीकार करते हैं कि बीमारी के पारंपरिक दृष्टिकोण के विरोधी "अपने विवरणों को तथ्यों के साथ जोड़ते हैं।" फिर भी, इन "तथ्यों के अंश" और कई अन्य आंकड़ों पर आधारित तर्क खंडन के बिना बने रहते हैं।
मैं लेख पर अनुच्छेदों में टिप्पणी करना बहुत पसंद करूंगा, लेकिन मैं नहीं कर सकता।
कारण 2: मैं किसी लेख पर टिप्पणी कर सकता हूं, लेकिन मेरी टिप्पणियों की कीमत लेख के समान ही है। हमें ठोस तथ्य चाहिए. प्रत्येक तथ्य के लिए एक विरोधी तथ्य अवश्य होना चाहिए। आपको विरोधी तथ्यों की तलाश करनी होगी....
लेख में सकारात्मक बिंदु:
1. लेखक निश्चित रूप से सही है कि एड्स न केवल एचआईवी संक्रमण के परिणामस्वरूप विकसित होता है, हालांकि कोई भी इसे अस्वीकार नहीं करता है। एड्स एक सिंड्रोम है, जिसके कारण बहुत भिन्न हो सकते हैं।
2. शरीर में ऑक्सीडेटिव प्रक्रियाएं उम्र बढ़ने और प्रतिरक्षा प्रणाली में विकारों का कारण हैं (कई वैज्ञानिक कार्य इसके लिए समर्पित हैं), इसलिए तनाव के परिणामस्वरूप, एक इम्युनोडेफिशिएंसी स्थिति प्रकट हो सकती है।
नकारात्मक बिंदु:
1. लेख के लेखक (इसे हल्के शब्दों में कहें तो) एड्स के विकास में एचआईवी संक्रमण के महत्व को कम करके आंकते हैं। वह एचआईवी संक्रमण के बारे में सभी ज्ञान को खत्म करना चाहता है और एक नई जगह पर एड्स की उत्पत्ति का एक नया सिद्धांत बनाना चाहता है। मुझे ऐसा लगता है कि नया सिद्धांत केवल पुराने सिद्धांत का ही पूरक हो सकता है।
आज इम्युनोडेफिशिएंसी एक काफी सामान्य बीमारी है, जिससे कोई भी अछूता नहीं है। यदि आप निवारक उपायों की उपेक्षा करते हैं तो आप किसी भी उम्र में संक्रमित हो सकते हैं। एड्स के विकास को रोकने के लिए यह जानना महत्वपूर्ण है कि इसके होने का कारण क्या है।
एचआईवी संक्रमण के कारण
एक रेट्रोवायरस कई तरीकों से आबादी में फैल सकता है। अधिकांश सामान्य कारणों मेंएचआईवी जो नीचे सूचीबद्ध हैं।

संक्रमण फैलाने के ये तरीके सबसे आम हैं, लगभग 100% मामलों में संक्रमण होता है।
एचआईवी संक्रमण के दुर्लभ कारण
 मानव इम्युनोडेफिशिएंसी वायरस चिकित्सा या कॉस्मेटिक प्रक्रियाओं के दौरान गैर-बाँझ वस्तुओं के माध्यम से प्रेषित हो सकता है। इम्युनोडेफिशिएंसी के संचरण की यह विधि संभव है, लेकिन अभी तक संक्रमण का एक भी मामला सिद्ध नहीं हुआ है।
मानव इम्युनोडेफिशिएंसी वायरस चिकित्सा या कॉस्मेटिक प्रक्रियाओं के दौरान गैर-बाँझ वस्तुओं के माध्यम से प्रेषित हो सकता है। इम्युनोडेफिशिएंसी के संचरण की यह विधि संभव है, लेकिन अभी तक संक्रमण का एक भी मामला सिद्ध नहीं हुआ है।
रेजर जैसी व्यक्तिगत स्वच्छता संबंधी वस्तुओं को साझा करने से एचआईवी संक्रमण हो सकता है। रोजमर्रा की जिंदगी में, वायरस का संचरण असंभव है। एक ही बर्तन, तौलिए और कपड़े का इस्तेमाल करने से संक्रमण नहीं हो सकता। गले मिलना, हाथ मिलाना और चुंबन भी उतने ही सुरक्षित हैं। लार शामिल है एक छोटी राशिवायरस, लेकिन यह विकृति विज्ञान के संचरण के लिए पर्याप्त नहीं है।
एड्स से विशेष संक्रमण के मामले भी हैं, ऐसे कृत्य के कारण किसी भी चीज़ से प्रेरित नहीं हैं। जानबूझकर दूसरे लोगों को संक्रमित करने के लिए कोई राहगीर दरवाज़े के हैंडल या रेलिंग में सुई चुभो सकता है या अपने खून से सना ब्लेड छोड़ सकता है। इस प्रकार के संक्रमण की संभावना नहीं है, क्योंकि खुली हवा में वायरस लगभग तुरंत मर जाता है। भले ही सुई पर ताजा खून हो, लेकिन उसमें मौजूद वायरस बीमारी फैलाने के लिए पर्याप्त नहीं है।
अधिक से अधिक अधिक लोगइस बीमारी से मरो. एड्स फैलने के कारण अलग-अलग हैं, किसी को बीमारी के बारे में देर से पता चलता है, तो कोई इलाज नहीं कराना चाहता और इस तरह मौत की शुरुआत जल्दी हो जाती है। दुर्भाग्य से, ऐसे लोगों का एक पूरा समुदाय है जो मानव इम्युनोडेफिशिएंसी वायरस रोग के अस्तित्व को ही नकारते हैं और इस पर एक मिथक के रूप में टिप्पणी करते हैं। ऐसे लोग न केवल इलाज नहीं कराना चाहते, बल्कि दूसरों को भी इलाज से इनकार करने के लिए मना लेते हैं, उनका दावा है कि इससे उनकी मौत हो जाएगी। इसके अलावा, ये लोग कई अन्य रोगियों में एचआईवी का कारण हैं, वे इस बीमारी से इनकार करते हैं और यह नहीं मानते हैं कि वे अपने निदान की रिपोर्ट किए बिना और कंडोम के बिना यौन संबंध बनाए बिना दूसरों को संक्रमित कर सकते हैं।
निदान के बारे में जानने के बाद, आपको रोग के विकास पर सामग्री का सावधानीपूर्वक अध्ययन करना चाहिए, वायरल लोड के लिए परीक्षण लेने से इनकार नहीं करना चाहिए, चिकित्सा लेनी चाहिए और सबसे महत्वपूर्ण बात यह है कि खुद पर विश्वास न खोएं। कई लोग हार मान लेते हैं जब उन्हें पता चलता है कि यह बीमारी लाइलाज है, लेकिन आधुनिक एंटीवायरल थेरेपी कई वर्षों तक संक्रमण के विकास को रोक सकती है। इस प्रकार, संक्रमित लोग दशकों तक पूर्ण जीवन जी सकते हैं। चिकित्सा देखभाल से इनकार - मुख्य एचआईवी का कारण.
लोगों को एचआईवी क्यों होता है? रेट्रोवायरस मानव प्रतिरक्षा प्रणाली को कमजोर कर देता है, जिससे शरीर वायरस और बैक्टीरिया से लड़ने से बच जाता है। और यहां तक कि सबसे हानिरहित सर्दी भी खतरनाक परिणामों वाली गंभीर बीमारी में विकसित हो सकती है।
आप ह्यूमन इम्युनोडेफिशिएंसी वायरस से कैसे संक्रमित नहीं हो सकते?
मच्छर, खटमल और किलनी जैसे खून चूसने वाले कीड़ों के काटने से आपको यह वायरस नहीं मिल सकता है। उनमें कई बीमारियाँ हो सकती हैं, लेकिन एचआईवी नहीं, क्योंकि उनके शरीर में रोगज़नक़ कम तापमान के कारण मर जाते हैं। इष्टतम तापमानवायरस के जीवन के लिए - 20 से 56 डिग्री तक, न्यूनतम या उच्चतम तापमान पर यह मर जाता है।
एचआईवी संक्रमण के लक्षण अलग-अलग हो सकते हैं। पैथोलॉजी तुरंत प्रकट नहीं होती है, पहले तीन महीनों में वायरस की ऊष्मायन अवधि होती है, जब यह शरीर में जड़ें जमाने लगता है। तीन महीने के बाद, एक या अधिक लक्षण देखे जा सकते हैं।
परिभाषा
एक्वायर्ड इम्यूनोडिफीसिअन्सी सिंड्रोम (एड्स) अवसरवादी संक्रमणों (निमोनिया, मेनिनजाइटिस और एस्परगिलस एटियलजि के एन्सेफलाइटिस, कैंडिडिआसिस, क्रिप्टोकॉकोसिस, साइटोमेगाली, हर्पीस संक्रमण, नोकार्डियोसिस, स्ट्रॉन्गिलोइडियासिस, टोक्सोप्लाज्मोसिस, न्यूमोसिस्टिस निमोनिया, जाइगोमाइकोसिस, एटिपिकल माइकोबैक्टीरिया संक्रमण सहित) और घातक नियोप्लाज्म का एक संयोजन है। . हर्पेटिक संक्रमण के साथ त्वचा और श्लेष्म झिल्ली पर व्यापक और लंबे समय तक चकत्ते, कैंडिडिआसिस - कैंडिडल एसोफैगिटिस होता है। इसके अलावा, प्रगतिशील मल्टीफोकल ल्यूकोएन्सेफैलोपैथी, प्रसारित कोक्सीडियोसिस या हिस्टोप्लास्मोसिस, या समान रोगजनकों के कारण सीएनएस क्षति, क्रोनिक क्रिप्टोस्पोरिडोसिस एंटरोकोलाइटिस, कपोसी का सारकोमा, मस्तिष्क लिंफोमा मनाया जाता है। ये सभी बीमारियाँ आमतौर पर प्रतिरक्षा प्रणाली के तेज कमजोर होने की पृष्ठभूमि में होती हैं। वे एक गंभीर अंतर्निहित बीमारी की उपस्थिति का संकेत देते हैं जो प्रतिरक्षा को दबा देती है।
एड्स की पहचान पहली बार 1981 में समलैंगिकों में की गई थी, और 1983 की शुरुआत में यह हैती और अफ्रीकी देशों के अप्रवासियों, इंजेक्शन से नशीली दवाओं के आदी लोगों, रक्त और उसके घटकों के प्राप्तकर्ताओं, जोखिम वाली माताओं के शिशुओं, एड्स रोगियों के विषमलैंगिक यौन साझेदारों में दर्ज किया गया था।
कारण
एचआईवी संचरण के तीन मुख्य तरीके हैं यौन, प्रसवकालीन, रक्त या उसके घटकों का आधान।
संयुक्त राज्य अमेरिका में एचआईवी संक्रमण और एड्स के विकास के जोखिम समूहों में सबसे पहले, समलैंगिक, इंजेक्शन नशीली दवाओं के आदी, हीमोफिलिया, हैती के मूल निवासी शामिल हैं। समलैंगिक पुरुषों, उभयलिंगी पुरुषों और इंजेक्शन से नशीली दवाओं का सेवन करने वालों के बीच एड्स के मामलों में कुछ गिरावट की उम्मीद है, जबकि विषमलैंगिक संभोग के दौरान संक्रमण से जुड़े एचआईवी संक्रमण की घटनाएं बढ़ रही हैं। एचआईवी से संक्रमित होने का जोखिम यौन गतिविधि की प्रकृति, अन्य एसटीआई की उपस्थिति, इंजेक्शन नशीली दवाओं की लत पर निर्भर करता है।
रक्त और उसके घटकों के आधान के माध्यम से एचआईवी का संचरण।वयस्कों में एड्स के लगभग 2% मामले और बच्चों में 12% मामले एचआईवी संक्रमित दाताओं से प्राप्त संपूर्ण रक्त या उससे तैयार सेलुलर घटकों, प्लाज्मा, क्लॉटिंग फैक्टर सांद्रता के संक्रमण के दौरान संक्रमण के कारण होते हैं। इम्युनोग्लोबुलिन, एल्ब्यूमिन, प्लाज्मा प्रोटीन अंश, हेपेटाइटिस बी वैक्सीन की शुरूआत एचआईवी संचरण के जोखिम के साथ नहीं है। एचआईवी के ट्रांसफ्यूजन संचरण में संक्रमण के क्षण से लेकर एड्स के विकास तक आमतौर पर 4.5 वर्ष लगते हैं। वर्तमान में, दान किए गए सभी रक्त का एचआईवी एंटीबॉडी के लिए परीक्षण किया जाता है, सभी दाताओं की एचआईवी संक्रमण के लिए जांच की जाती है, और क्लॉटिंग कारक सांद्रता को गर्म किया जाता है। एंजाइम-लिंक्ड इम्युनोसॉरबेंट परख का उपयोग करके एंटीबॉडी का निर्धारण 3% मामलों में गलत नकारात्मक परिणाम देता है, इसलिए, संक्रमण का जोखिम 1:100,000-1:100,0000 है।
संक्रमण का पैरेंट्रल मार्ग.जब रोगज़नक़ रक्तप्रवाह में प्रवेश करता है तो संक्रमण की संभावना संक्रामक खुराक पर निर्भर करती है। जब बड़ी संख्या में वायरस की प्रतियां शरीर में प्रवेश करती हैं, तो संक्रमण का खतरा बहुत अधिक होता है, छोटी संख्या में कम।
संक्रमण का यौन मार्ग.एचआईवी संक्रमण मुख्य रूप से यौन संपर्क के माध्यम से फैलता है। एचआईवी संक्रमित अधिकांश पुरुष समलैंगिक हैं, लेकिन संचरण में विषमलैंगिक यौन संबंधों की भूमिका लगातार बढ़ रही है। पूरी दुनिया में 75% संक्रमण इन्हीं से जुड़े हैं। अन्य एसटीआई (सिफलिस, जेनिटल हर्पीस, चैंक्रे, क्लैमाइडियल संक्रमण) की उपस्थिति में संक्रमण फैलने और फैलने का खतरा बहुत बढ़ जाता है। सूजन प्रक्रियाएँ, साथ ही एक अलग एटियलजि के गर्भाशय ग्रीवा सहित निचले जननांग पथ का अल्सरेशन। उपकला की अखंडता का कोई भी उल्लंघन संक्रमण का प्रवेश द्वार या रक्तप्रवाह से जननांग पथ में वायरस के प्रवेश का स्थान बन जाता है। यह ज्ञात है कि एकल यौन संपर्क से भी सिफलिस, गोनोरिया और क्लैमाइडियल संक्रमण होने की संभावना अधिक होती है, लेकिन एचआईवी संक्रमण स्पष्ट रूप से इतनी आसानी से नहीं फैलता है। विषमलैंगिक संभोग के दौरान संक्रमण का खतरा मासिक धर्म के दौरान बढ़ जाता है, जिसमें गुदा संभोग, संभोग के दौरान रक्तस्राव, रक्त में वायरस की उच्च सांद्रता और एचआईवी संक्रमित साथी में सीडी 4 लिम्फोसाइटों की कम संख्या होती है। महिला से पुरुष में वायरस के संचरण की संभावना पुरुष से महिला में होने की तुलना में कम होती है। हालाँकि, आम तौर पर महिलाओं से पुरुषों के संक्रमण का खतरा बढ़ जाता है, क्योंकि अधिक महिलाएं प्रभावित होती हैं। विषमलैंगिक यौन रुझान वाले व्यक्तियों में, सबसे बड़ा जोखिम समूह नशीली दवाओं का सेवन करने वाले युवा हैं।
संक्रमण का प्रसवकालीन मार्ग.एचआईवी मां से भ्रूण में प्रत्यारोपण के माध्यम से और बच्चे के जन्म के दौरान जन्म नहर से रक्त और स्राव के टीकाकरण या अंतर्ग्रहण के माध्यम से फैलता है। प्रसवोत्तर संचरण भी संभव है स्तन का दूध. एक बीमार महिला जिसने पहले एक संक्रमित बच्चे को जन्म दिया हो, उसका अगला बच्चा या तो संक्रमित हो सकता है या संक्रमित नहीं हो सकता है। प्रसवकालीन एचआईवी संक्रमण का जोखिम स्पष्ट रूप से स्थापित नहीं किया गया है।
एड्स का प्रेरक एजेंट एक रेट्रोवायरस है जिसे ह्यूमन इम्युनोडेफिशिएंसी वायरस (एचआईवी) कहा जाता है। इसमें एक आरएनए युक्त जीनोम होता है जो प्रोटीन कोर और प्रोटीन और ग्लाइकोप्रोटीन के आवरण से घिरा होता है। कोर प्रोटीन और उसके अग्रदूत पेप्टाइड के एंटीजन के प्रति एंटीबॉडी संक्रमण के आरंभ में दिखाई देते हैं। इन एंटीजन का पता एंजाइम-लिंक्ड इम्युनोसॉरबेंट परख द्वारा लगाया जा सकता है। संक्रमित लोगों के सीरम में एक ठोस सब्सट्रेट में स्थानांतरण के साथ इम्यूनोकेमिकल विश्लेषण से ग्लाइकोप्रोटीन और वायरस के आवरण प्रोटीन के प्रति एंटीबॉडी का पता चलता है।
एचआईवी प्रतिरक्षा प्रणाली के विभिन्न भागों को प्रभावित करता है, लेकिन सीडी4 लिम्फोसाइट्स सबसे अधिक प्रभावित होते हैं। यह वायरस उनकी समय से पहले उम्र बढ़ने और मृत्यु का कारण बनता है।
लक्षण
एचआईवी संक्रमण और एड्स के अलग-अलग लक्षण होते हैं। एचआईवी (ह्यूमन इम्युनोडेफिशिएंसी वायरस) से संक्रमण के कुछ सप्ताह बाद, सूजन वाले लिम्फ नोड्स, थकान, भूख में कमी, या कोई स्पष्ट लक्षण नहीं जो संक्रमण का पता लगा सके जैसे लक्षण दिखाई दे सकते हैं।
एड्स के कारण ऐसे लक्षण सामने आते हैं - गंभीर वजन घटना और लंबे समय तक दस्त रहना। सैद्धांतिक रूप से एड्स के कोई विशिष्ट लक्षण नहीं होते हैं। हालाँकि, एड्स की विशेषता वाले कुछ लक्षण व्यक्त किए जाते हैं।
एचआईवी और एड्स के लक्षण रोगी की बीमारी की अवस्था पर निर्भर करते हैं। एड्स और एचआईवी संक्रमण के बीच अंतर करना महत्वपूर्ण है: एचआईवी संक्रमण संक्रमण के तुरंत बाद फ्लू जैसी स्थिति के रूप में प्रकट होता है और आमतौर पर लक्षणहीन होता है। हालाँकि, यदि रोगी को कई बीमारियाँ हैं और उसकी प्रतिरक्षा प्रणाली कमजोर है तो वे एड्स का कारण बनते हैं।
डॉक्टर एचआईवी संक्रमण या एड्स के तीन चरणों के बीच अंतर करते हैं: चरण ए, बी, और सी।
निदान
एचआईवी अन्य मानव रोगजनक वायरस के समान नहीं है, इसलिए इसके संबंध में सेरोपोसिटिविटी एचआईवी संक्रमण के लिए व्यावहारिक रूप से पैथोग्नोमोनिक है। संक्रमित के सीरम में एंटीबॉडी टिटर संक्रमण के 3-27 सप्ताह बाद निर्धारण के लिए उपलब्ध हो जाता है।
एचआईवी पर एक बड़े पैमाने पर अध्ययन के रूप में, सबसे पहले, एंजाइम-लिंक्ड इम्युनोसॉरबेंट परख का उपयोग किया जाता है। इसके लिए प्लास्टिक प्लेटों की कोशिकाओं में सोखे हुए निष्क्रिय नष्ट हुए वायरस या उसके टुकड़ों का उपयोग किया जाता है। परीक्षण सीरम को इन कोशिकाओं में एक या दूसरे तनुकरण में जोड़ा जाता है, और फिर एक एंजाइम (उदाहरण के लिए, पेरोक्सीडेज) और एक वर्णमिति सब्सट्रेट (क्रोमोजेन) से जुड़े मानव ग्लोब्युलिन के लिए एंटीबॉडीज मिलाया जाता है। यदि परीक्षण सीरम में एचआईवी के प्रति एंटीबॉडी मौजूद हैं, तो वे प्लास्टिक प्लेट की कोशिकाओं में अवशोषित एंटीजन से बंधे होते हैं। इसी समय, प्रतिक्रिया के शेष घटक बंध जाते हैं, जिसके परिणामस्वरूप प्रतिक्रिया मिश्रण का रंग बदल जाता है। इसके ऑप्टिकल घनत्व में परिवर्तन का मूल्यांकन स्पेक्ट्रोफोटोमेट्री का उपयोग करके किया जाता है।
निदान की पुष्टि करने के लिए एंजाइम-लिंक्ड इम्युनोसॉरबेंट परख के सकारात्मक परिणाम के साथ, एक ठोस सब्सट्रेट में स्थानांतरण के साथ एक इम्यूनोकेमिकल विश्लेषण किया जाता है। इसमें, अभिकर्मक एक पॉलीएक्रिलामाइड जेल में वायरस सांद्रण या संक्रमित लिम्फोसाइटों का एक लाइसेट है। बंधन का प्रकार वैद्युतकणसंचलन द्वारा निर्धारित किया जाता है। जेल को नाइट्रोसेल्यूलोज की एक शीट पर रखा जाता है, प्रोटीन अभिकर्मक की एक बूंद को जेल प्लेट पर रखा जाता है, और इलेक्ट्रोफोरेसिस दोहराया जाता है। परीक्षण सीरम को नाइट्रोसेल्यूलोज पेपर पर लगाया जाता है। सीरम में एंटीबॉडी की उपस्थिति में, वे वायरल एंटीजन को बांधते हैं। रेडियोधर्मी आयोडीन के साथ लेबल किए गए मानव ग्लोब्युलिन के एंटीबॉडी का उपयोग करके बाध्य वायरल एंटीजन का पता लगाया जाता है।
एचआईवी के लिए सीरोलॉजिकल परीक्षण सभी एसटीआई के लिए संकेत दिया गया है, विशेष रूप से उपकला की अखंडता के उल्लंघन के लिए।
निवारण
एचआईवी संक्रमण के उपचार का मुख्य उद्देश्य एड्स की प्रगति को यथासंभव लंबे समय तक रोकना है।
इसके बाद उपचार एचआईवी वायरस पर ही निर्देशित किया जाता है। एक महत्वपूर्ण कारक निमोनिया या आंतों के संक्रमण जैसी विशिष्ट सहवर्ती बीमारियों का उपचार है।
एक स्वस्थ जीवनशैली प्रतिरक्षा प्रणाली को और अधिक कमजोर नहीं होने देती है। कई एचआईवी संक्रमित लोगों को मनोवैज्ञानिक सहायता प्राप्त करने और अन्य बीमार लोगों के साथ संवाद करने की आवश्यकता होती है।
औषधीय दृष्टिकोण
एचआईवी वायरस प्रतिकृति में कुछ व्यक्तिगत चरणों का अच्छी तरह से अध्ययन किया गया है। इस प्रकार, विभिन्न दवाओं का उपयोग करना संभव है जो सेलुलर संक्रमण की कुछ प्रक्रियाओं को रोकते हैं।
एंटी-एचआईवी थेरेपी को अत्यधिक सक्रिय एंटीरेट्रोवाइरल थेरेपी भी कहा जाता है। विशेष रूप से, इस थेरेपी में निम्नलिखित दवाएं शामिल हैं।
